Распухает колено чем лечить
Что такое бурсит коленного сустава? Причины возникновения, диагностику и методы лечения разберем в статье доктора Башкуровой И. С., врача УЗИ со стажем в 11 лет.
Определение болезни. Причины заболевания
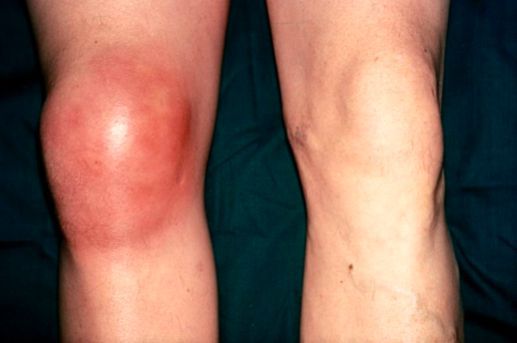
Бурсит коленного сустава — это воспаление синовиальной (суставной) сумки колена, которое проявляется болями в суставе и ограничивает его подвижность, в некоторых случаях вызывает припухлость и покраснение. Протекает в острой или хронической форме.
Краткое содержание статьи — в видео:
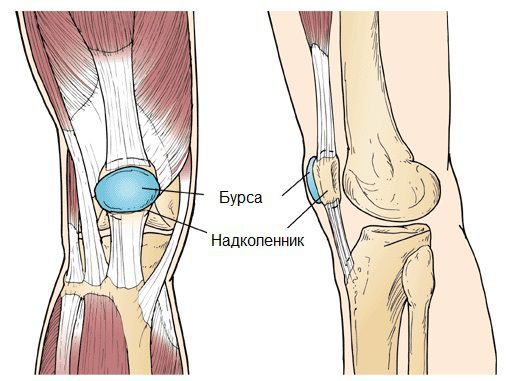
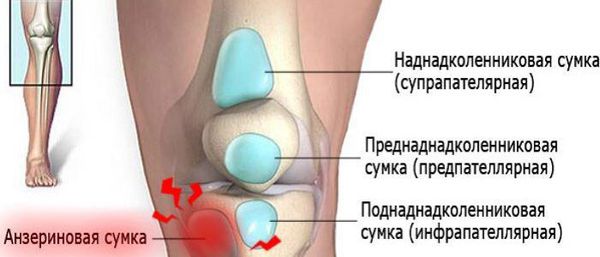
Синовиальная сумка (или бурса) — это небольшая полость с жидкостью. Бурсы расположены в местах наибольшего трения различных тканей: сухожилий, мышц и костных выступов. Благодаря нормальному функционированию суставных сумок, трение при движении уменьшается. Стенка бурс двухслойная: наружный слой состоит из плотной соединительной ткани; внутренний называется синовиальной оболочкой, в норме он вырабатывает небольшое количество жидкости. При нарушении работы синовиальных сумок движения сустава невозможны.
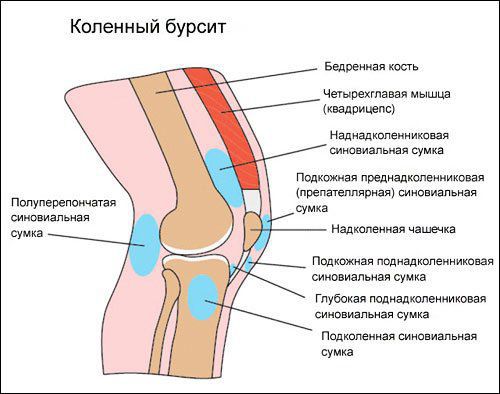
Коленный сустав — один из наиболее сложных суставов в теле человека. Он имеет в своём составе большое количество синовиальных сумок:
Причины возникновения бурсита коленного сустава могут быть различными [5] :
Симптомы бурсита коленного сустава
У бурсита есть общие симптомы, которые будут проявляться при воспалении любой синовиальной сумки, и есть симптомы, характерные только для воспаления сумки определённой локализации.
К общим проявлениям для бурсита любой локализации относятся [1] [5] :
Симптомы бурсита коленного сустава могут различаться в зависимости от того, какая именно сумка воспалена.
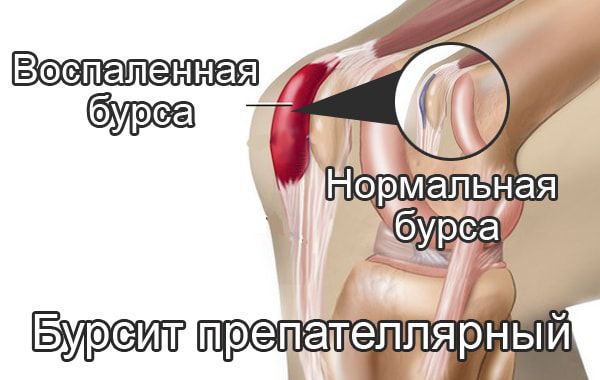
Препателлярный бурсит – боль и отёк развиваются в области преднадколенниковой сумки, то есть перед коленной чашечкой.
Супрапателлярный (наднадколенниковый бурсит) — отёк формируется над коленной чашечкой. Боль ощущается при сгибании и разгибании в суставе. При нарастании воспалительных явлений становится пульсирующей и ощущается как в покое, так и при движениях. В случае присоединения инфекции появляются покраснение области сустава, симптомы интоксикации и лихорадка — температура тела повышается до 38-39 °C и выше.
Инфрапателлярный бурсит — боль и отёк развиваются в проекции поднадколенниковых сумок, приблизительно на уровне бугристости большеберцовой кости и несколько выше. На начальных стадиях процесса ограничения движений в суставе нет, но по мере прогрессирования воспаления усиливается боль и отёчность, появляются ограничения в сгибании и разгибании, отёк, гиперемия, гипертермия, симптомы интоксикации.
Анзериновый бурсит (бурсит «гусиной лапки») — гусиной лапкой называется соединение сухожилий трёх мышц (полусухожильной, тонкой и портняжной) в месте их прекрепления к большеберцовой кости. Все местные проявления (отёк, боль, покраснение, локальное повышение кожной температуры) локализуются в проекции анзериновой сумки.
Бурсит полуперепончатой мышцы — это воспаление сумки, расположенной в зоне прикрепления сухожилия полуперепончатой мышцы к задне-медиальной поверхности большеберцовой кости. То есть вся местная симптоматика будет локализоваться в подколенной области с внутренней стороны. Если бурсит переходит в хроническую форму, то формируется киста Бейкера (грыжа в области колена).
Патогенез бурсита коленного сустава
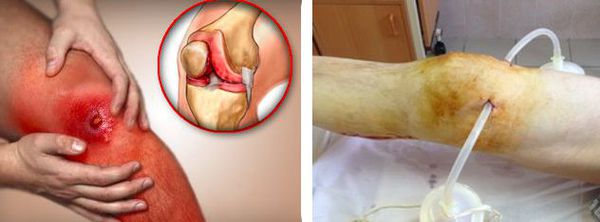
На первых этапах развития бурсита избыточная жидкость (серозный экссудат) прозрачная и однородная. При отсутствии своевременного лечения жидкость в полости синовиальной сумки накапливается, к этому процессу может присоединиться бактериальная инфекция. Основной признак наличия инфекции — нагноение (серозный экссудат становится гнойным). Местно это проявляется нарастанием отёка и болевого синдрома, появляется покраснение кожи, повышается её температура. При прогрессировании гнойного процесса начинают появляться симптомы интоксикации — лихорадка, слабость, недомогание.
В основе патогенеза бурситов при микрокристаллических артропатиях (пирофосфатной, подагрической) лежит отложение солей в виде депозитов в стенке бурсы, что приводит к микротравмам синовиальной оболочки, которая реагирует на повреждение продукцией избыточного количества жидкости и развитием воспаления.
Классификация и стадии развития бурсита коленного сустава
Бурситы, в частности и воспаление синовиальных сумок коленного сустава, классифицируются по ряду признаков [1] [2] [5] [7] :
По клиническому течению: острый, подострый, хронический, рецидивирующий.
По причине возникновения:
По характеру воспаления выделяют серозный бурсит, серозно-фибринозный, гнойный и гнойно-геморрагический.
По расположению воспалённой сумки:
Осложнения бурсита коленного сустава
Осложнения воспалительного процесса синовиальной сумки развиваются при следующих факторах:
В случае присоединения бактериальной инфекции и нагноения синовиальной сумки возможно распространение гнойного процесса как на окружающие ткани, так и на сустав. В первом случае формируются абсцессы и флегмоны, во втором развивается гнойный артрит.
Любой гнойный процесс, особенно распространённый, может привести к развитию интоксикации и сепсиса. Сепсис — это крайне тяжёлое состояние с высокой летальностью, которое лечится только в условиях хирургического стационара или в реанимации.
В итоге после перенесённой флегмоны или гнойного артрита возможно ограничение объёма движений в суставе вплоть до полного отсутствия движений.
Ещё один возможный вариант развития событий — это распространение гнойного процесса на кость. В этом случае происходит разрушение костной ткани и развивается остеомиелит. Это состояние в итоге может приводить не только к ограничению движений в суставе, но и к нарушению опорной функции конечности. Пациент не сможет передвигаться без помощи опорных приспособлений, в зависимости от объёма поражения это могут быть трость, костыли, ходунки или коляски.
Диагностика бурсита коленного сустава
Алгоритм диагностики бурситов коленного сустава достаточно чёткий:
В инструментальную диагностику входит:
МРТ — метод визуализации, позволяющий получить целостную картину сустава, детально оценить состояние околосуставных и внутрисуставных структур. Информативный метод, но отличается относительно высокой стоимостью.
Рентгенография или КТ — проводится для оценки состояния костной ткани. Позволяет определить наличие или отсутствие очагов разрушения (деструкции) кости, дегенеративно-дистрофических изменений.
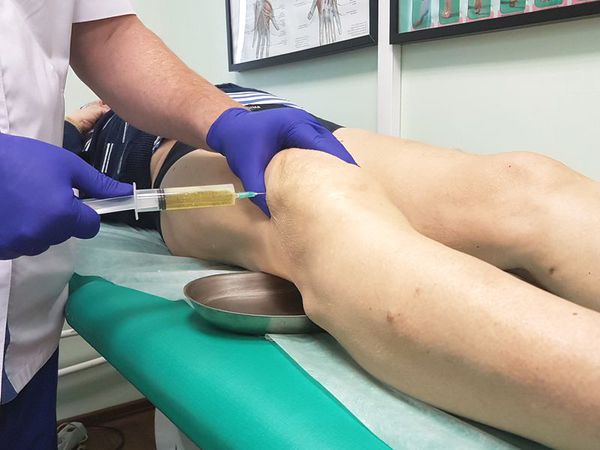
Диагностическая пункция — из суставной сумки извлекается экссудат (воспалительная жидкость), определяется характер и объём жидкости. В дальнейшем он отправляется на лабораторный анализ.
Лабораторная диагностика включает в себя следующие анализы:
Лечение бурсита коленного сустава
Методы лечения бурсита делятся на консервативные (медикаментозное, физиотерапевтическое лечение) и хирургические.
Лечение бурсита коленного сустава начинается с обеспечения покоя поражённому суставу: фиксация ортезом или повязкой, устранение нагрузки и полной опоры на ногу.
Далее назначается медикаментозное лечение. Если бурсит неспецифической и неаутоиммунной природы, то врач назначает нестероидные противовоспалительные средства (НПВС) в таблетках или инъекциях, например ибупрофен, мовалис, кеторолак, кетопрофен, препараты группы коксибов.
При наличии у пациента противопоказаний к приёму НПВС назначаются анальгин или парацетамол. При сильно выраженном болевом синдроме и отсутствии эффекта от анальгина и парацетамола назначают трамадол. По показаниям возможно назначение нестероидных противовоспалительных мазей на зону поражения. Если у пациента постоянно повторяющийся бурсит, то возможно местное инъекционное введение глюкокортикостероидных препаратов, например дипроспана.
Назначенное лечение проводится 5-7 дней. При наличии хорошего эффекта в виде уменьшения воспалительной симптоматики к лечению добавляют физиотерапию. Если эффекта от лечения нет или он недостаточный, то препараты заменяют на другие той же группы (НПВС). При присоединении инфекции назначают антибиотики.
При большом количестве жидкости в полости сумки в асептических условиях выполняется пункция — как для удаления экссудата, так и с целью введения противовоспалительного лекарственного средства. При наличии гнойного воспаления выполняется пункция с последующим дренированием полости сумки для обеспечения постоянного оттока отделяемого.
При ревматоидной и подагрической природе заболевания проводится лечение основного заболевания и его местных проявлений. Лечение в этом случает назначает врач-ревматолог.
Разница в лечении хронического и острого бурсита заключается в том, что при хроническом бурсите покой и иммобилизация менее целесообразны, но важное значение имеют физиотерапевтические упражнения, направленные на увеличение мобильности сустава.
Прогноз. Профилактика
Профилактика бурсита направлена на устранение возможных причин возникновения заболевания [1] [5] [7] :
Воспалилось колено и опухло
Часто боль в колене — следствие травмы: падения на гололеде, ушиба ноги, попадания в аварию. Но боль в колене может также являться симптомом первичных патологических процессов — воспалительных или инфекционных.
Клиническая картина и диагностика
В некоторых случаях боль в колене — временное осложнение, спровоцированное сильной перегрузкой, и даже при отсутствии какого-либо лечения, боль постепенно пройдет. Но очень часто речь идет о боли как предвестнике заболеваний коленных суставов, и в этом случае откладывать лечение — значит рисковать своим здоровьем.
Если опухло колено, симптомы очевидны — болезненность и отечность. Как правило, болевой синдром наиболее активно проявляет себя при ходьбе, сгибании ноги, поднятии тяжестей. При ощупывании обычно можно отметить более высокую плотность и температуру тканей, местами могут прощупываться костные наросты или твердые уплотнения.
Но просто пальпации для постановки диагноза недостаточно, также необходимо рассказать врачу, о том, что вас беспокоит — например, опухло колено сверху и болит или опухоль видна, но боль отсутствует. Также стоит подробно описать характер болевых ощущений, варианты могут быть самые разные:
Лечение болей в колене: возможности современной медицины
Эффективность лечения позвоночника и суставов часто зависит от того, насколько своевременно обратился пациент к врачу. Поэтому не стоит затягивать с походом в клинику. Вы, конечно, можете воспользоваться помощью интернета — в сети представлено огромное количество советов на тему опухло колено — что делать в домашних условиях. Но нужно четко понимать, что народные методы могут не только облегчить симптомы, но навредить, ухудшить ваше состояние.
Единственное, что вы можете (и должны) сделать самостоятельно, это оказать себе первую помощь — до обращения к врачу. Вне зависимости от того, опухло колено внутри или снаружи, какого характера боли вас беспокоят, важно обеспечить максимально возможный покой ноге. Холодный пятнадцатиминутный компресс поможет уменьшить отек и снизить болевые ощущения. В случае, если речь об ушибах или травмах, рекомендуется сразу сделать тугое бинтование — эластичным бинтом. Бинтовать начинать нужно на 20 см ниже колена, заканчивать — на 20 см выше. При сильных болях можно выпить обезболивающее.
Общий лечебный курс включает медикаментозное лечение, снятие (облегчение) симптомов, физиотерапию, лечебную физкультуру.
Лечебная физкультура проводится под наблюдением медиков. Все упражнения выполняются поэтапно, нагрузка и интенсивность повышаются последовательно. Большая часть упражнений основана на круговых движениях колена, вытягивании и сгибании.
Отек коленного сустава: причины и лечение
Коленный сустав является самым крупный сочленением в организме человека и, как правило, в наибольшей степени подвергается динамической и статической нагрузке при ходьбе и беге. В результате, при любом воздействии различного внешнего либо внутреннего фактора, всегда есть риск возникновения деформации самого сустава. В формировании этого сочленения участвует бедренная, большеберцовая кость и надколенник. Также, коленный сустав имеет свой связочный аппарат, который обеспечивает его подвижность, возможность производить сгибательные и разгибательные движения в нем.
Отек коленного сустава характеризуется воспалением мягких тканей. Процесс сопровождается покраснением и припухлостью, болезненность, дискомфортом и невозможностью совершать произвольные движения в самом суставе. В зависимости от ряда причин отечность коленного сустава может быть инфекционного либо травматического генеза.
На основе клинической картины и результатов обследования (рентгенографии, МРТ, КТ, УЗИ диагностики и специфических лабораторных тестов) будет поставлен точный диагноз и найдена определенная причина формирования данной патологии. В схему лечения отека голеностопного сустав входить антибактериальная, противовоспалительная и болеутоляющая терапия. Реабилитация после пройденного лечения должна быть назначена в кратчайшие сроки, для того, чтобы закрепить результат от лечения и приумножить его.
Отек коленного сустава: причины
Перед началом лечения отека коленного сустав, следует как можно детальнее рассмотреть и выявить одну единственную причину развития данного состояния. Не стоит заниматься самолечением, так как оно может в сто раз усугубить общее самочувствие и привести к нежелательным последствиям, угрожающим для жизни пациента.
Припухлость ниже колена в той или иной степени может возникнуть по ряду причин:
Наиболее распространенными причинами отеков в области коленного сустава, также, могут служить остеоартрит, киста мениска, расслаивающий остеохондрит. Для более точного определения вида заболевания необходимо пройти осмотр у врача-ревматолога либо травматолога-ортопеда и ряд дополнительных методов исследования.
Отек коленного сустава: характерные симптомы
В зависимости от источника проблемы и этиологии заболевания, отек голеностопного сустава может проявляться в следующих признаках:
Отек коленного сустава: лечение
На первых этапах развития патологического осложнения предпочтение в терапии отдается консервативным (медикаментозным) методам лечения. В стандартную схему входит назначение антибактериальных, противовоспалительных и болеутоляющих лекарственных средств. В комплексе эти группы препаратов:
Рекомендовано назначение физиотерапевтических методов в терапию отека коленного сустава. Они положительно влияют на состояние всего организма. Среди наиболее распространенных выделяют следующие:
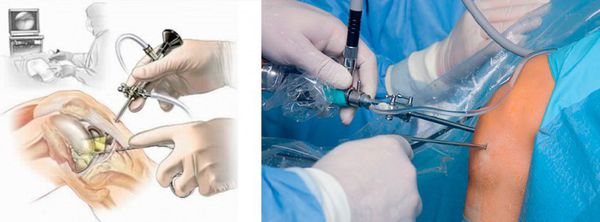
Если подойти к решению проблемы комплексно, то консервативное лечение даст определенный результат. Но не стоит забывать, что отек – это всего лишь проявление (осложнение) основного заболевания, а не нозологическая единица как такова. Если болезнь связана с нарушением работы суставов и находится на тяжелой стадии, иногда наилучший выход – это хирургическое лечение. С помощью оперативного вмешательства специалисты Юсуповской больницы смогут восстановить целостность сустава, без потери его первоначальных функций, убрать излишнюю скопившуюся жидкость, устранить патологический нарост т.п. Грамотно составленная сема лечения и реабилитационных мероприятий устранить нарушение в кратчайшие сроки. Длительность курса лечения напрямую зависит от тяжести состояния и индивидуальных особенностей каждого пациента.
В Юсуповской больнице работают только опытные специалисты, обучавшиеся и стажировавшиеся в лучших госпиталях США и Европы. Обращаясь в клинику терапии, пациенту предоставляется множество преимуществ, например:
Скопление жидкости в коленном суставе
Специалисты ЦМРТ более 15 лет проводят диагностику и лечение заболеваний и травм суставов. Читайте подробнее на странице Лечение суставов.
При травмах, воспалительных и инфекционных заболеваниях иногда собирается жидкость в колене. В медицинской практике подобное состояние называют синовитом. Это специфическая ответная реакция организма на определенное патологическое воздействие. Пациенты при этом жалуются на боль, нарушение подвижности нижней конечности и другие неприятные симптомы.
При возникновении отека в этой области следует как можно скорее обратиться к врачу, поскольку без лечения могут развиться необратимые последствия. Иногда при таком симптоме требуется оперативное вмешательство.
Рассказывает специалист ЦМРТ
Дата публикации: 24 Сентября 2021 года
Дата проверки: 30 Ноября 2021 года
Содержимое статьи
Причины скопления жидкости в коленном суставе
В норме в суставной полости присутствует синовиальная жидкость, необходимая для амортизации, предотвращения трения и диффузного питания хрящей. Вырабатывают эту субстанцию клетки синовиальной оболочки. Патологическое увеличение количества жидкости в колене может образоваться от удара, воспаления или другого неблагоприятного воздействия.
Первая помощь при скоплении жидкости в коленном суставе
При образовании жидкости в коленном суставе причина может быть определена сразу во время проведения неотложных мероприятий. После первичного осмотра врач принимает решение о проведении пункции коленного сустава. В области наружного или внутреннего края надколенника вводится игла для забора экссудата. В результате такой процедуры устраняется отек, вызывающий резкую боль и затрудняющий движения. Полученная жидкость подвергается лабораторной диагностике с целью постановки диагноза.
Не следует заниматься самолечением при обнаружении такой проблемы, поскольку это может привести к необратимому повреждению сустава. Доверить проведение неотложного лечения можно только врачу.
К какому врачу обратиться
При наличии такого симптома следует записаться на прием к ортопеду или травматологу. После проведения первичных лечебных мероприятий и осмотра специалист при необходимости направит пациента к другому профильному врачу для постановки окончательного диагноза.
Воспаление коленного сустава
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
Воспаление коленного сустава – артрит (от греческого слова arthron – сустав) – заболевание, которое поражает внутренние и околосуставные структуры колена. Артрит поражает чаще всего именно колено, так как на него приходится основная нагрузка, не только во время занятий спортом.
Рассказывает специалист ЦМРТ
Дата публикации: 05 Августа 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины артрита
Может протекать как самостоятельное заболевание – первичный артрит, так и сопровождать другие патологии – вторичный артрит.
Причинами первичного воспаления являются:
Вторичные артриты развиваются при:
Симптомы артрита
Различные формы, провоцирующие воспаление колена, имеют свои клинические особенности, но основными симптомами являются:
Стадии развития
В развитии заболевания выделяют 4 стадии, в зависимости от клинической картины, а также степени поражения хрящевой и костной ткани.
Как диагностировать
Для постановки точного диагноза пациент проходит комплексное обследование, включающее лабораторные и аппаратные методы: