Расширенная аудиограмма что это
Аудиометрия: виды, показания к проведению и лечение органов слуха в медицинской Клинике МЕДСИ
Оглавление
В нормальном состоянии слух человека воспринимает звуковые колебания в широком диапазоне. При инфекционных поражениях, врожденных патологиях, травмах и по другим причинам острота слуха снижается постепенно или резко. В некоторых случаях человек полностью утрачивает способность слышать. Это лишает его полноценной жизни. Даже небольшие патологические изменения могут стать причиной существенных проблем. Чтобы начать лечение различных заболеваний, нужно сначала провести диагностику. Сегодня обследования выполняются с использованием различных современных методик и процедур. Одной из них является аудиометрия.
Что представляет собой метод?
Аудиометрия – исследование, направленное на оценку показателей слуха. Она позволяет определить «порог слышимости» у пациента и диагностировать болезни уха, а также выявить начало развития глухоты. Тестирование проводится при жалобах на плохую слышимость, нарушениях разборчивости речи и иных патологиях. Процедура выполняется врачом-сурдологом с применением специального оборудования. В некоторых случаях диагностика осуществляется с использованием живой речи.
Аудиометрия слуха у детей и взрослых является безопасной и безболезненной диагностикой. Процедура не требует сложной подготовки. При этом она дает возможность выявления нарушений в любых отделах слухового аппарата. Если регулярно проходить диагностику, можно своевременно выявить и предотвратить риски потери слуха.
Результаты исследования отображаются на аудиограмме – графике, по которому определяется слуховая чувствительность левого и правого уха. Благодаря такому графику можно наглядно представить степень нарушения слуха и определить место поражения (слуховой нерв, среднее ухо и др.).
Разновидности обследования
Выделяют несколько типов аудиометрии.
Самым простым исследованием является то, которое проводится посредством живой речи врача. Специальное оборудование не требуется. Специалист отдаляется от пациента и произносит отдельные слова и фразы с разной громкостью. По отклику пациента врач определяет качество его слуха. Такое исследование нельзя считать на 100 % достоверным, так как контролировать все параметры голоса (точный уровень громкости и др.) самостоятельно специалист не может.
С применением различных технических средств проводятся следующие виды аудиометрии слуха:
Показания к проведению обследования
Основными показаниями к проведению аудиометрии являются:
Также такое исследование, как аудиометрия, проводится перед подбором слухового аппарата и его установкой. Назначают обследование и после приема ряда антибиотиков, а также салицилатов в больших дозах. Порекомендовать прохождение аудиометрии специалист может и с целью оценки эффективности проведенного лечения, для изменения схем и методик терапии.
Как происходит подготовка к процедуре?
Сначала проводится опрос пациента и беседа с врачом. Специалист определяет, когда пациент заметил первые признаки нарушений слуха, затрагивают ли они оба уха или только одно. Врач уточняет, нет ли у пациента других симптомов заболеваний: боли, дискомфорта, звона, шума и др. Сурдолог определяет и все перенесенные пациентом заболевания, которые могли повлиять на состояние слуха. Врач уточняет, не было ли травм ушей и головы, если были – то какого характера. Уточняются и наследственные факторы.
Специалист проводит визуальное обследование внешнего уха. Такая диагностика позволяет выявить все видимые нарушения. С применением отоскопа проводится исследование барабанной перепонки и слухового прохода.
Специальной подготовки перед процедурой не проводится.
Важно! Перед аудиометрией лучше отказаться от прослушивания громкой музыки в наушниках и посещения дискотек, концертных площадок, баров и других мест с повышенным уровнем шума.
Порядок проведения речевой аудиометрии
Процедура проводится в специальном помещении, защищенном от посторонних звуков. Звук подается в динамик или через наушники. Пациент повторяет услышанные слова, произносит их в специальный микрофон. Характеристики звука изменяются с помощью специального прибора – аттенюатора. Врач определяет минимальную громкость, которую способен распознавать пациент. Результаты речевой аудиометрии фиксируются на специальном бланке кривой разборчивости. По горизонтали отмечается сила звука (в дБ), а по вертикали – процент правильных ответов.
Процедура длится 25-30 минут.
Во время речевой аудиометрии фиксируют 3 основные величины:
Тональная и пороговая аудиометрия
Такие исследования проводятся с использованием аудиометра. Такие устройства дополняются накладными наушниками или внутриушными телефонами. В комплектацию также включаются костный вибратор, микрофон и кнопка для пациента. Результаты исследования фиксируются специальным записывающим прибором. Аудиометр дает возможность воспроизведения сигналов различной интенсивности: от 125 до 8000 Гц. Методика направлена на определение уровня дискомфортного состояния.
Исследование выполняется в звукоизолированном помещении. С помощью наушников или внутриушных телефонов пациенту передается сигнал конкретной тональности. Если человек слышит его – нажимает специальную кнопку. При отсутствии реакции со стороны пациента врач повышает тональность. Так определяется минимальное значение. Максимум восприятия определяется аналогично. Пациент отпускает кнопку, когда уровень сигнала превышает предел слышимости. Результаты исследования фиксируются на аудиограмме.
Надпороговая аудиометрия
Если у пациента уже выявлена глухота, определить причину патологии и место повреждения слуховых органов очень непросто. В таких случаях проводится надпороговая аудиометрия.
Пациент надевает наушники, в которые подается звуковой сигнал частотностью на 20 дБ выше слухового порога. Постепенно интенсивность звука увеличивается. При этом пациент описывает все ощущения, а врач определяет их правильность (соответствие реальности).
Особенности проведения детской аудиометрии
Определить нарушения остроты слуха у детей достаточно сложно. Малыши часто просто не способны определить наличие у себя какой-либо проблемы и сообщить о ней родителям. Кроме того, работать с детьми сложнее, чем со взрослыми. Часто просто невозможно удержать внимание малыша. Кроме того, дети быстро устают, не способны сконцентрироваться. Все это сказывается на результатах аудиометрии.
Аудиологический осмотр младенцев, например, проводится по четкой схеме. Первый прием сурдолога может осуществляться уже на 3-4 день жизни. Сначала врач проводит наружный осмотр. При необходимости применяется методика тампанометрии. Она позволяет обследовать среднее ухо и барабанную перепонку с использованием специального зонда, воспроизводящего серию частот с конкретными показателями. По результатам такой диагностики выявляют некоторые патологии развития и наличие воспалительных и инфекционных заболеваний. Следующим этапом обследования является регистрация и анализ отоакустической эмиссии. Такая диагностика строится на способности слухового аппарата человека генерировать ответные импульсы на звуковые воздействия.
Диагностика детей в возрасте 3-5 лет обычно проводится в игровой форме. Основой методики аудиометрии в этом случае становится возможность быстрой выработки условного рефлекса (двигательного) в ответ на звуковой раздражитель. В момент появления звука (который подается с разной частотой в наушники) ребенок просто совершает определенное движение. Звуковая слышимость определяется по отдельности для каждого уха.
Обследование детей старшего возраста осуществляется по стандартным схемам аудиометрии так же, как у взрослых.
Преимущества проведения процедуры в МЕДСИ
Если вы хотите пройти аудиометрию или проконсультироваться с врачом-сурдологом, позвоните по телефону
Что такое аудиограмма?
Аудиограмму получают после проведения аудиометрии. Это исследование применяется для диагностики различных нарушений слуха. После его завершения, полученные данные наносятся на график, который и называется аудиограммой. Она состоит из двух осей, одна из которых соответствует частоте звука в герцах (Гц), а вторая – громкости в децибелах (дБ). Аудиограмма позволяет врачу оценить воздушную и костную проводимость звука и определить характер и степень потери слуха у пациента.
Когда необходимо пройти исследование
Аудиометрию назначают специалисты, которые в своей работе регулярно сталкиваются с нарушением слуха или его последствиями. Это может быть врач-сурдолог, ЛОР, логопед, слухопротезист (сурдоакустик) и др. Показаниями к аудиометрии у детей и взрослых являются:
Аудиометрия и последующее изучение аудиограммы позволяют определить, как человек воспринимает различные звуки и оценить работу структур внутреннего уха. Кроме того, исследование помогает правильно подобрать слуховой аппарат, выявить различные нарушения слуха и установить их причину. Аудиограмма позволяет оценить прогрессирование тугоухости, поэтому пациентам, у которых выявлено это заболевание, рекомендуется регулярно проходить данное обследование.
Как проходит исследование
Аудиограмма не является методом диагностики. Это результат аудиометрии. Для того чтобы пройти аудиометрию, необходимо записаться на исследование в специализированный медицинский центр. Аудиометрия является безболезненной процедурой, не имеет противопоказаний и не требует специальной подготовки. Однако исследование может быть отложено на некоторый срок в тех случаях, когда у пациента имеются воспалительные или инфекционные заболевания органа слуха. В этом случае аудиограмма может оказаться неинформативной и отражать искаженные данные.
Аудоиметрия проводится в определенной последовательности. Сначала пациент удобно располагается в кресле, затем он надевает наушники, которые подключены к аудиометру, и берет в руки специальный пульт с кнопкой. После этого приступают к самому исследованию. Поочередно в левый и правый наушник подаются звуки разной частоты и громкости. Как только пациент слышит их, он нажимает кнопку. Аудиограмма строится автоматически в процессе исследования. С каждым нажатием кнопки на графике появляется новая точка.
Если пациент пользуется слуховым аппаратом, то аудиограмма строится в два этапа. Сначала исследование проводят без слухового аппарата, а затем с ним. При необходимости, аппарат настраивается таким образом, чтобы пациент слышал максимально хорошо.
Расшифровка аудиограммы
Каждая точка на аудиограмме показывает минимальную громкость звука и его частоту, которые воспринимает пациент. На графике отображены две кривые: одна показывает воздушную проводимость, другая – костную. Сопоставив значения на аудиограмме, врач может определить, почему снизился слух. Возможны следующие варианты:
Кроме того, аудиограмма позволяет понять, как сильно снижен слух у пациента и подобрать оптимальный способ коррекции нарушений. В последующем, исследование проводят с целью оценки эффективности лечения и оценки динамики изменений.
Где пройти исследование?
Направление на аудиометрию выдается при наличии показаний. Пройти исследование Вы можете в центре «Мелфон». Наши специалисты занимаются диагностикой и коррекцией различных нарушений слуха и речи. Аудиометрия проводится на современном оборудовании. Результаты расшифровываются в короткие сроки. При покупке слухового аппарата у нас, исследование проводится бесплатно. Записаться на прием можно по телефону или через специальную форму на нашем сайте.
Выбрать батарейки для слухового аппарата у нас на сайте.
Если вы хотите подобрать слуховой аппарат – перейдите в каталог
Расширенная аудиограмма что это
Традиционно острота слуха оценивается по восприятию чистых тонов на частотах в 250, 500, 1000, 2000, 4000 и 8000 гЦ. Для исследования порогов воздушной проводимости пациент надевает наушники, либо накладные, которые закрывают всю ушную раковину, либо вставочные, которые вводятся в наружный слуховой проход. Для исследования порогов костной проводимости на сосцевидный отросток пациента устанавливают костный осциллятор. Результат исследования отображается в виде аудиограммы, где на оси X отложена частота звука, а на оси Y-интенсивность.
Если порог ниже 0 дБ ПС (порог слышимости в децибелах, например, — 5 дБ порог слышимости (ПС)), значит, чувствительность слухового анализатора на это ухо лучше на 5 дБ, чем чувствительность среднего молодого человека без каких-либо заболеваний ушей.
Исследование костной проводимости позволяет оценить механизм звуковосприятия. Звуковой сигнал, который поступает из наушника, вставленного в слуховой проход или надетого на ушную раковину, сначала проходит через наружный слуховой проход, затем достигает полости среднего уха, поступает в улитку, где трансформируется в нервный импульс и передается по волокнам слухового нерва к улитковому ядру, в продолговатый мозг и корковые центры слуха. Таким образом, исследование воздушной проводимости позволяет судить о состоянии звукопроведения и звуковосприятия в целом. Повышение порогов воздушной проводимости свидетельствует о наличии кондуктивной и/или нейросенсорной тугоухости. Разница в дБ между порогами воздушной и костной проводимости называется костно-воздушным разрывом, по которому можно судить о состоянии механизма звукопроведения.
Верхней границей нормального уровня костной проводимости считается 15 дБ порог слышимости (ПС), хотя некоторые врачи считают, что нормой можно считать значения до 25 дБ порог слышимости (ПС). Верхней границей воздушной проводимости у взрослых считается 25 дБ ПС. При кондуктивной тугоухости пороги костной проводимости находятся в пределах нормальных значений, но пороги воздушной проводимости повышены, из-за этого появляется костно-воздушный интервал (> 10 дБ).
При нейросенсорной тугоухости отмечается одинаковое повышение порогов и воздушной, и костной проводимости, значимый костно-воздушный разрыв отсутствует. Смешанная тугоухость (при которой снижение слуха носит и кондуктивный, и нейросен-сорный характер) отмечается, когда за пределы нормы одновременно выходят пороги воздушной и костной проводимости, но воздушная проводимость страдает сильнее (в результате также появляется костно-воздушный разрыв). Иногда имеющееся нарушение звукопроведения по кондуктивному типу может не сопровождаться снижением слуха как таковым, например, когда пороги костной и воздушной проводимости находятся в пределах нормы, но при этом имеется костно-воздушный разрыв. Смешанная тугоухость выставляется только в том случае, когда костно-воздушный разрыв и повышение порогов находятся на одной частоте. Различные варианты снижения слуха представлены на рисунке ниже. Наиболее распространенные причины кондуктивной и нейросенсорной тугоухости приведены в таблице ниже.
Степень тяжести тугоухости определяется на основе вычисления усредненного чистого тона, который рассчитывается как среднее арифметическое от порогов воздушной проводимости на частотах в 500 гЦ, 1000 гЦ и 2000 гЦ. В некоторых случаях для расчета используют четыре частоты (500, 1000, 2000, 3000 гЦ или 500, 1000, 2000 и 4000 гЦ). Рабочая комиссия по слуху и равновесию Американской Академии оториноларингологии — хирургии головы и шеи рекомендует использовать усредненные чистые тоны на четырех частотах при обследовании пациентов с болезнью Меньера, вестибулярной шванномой и кондуктивной тугоухостью. В своих рекомендациях по обследованию пациентов с кондуктивной тугоухостью Академия также советует пользоваться четырьмя частотами для документирования костно-воздушного разрыва.
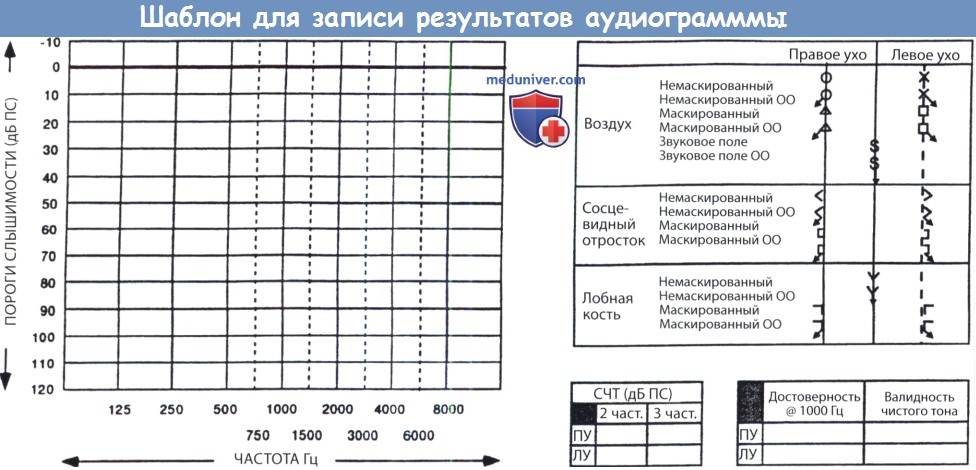
Пороги оцениваются с шагом в 5 дБ. В условных обозначениях изображены символы, которыми обозначают пороги воздушной и костной проводимости на каждое ухо, а также звуковое поле.
ЛУ—левое ухо, ПУ—правое ухо, ОО — отсутствие ответа, СЧТ—средний чистый тон.
В таблице ниже приведена классификация тугоухости по степени тяжести, в основу которой положено исследование усредненных чистых тонов на трех речевых частотах (500, 1000 и 2000 гЦ); слух может варьировать от нормального до полной глухоты. Обратите внимание на то, что классификации тугоухости у детей и у взрослых практически одинаковы, лишь за тем исключением, что у детей верхней границей нормы считается потеря слуха в 15 дБ, а у взрослых — в 25 дБ. Соответственно, у детей потеря слуха в пределах 16-25 дБ классифицируется как легкая тугоухость. Также в таблице приведены сведения о том, какое влияние та или иная степень тугоухости будет оказывать на восприятие разговорной речи. Условно считается, что негромкий разговор ведется на уровне 35 дБ, обычная беседа — 45-50 дБ, громкая разговорная речь — 65 дБ.
В таблице ниже приведена информация и о том, как в отсутствие ранних диагностики и лечения та или иная степень тугоухости скажется на развитии языка и речи. Если у пациента результаты исследования усредненного чистого тона находятся в пределах нормы, но имеется повышение порогов на высоких частотах, он будет испытывать сложности при общении в шумной или людной обстановке, даже если восприятие высоких час гот нарушено весьма умеренно. Социальные последствия односторонней тугоухости не такие серьезные, но даже в этом пациенты будут иметь сложности при необходимости точного прослушивания.
При помощи поведенческих тестов вычислить пороги восприятия звуков определенных частот можно у детей, чей когнитивный возраст соответствует шести месяцам жизни. У детей с меньшим когнитивным возрастом эффективность наблюдательных методик значительно ниже, потому что они позволяют определить наличие только среднетяжелой или тяжелой тугоухости хотя бы на одном ухе.
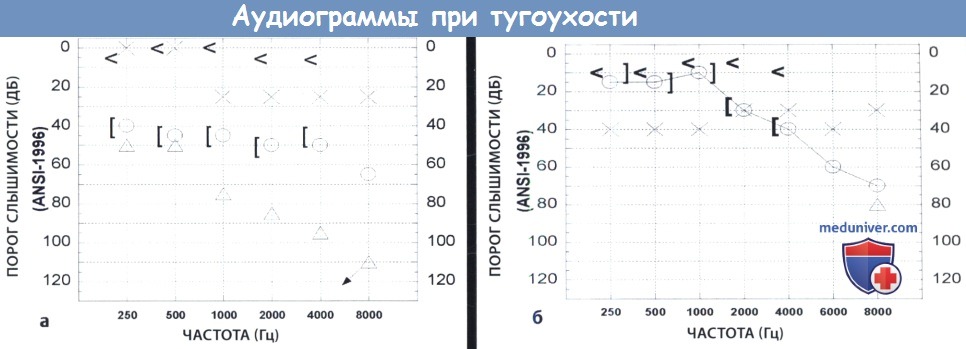
На правом ухе на частотах выше 500 гЦ маскированные (истинные) пороги костной проводимости (КП) выходят за пределы нормальных значений; маскированные (истинные) пороги воздушной проводимости (ВП) также выходят за пределы нормальных значений, присутствует значительный КВР (30-50 дБ), что говорит в пользу смешанной тугоухости на данных частотах. На правом ухе на низких частотах немаскированные пороги КП отражают улитковый резерв левого уха (хотя символ указывает на то, что костный осциллятор установлен на правый сосцевидный отросток).
Маскированные (истинные) пороги костной проводимости правого уха выходят за пределы нормы, значит, немаскированные пороги КП будут отражать пороги КП для левого уха. Немаскированные пороги КП (отражающие костную проводимость левого уха) и пороги ВП левого уха находятся в пределах нормы, КВР отсутствует, следовательно, на низких частотах слух нормален. На левом ухе на частотах выше 500 Гц немаскированные пороги КП и пороги ВП левого уха все еще находятся в пределах нормы, но появляется значительный КВР (20-25 дБ); следовательно, общая чувствительность слуха в норме, но присутствует КВР.
(б) В левом ухе на частотах до 1000 Гц левые маскированные пороги КП находятся в пределах нормальных значений,
но пороги ВП повышены, присутствует КВР (30-35 дБ), что говорит о нарушении слуха по типу звукопроведения на данных частотах.
На частотах выше 1000 Гц немаскированные пороги КП (отражающие КП левого уха) остаются в пределах нормы, но пороги ВП на левое ухо повышены, присутствует значительный КВР (20-25 дБ), что также говорит о наличии кондуктивной тугоухости на данных частотах. На правом ухе на частотах до 1000 Гц немаскированные пороги КП, отражающие КП правого уха, и пороги ВП находятся в пределах нормы, следовательно, слух на этих частотах нормальный. На частотах выше 1000 Гц правые маскированные (истинные) пороги КП и пороги ВП на правое ухо выходят за пределы нормы, значительного КВР нет, значит, на данных частотах снижение слуха обусловлено нарушением звуковосприятия.
ANSI — Американский национальный институт стандартов.
а) Типы аудиограмм. Результаты тональной аудиограммы можно классифицировать не только по типу и тяжести снижения слуха, но также и по форме получившегося графика. На рисунке ниже приведены наиболее распространенные варианты аудиограмм: плоская, нисходящая, восходящая, западающая, выпуклая, фрагментарная (угловая), с вырезкой, с пиком. Форма кривой может говорить в пользу какого-то конкретного диагноза, но почти никогда она не бывает патогномоничной. Плоский тип аудиограммы, например, часто встречается на поздних стадиях болезни Меньера, а нисходящая аудиограмма характерна для пресбиакузиса. Для ранних стадий болезни Меньера характерен восходящий тип кривой.
У некоторых лиц с врожденной тугоухостью кривая аудиограммы имеет вид «ниши» (впалая кривая), а при определенных наследственных формах снижения слуха аудиограмма принимает «выпуклый» вид (в некоторых других случаях — фрагментарный или «угловатый» вид). Для профессиональной тугоухости характерно появление на аудиограмме «вырезки» на частотах 3000-6000 гЦ. У некоторых пациентов с болезнью Меньера на аудиограмме появляется «пик» на частоте в 2000 гЦ; на более высоких и более низких частотах слух снижен.
Также на форму кривой аудиограммы влияет этиология кондуктивной тугоухости. «Кривой жесткости» называют вид аудиограммы, которая характерна для заболеваний, в первую очередь влияющих на жесткость колебательной системы среднего уха и вызывающих снижение слуха преимущественно на низких частотах. «Кривая массы» характера для заболеваний, которые влияют на массу колебательной системы (например, разрыв цепи слуховых косточек) и в большей степени сопровождаются снижением слуха на высоких частотах. Вид аудиограммы, характерной для больных с отосклерозом называют «феноменом Кархарта». Из-за снижения резонанса цепи слуховых косточек происходит увеличение порогов костной проводимости на частоте 2000 гЦ, в то время как на более высоких и на более низких частотах слух остается нормальным. Иногда при экссудативном среднем отите и при хроническом среднем отите на аудиограмме можно увидеть пик на частоте 2000 гЦ.
Он появляется из-за того, что слух на более низких частотах снижен из-за эффекта жесткости, а на более высоких — из-за эффекта массы, наблюдаемого при уровне выше 2000 гЦ.
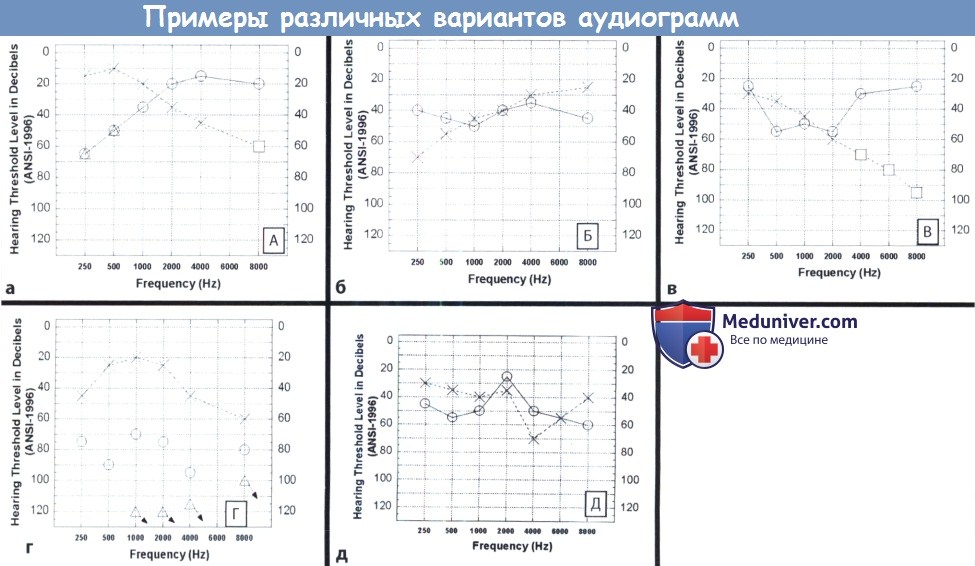
(а) При «высокочастотной» форме аудиограммы снижение слуха наблюдается только на высоких частотах (левое ухо).
При «низкочастотной» форме аудиограммы снижение слуха наблюдается только на низких частотах (правое ухо).
(б) При «плоской» аудиограмме пороги примерно одинаковы (в пределах ± 20 дБ) на всех частотах (правое ухо).
При «восходящей» аудиограмме улучшается восприятие высоких частот (левое ухо).
(в) При «нисходящей» аудиограмме ухудшается восприятие низких частот (левое ухо).
При «впалой» аудиограмме пороги хуже на средних частотах (правое ухо).
(г) При «выпуклой» аудиограмме результаты исследования порогов противоположны тем, что наблюдаются на «впалой» аудиограмме—лучше на средних частотах, но хуже на низких и высоких (левое ухо).
При «фрагментарной» или «угловой» аудиограмме слух присутствует только на низких частотах, на пределе регистрации прибора (правое ухо).
(д) Если на аудиограмме присутствует «вырезка», значит, слух на частотах выше и ниже «вырезки» лучше (левое ухо).
При наличии «пика» слух на частотах выше и ниже «пика» хуже (правое ухо). ANSI — Американский национальный институт стандартов.
б) Стандартная тональная пороговая аудиометрия и контроль приема ототоксичных препаратов. Ототоксический эффект (кохлеотоксический и/или вестибулотоксический) может наблюдаться при приеме аминогликозидов (канамицин, амикацин), петлевых диуретиков (этакриновая кислота, фуросемид), цитостатиков (цисплатин, карбоплатин), высоких доз аспирина и противомалярийных препаратов (хинолон). В большинстве случаев ототоксический эффект необратим, но иногда наблюдается восстановление утраченных функций. Всем пациентам, принимающим ототоксичные препараты, необходим аудиометрический мониторинг. Согласно протоколу, принятому Американской ассоциацией речи, языка и слуха (ASHA), при приеме амингликозидов первый раз аудиометрию необходимо выполнить либо перед началом приема, либо в течение 72 часов после.
При проведении химиотерапии первое аудиометрическое обследование нужно выполнить либо в течение недели до, либо в течение 24 часов после получения первой дозы. У чувствительных пациентов пороги воздушной проводимости нужно оценивать на частотах 250-8000 гЦ. Согласно рекомендациям ASHA, при приеме аминогликозидов аудиограмму нужно выполнять еженедельно, при приеме препаратов платины — в течение 24 часов после каждого приема. Значимым изменением функции слуха принято считать ухудшение порогов воздушной проводимости хотя бы на 20 дБ на одной частоте, хотя бы на 10 дБ — на двух частотах, либо отсутствие ответа с трех последовательных частот (при условии, что до этого ответ с них был). Для того, чтобы убедиться в значимости полученных изменений, исследование повторяют через 24 часа. Если на аудиограмме вновь зафиксировано снижение слуха, для исключения кондуктивного компонента тугоухости следует измерить пороги костной проводимости и выполнить тимпанограмму.
Если проведение субъективных методов исследования невозможно, в качестве аудиологического мониторинга при приеме ототоксичных препаратов следует использовать методы отоакустической эмиссии и слуховых вызванных потенциалов.
в) Аудиометрия в расширенном диапазоне частот. Аудиометрия в расширенном диапазоне частот подразумевает определение порогов воздушной проводимости на частотах выше 8000 гЦ: 9000, 10000, 11200, 12500, 14000, 16000, 18000 и 20000 гЦ. Для отслеживания ототоксического эффекта может использоваться ультравысокочастотная аудиометрия, поскольку многие ототоксичные препараты (например, цисплатин) первоначально могут вызывать снижение слуха на частотах, выходящих за пределы стандартной аудиометрии (250-8000 гЦ). Были разработаны многочисленные протоколы быстрой оценки порогов слухового восприятия, в том числе высокочастотных, которые позволили бы идентифицировать так называемый «диапазон чувствительности ототоксичности».
Значительным ограничением расширенной аудиометрии является тот факт, что пороги восприятия увеличиваются с возрастанием частоты звука, а также с возрастом пациента. Следовательно, при первоначальном исследовании порогов восприятия простое аудиометрическое исследование может оказаться недостаточным, из-за чего выявить ототоксичный эффект будет невозможно, особенно у пожилых пациентов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021



