Реактивная печень у ребенка что это значит
Неалкогольная жировая болезнь печени у детей с ожирением и метаболическим синдромом

Изучены особенности функционального состояния печени у детей с ожирением и оценена его взаимосвязь с основными компонентами метаболического синдрома. Обследовано 483 ребенка с ожирением (285 мальчиков и 198 девочек) в возрасте от 5 до 16 лет. Комплексное
Features of functional state of liver in children with obesity were studied, and its connection with main components of metabolic syndrome was assessed. 483 children with obesity were studied (285 boys and 198 girls) at the age of 6 to 15 years old. The complex study included anamnesis collection, anthropometrics, clinical studies of the blood, biochemical study of the blood serum, study of the lipid spectrum, hormone profile, ultrasonic study of the abdominal cavity organs and retroperitoneal space, CT of the abdominal cavity.
Ожирение является одной из наиболее актуальных медицинских и социальных проблем современного здравоохранения. Во многих цивилизованных странах мира количество детей с избыточным весом и ожирением имеет тенденцию к увеличению. Вызывает тревогу тот факт, что из поколения в поколение ускоренными темпами идет накопление мутагенного груза, повышается чувствительность к воздействию неблагоприятных средовых факторов, снижается возраст реализации мультифакторных заболеваний. Результаты ежегодных диспансеризаций свидетельствуют о существенном омоложении не только ожирения, но и таких заболеваний взрослого населения, имеющих обменный характер и тесно ассоциированных с метаболическим синдромом (МС), как гипертоническая болезнь (ГБ), ишемическая болезнь сердца (ИБС), сахарный диабет 2 типа (СД 2 типа), неалкогольная жировая болезнь печени (НАЖБП) и пр.
Согласно данным проведенных исследований, у взрослых пациентов с высокой частотой ожирение сопровождается вторичным поражением печени по типу НАЖБП [1, 2]. Если ее средняя распространенность в популяции составляет 10–40%, то среди людей с избыточной массой тела достигает 74–100%, при этом у 20–47% обследованных диагностируется неалкогольный стеатогепатит (НАСГ). В детской популяции у детей с ожирением НАЖБП выявляется у 40% [3], тогда как у подростков с ожирением, осложненным МС, этот показатель достигает 70%, причем в 13% случаев выявляются признаки НАСГ [4].
Одной из причин формирования НАЖБП является инсулинорезистентность (ИР) [5]. Разные медиаторы (ФНО-α, ТФР-β1, ИЛ-6 и пр.) активно секретируются в жировой ткани и регулируют чувствительность рецепторов к инсулину. В частности, ФНО-α активирует ингибитор каппа-киназы-бета (IKKβ) в адипоцитах и гепатоцитах, что приводит к нарушению связывания инсулина с рецептором. Воздействие ФНО-α на инсулиновый рецептор типа I (IRS-I) проявляется в его фосфорилировании, из-за чего уменьшается его тропность к инсулину, снижается количество транспортного белка GLUT-4, осуществляющего вход глюкозы в клетку. Есть данные, что снижение митохондриального β-окисления в печени связано с замедлением выработки фактора транскрипции PPAR-α в жировой ткани, отмечающемся при ожирении, сахарном диабете и пр., тогда как у здоровых людей фактор транскрипции PPAR-α активируется в результате связывания с длинноцепочечными жирными кислотами и повышает образование ферментов окислительного расщепления жирных кислот и митохондриального транспортного белка [6]. Развитие хронического воспаления в паренхиме печени тесно ассоциировано с феноменом «липотоксичности». Повышение концентрации свободных жирных кислот в сыворотке крови, обусловленное персистирующим липолизом, реакцией перекисного окисления липидов, рассматривается одной из причин трансформации жировой инфильтрации печени (стеатоз) в НАСГ [7].
В современной литературе данные о функциональных нарушениях печени у больных с ожирением разноречивы. Ряд авторов считают, что при развитии жировой дистрофии печени страдают желчепродуцирующая и желчесекреторная функции, связанные с деструкцией мембран гепатоцитов и проявляющиеся в виде повышения уровня печеночных ферментов — трансаминаз (АЛТ, АСЛ), гаммаглютаматтранспептидазы (ГГТП) [8]. Другие авторы считают стеатоз печени «безвредным состоянием», не оказывающим значительного влияния на состояние гепатоцитов и проходящим после устранения этиологического фактора [9].
Целью настоящего исследования было изучить особенности функционального состояния печени у детей с ожирением и оценить его взаимосвязь с основными компонентами метаболического синдрома.
Материалы и методы исследования
Обследовано 483 ребенка с различной формой и степенью ожирения (SDS ИМТ ≥ 2,0) (285 мальчиков и 198 девочек) в возрасте от 5 до 16 лет. I группу составили 237 детей с ожирением, осложненным МС, II группу — 246 детей с ожирением без признаков МС. Критериями диагностики МС явились критерии Международной федерации диабета (International Diabetes Federation, IDF) [10]. В III группу (группа сравнения) включено 30 детей с нормальной массой тела II группы здоровья соответствующего возраста и пола. Комплексное обследование включало сбор анамнеза, антропометрию, клинические исследования крови, биохимическое исследование сыворотки крови, исследование липидного спектра, гормонального профиля, ультразвуковое исследование органов брюшной полости, компьютерной томографии (КТ) брюшной полости (по показаниям). Статистическая обработка результатов проведена с использованием пакета Statistika 6.0.
Результаты исследования
При проведении ультразвукового исследования НАЖБП диагностирована исключительно у детей I и II группы, причем в I группе достоверно чаще, чем во II группе (166 — 70% и 125 – 51% соответственно, χ 2 = 41,3, р 2 = 31,5, р
Т. А. Бокова, доктор медицинских наук, профессор
ГБУЗ МО МОНИКИ им. М. Ф. Владимирского, Москва
Неалкогольная жировая болезнь печени у детей с ожирением и метаболическим синдромом/ Т. А. Бокова
Для цитирования: Лечащий врач № 1/2019; Номера страниц в выпуске: 28-31
Теги: жировая дистрофия, стеатогепатит, инсулинорезистентность, гиперурикемия
Вкусно и опасно: питание как причина острого панкреатита у детей
Такая форма воспаления поджелудочной железы у детей чаще всего развивается как хроническая проблема, но в случаях систематического нарушения питания возможно обострение болезни.
Симптомы реактивного панкреатита у детей
Боль при реактивной форме панкреатита сосредотачивается в области пупка (при вопросе «где болит» дети чаще всего указывают именно это место). Но бывает и так, что ребенок указывает на другую часть брюшной полости. Это связано с незрелостью детской нервной регуляции: малышу может казаться, что болит в разных частях живота. Именно поэтому точно связать наличие боли с проявлением реактивного панкреатита может только врач.
Помимо боли проявляются и сопутствующие симптомы реактивного панкреатита у детей 1 :
Причины реактивного панкреатита у детей
В отличие от взрослых, дети чаще реагируют на инфекции и воспаления именно нарушением работы поджелудочной железы.
Наиболее характерными причинами реактивного панкреатита у детей являются 1 :
Продукты, которые могут провоцировать возникновение реактивного панкреатита у детей:
Лечение реактивного панкреатита у детей
При появлении симптомов панкреатита необходимо сразу же обратиться к врачу. Некоторые формы панкреатита требуют интенсивной терапии в госпитальных условиях!
Диагностика заболевания проводится с помощью анализа крови (биохимии) и ультразвукового исследования брюшной полости. Если диагноз определен правильно, то лечение реактивного панкреатита у детей имеет те же принципы, что и терапия острой формы болезни.
Механизм лечения реактивного панкреатита включает в себя диету и комплексное лекарственное воздействие. Это могут быть антибиотики, ферменты, антигистаминные препараты – правильную схему медикаментозного лечения должен определить врач.
Важным условием лечения реактивного панкреатита у детей является диета. Принципы питания при болезни подразумевают:
Первые сутки лечения врач может рекомендовать провести на лечебном голодании, которое допускает употребление лишь минеральной воды без газа. И уже на следующий день можно вводить легкий куриный или кроличий бульон, каши, отварные измельченные овощи (исключая капусту, бобовые, редьку и редис), нежирный творог, омлет.
Медикаментозное лечение у детей реактивного панкреатита направлено на:
Клиническая трактовка результатов ультразвуковых исследований печени
УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Введение
Общие положения
Особенности локации (автор выражает благодарность компании Medison за предоставленную аппаратуру. Рис. 2-4 также предоставлены этой компанией). Начиная рабочий день, проверьте состояние аппаратуры. Убедитесь, что набор датчиков позволяет вам выполнить все исследования. Добейтесь, чтобы в направлении были приведены показания к проведению исследования, сформулированы цель и задачи, представлены основные клинические, лабораторные и инструментальные результаты. В беседе с родителями и ребенком (если он может формулировать свои проблемы) уточните все неясные моменты. Посмотрите на пациента как врач, а не как исполнитель при аппарате. Критически оцените прежние данные, сформулируйте свои показания. Имейте четкий план работы: период, в течение которого ребенок спокоен и позволяет выполнять процедуры, недолог.
Для УЗИ печени, селезенки, верхней части живота наиболее приемлем конвексный датчик. Угол обзора при этом большой, а деформация ближнего поля минимальная. Линейный датчик применим для визуализации мелких структур. Допплерография необходима при подозрении на сосудистые аномалии, гемангиомы.
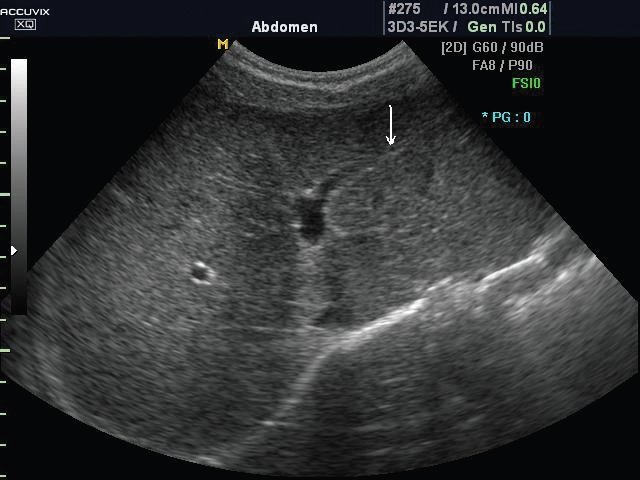
а) Эхограмма печени 12-летнего подростка в обычном режиме. Обратите внимание, что даже в 12-летнем возрасте круглая связка печени (стрелка), отходящая от левой части воротной вены, имеет каналикулярный вид (просвет внутри).
Болезни печени и желчного пузыря у ребенка: что важно знать маме (2021-02-10 15:56:25)
Болезни печени и желчного пузыря у ребенка: что важно знать маме
Печень и желчевыводящая система играют важную роль в пищеварительном процессе и тесно связаны друг с другом. Неполадки в работе одного из этих органов могут сказаться на состоянии «соседа». Главное здесь — вовремя показать ребенка доктору, чтобы он назначил необходимое лечение.
Печень — своеобразная лаборатория, которая фильтрует и очищает кровь, накапливает в виде гликогена глюкозу — источник энергии — и вырабатывает желчь, которая нужна для переваривания и усвоения жиров.
Как видим, печень, желчный пузырь и желчные пути тесно связаны между собой. Заболевание одного органа влечет за собой изменения в другом: у детей в 95% случаев сбои в работе печени возникают из-за застоя желчи в желчном пузыре. Чем раньше распознаются такие нарушения, тем меньше риск негативных последствий болезни.
Нарушение движения
Речь идет о самом, пожалуй, распространенном недуге желчного пузыря — дискинезии желчевыводящих путей, то есть нарушении согласованных сокращений желчного пузыря и сфинктеров — мышц, которые обеспечивают прохождение желчи из желчного пузыря в двенадцатиперстную кишку.
В норме желчь синтезируется печенью, откуда попадает в желчный пузырь. Там она «ждет», когда съеденная пища из желудка попадет в двенадцатиперстную кишку. Как только это происходит, желчный пузырь, сокращаясь, выделяет в просвет кишки порцию желчи, которая способствует расщеплению жиров на жирные кислоты. Эти кислоты «понятны» организму и могут быть усвоены. Если эта двигательная функция желчного пузыря и желчных протоков нарушена, но органических поражений нет, говорят о дискинезии желчных путей.
Причин у этого недуга множество. Среди них — кишечные инфекции, аллергия, нарушения режима питания, заболевания желудка и двенадцатиперстной кишки, аномалии развития желчного пузыря и желчных протоков.
Существуют две формы дискинезии: гипотоническая и гипертоническая. Первая у детей чаще всего дает о себе знать подташниванием, ощущением тяжести в подложечной области, ноющей, тупой, практически постоянной неинтенсивной болью в правом подреберье. Иногда боль отдает в правое плечо, лопатку. Проявляются такие симптомы после погрешностей в диете, физической нагрузки или эмоционального стресса. Боль обычно непродолжительная, легко снимается спазмолитическими средствами.
Во время приступа малыш становится беспокойным, его тошнит, могут появиться рвота, учащенное сердцебиение и головная боль, язык нередко обложен серо-желтым налетом. Ребенок жалуется на ощущение горечи во рту. Между приступами кроха чувствует себя хорошо, хотя время от времени, выпив газированных напитков или отведав чего-нибудь холодненького, жалуется на непродолжительные спазмы в животе и нередко — около пупка.
При дисфункции по гипертоническому типу желчный пузырь из-за чрезмерной активности сфинктеров слишком быстро опорожняется. Главный симптом — внезапно возникающая боль в правом подреберье. Часто она возникает в ответ на физическую активность: бег, поднятие тяжестей.
Диагностические процедуры
Точный диагноз может поставить только врач-гастроэнтеролог. Он назначит анализы кала на перевариваемость и мочи на диастазу, чтобы посмотреть, насколько раздражена поджелудочная железа. Делается также УЗИ желчного пузыря, чтобы определить его форму, размеры, выявить деформации и камни в желчном пузыре и желчных протоках. Исследование проводится утром натощак, затем ребенку предлагают съесть провокационный завтрак, например стакан жирной сметаны. Через 45 минут снова проводят исследование, в ходе которого оценивают, как сократился желчный пузырь.
Дуоденальное зондирование позволяет изучить 5 фракций (фаз) желчевыведения. Так как желчь исследуют через 5-минутные интервалы, это позволяет оценить тонус и моторику различных отделов желчевыделительной системы и мышц желчного протока и желчного пузыря.
Чтобы избавиться от приступов, иногда бывает достаточно соблюдать диету. Из рациона исключаются жирные сорта мяса и рыбы, жареное, копченое, соленое, маринады, консервы, изделия из сдобного и слоеного теста. Принимать пищу следует понемногу 4–5 раз в день в одно и то же время. Лекарства, которые назначает только врач, помогают снять боль и улучшить отток желчи.
Откуда взялись камни?
Если в желчном пузыре или желчных протоках образовались камни, говорят о желчнокаменной болезни. Ее развитию способствуют заболевания желудочно-кишечного тракта. А в 75–95% случаев оказывается, что с подобными проблемами сталкиваются родители малыша или его братья-сестры. Спровоцировать недуг может неправильное питание, когда в рационе ребенка преобладают углеводы и жиры, а фруктов и овощей, богатых пищевыми волокнами и микроэлементами, недостаточно. Свою лепту вносят и аномалии развития желчевыводящей системы.
До 7 лет желчнокаменная болезнь (ЖКБ) чаще «посещает» мальчиков, в 7–9 лет соотношение между мальчиками и девочками выравнивается, к 10–12 годам этот недуг в 2 раза чаще определяется у девочек. В подростковом возрасте преобладание девочек становится явным и приближается к показателям у взрослых: 3 девочки с ЖКБ на 1 мальчика с тем же диагнозом.
Примерно половина детей о камнях в желчном пузыре даже не подозревает. Если их обнаруживают, то случайно. Остальные «носители» камней жалуется на острые или тупые боли в животе или в области пупка, затрудненное и болезненное пищеварение, тяжесть в области желудка, чувство горечи во рту, отрыжку воздухом. Родителям также следует обратить внимание на такие симптомы, как метеоризм, неустойчивый стул. Во время или сразу после еды у малыша могут возникать позывы на дефекацию. При этом аппетит у ребенка не меняется.
УЗИ желчного пузыря, которое назначает гастроэнтеролог, позволяет определить 90–95% камней, их количество, локализацию, подвижность и размеры, выявить особенности формы и положения желчного пузыря. Но с помощью этого исследования трудно обнаружить камни в желчных протоках внутри печени, поэтому ребенку могут назначить магнитно-резонансную холангиопанкреатографию — безопасный и высокоэффективный метод диагностики, который дает возможность «увидеть» внутрипеченочные камни.
При заболеваниях печени и желчного пузыря препараты должен назначать только врач. Ни в коем случае нельзя самостоятельно лечить ребенка гомеопатическими средствами или биологически активными добавками. Это может ухудшить течение болезни и привести к серьезным осложнениям.
Для избавления от камней в желчном пузыре доктор может порекомендовать препараты, способствующие их растворению. Принимать лекарства надо долгое время, родителям следует набраться терпения и строго следовать указаниям врача. Только тогда возможен успех.
Детям до 12 лет могут порекомендовать и оперативное лечение — холецистэктомию (удаление желчного пузыря). Операция проводится лапароскопическим способом.
Реактивный панкреатит у взрослых: причины, симптомы и тактика лечения болезни
Реактивный панкреатит – это острое воспаление поджелудочной железы. Болезнь зачастую развивается стремительно и сопровождается болью, расстройствами пищеварения и признаками интоксикации.
Симптомы реактивного панкреатита
При появлении признаков реактивного панкреатита необходимо обратиться к специалисту, чтобы провести профессиональную диагностику и начать лечение на ранней стадии заболевания.
Причины реактивного панкреатита
Главная причина реактивного панкреатита — преждевременная активация ферментов, которые вырабатывает поджелудочная железа. В норме ферменты активизируются только после того, как попадают в кишечник. Но если проток поджелудочной железы сужен, например, из-за хронических болезней или злоупотребления алкоголем, возникает застой панкреатического сока. Скапливаясь, пищеварительные ферменты начинают разрушительно действовать на ткани поджелудочной железы, что приводит к выраженному воспалению и попаданию продуктов распада в кровь.
Наиболее распространенные причины реактивного панкреатита: 1
Чтобы определить характер повреждения поджелудочной железы и окружающих тканей, специалисты могут назначить комплексное обследование, которое включает: 1
В сложных клинических случаях для уточнения диагноза и выбора правильной врачебной тактики может потребоваться лапароскопия – микрооперация, при которой делаются небольшие (0,5-1,5 см) разрезы на брюшной полости для доступа к поджелудочной железе.
Лечение реактивного панкреатита
Лечение реактивного панкреатита включает устранение воспаления поджелудочной железы, снятие интоксикации и восстановление нормальной секреции панкреатического сока. Процесс лечения непременно должен проходить под наблюдением врача.
Способствовать снятию воспаления, особенно в остром периоде, может лечебное голодание. Оно снимает нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта. После того, как острая фаза будет пройдена, разрешается питаться небольшими порциями, употребляя продукты в измельченном виде. Но ни в коем случае не стоит заниматься корректировкой питания самостоятельно. Назначить правильную и полезную диету сможет только врач, исходя из особенностей вашего организма.
Как правило, из рациона больного на несколько месяцев исключают те продукты, которые могут спровоцировать повторную активацию ферментов поджелудочной железы и усилить воспалительную реакцию в тканях.
При реактивном панкреатите запрещены:
Мясо рекомендуется готовить на пару или отваривать. Желательно предпочесть нежирную птицу, говядину или кролика. В лечении панкреатита очень важно в точности соблюдать диету: регулярные нарушения пищевого режима могут спровоцировать обострение заболевания.
Медикаментозная терапия панкреатита включает прием ферментных препаратов и спазмолитиков, устраняющих спазм гладкой мускулатуры и облегчающих боль. Врач также может назначить лекарства, улучшающие микрофлору кишечника и увеличивающие содержание живых бактерий в организме.
Важным этапом лечения является прием ферментных средств на основе панкреатина. Воспаленная поджелудочная железа не выделяет ферменты в необходимом количестве, чтобы обеспечить качественное переваривание пищи и правильное течение пищеварительных процессов. Лекарства, содержащие ферменты, восполняют нехватку собственных пищеварительных элементов, предупреждают появление брожения и гниения пищи в кишечнике.
читайте также
Креон ® или другие капсулы?
Преимущества Креон ®
Креон ® или проверенная таблетка?
Креон ® 10000
ВАМ МОЖЕТ БЫТЬ ИНТЕРЕСНО
Чувство переполненного желудка
Проблемы с животом у ребёнка: в чём может быть их причина?
Ощущение переполненного желудка: как с ним бороться?
Информация, представленная на сайте, предназначена для просмотра только совершеннолетними лицами.
Информация, представленная на сайте, предназначена для просмотра только совершеннолетними лицами.
© 2021 ООО «Эбботт Лэбораториз», 125171 г. Москва, Ленинградское шоссе, дом 16А, строение 1, бизнес-центр «Метрополис», 6 этаж
Материал разработан при поддержке компании ООО «Эбботт Лэбораториз» в целях повышения осведомлённости пациентов о состоянии здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу.
- сакроилеит что это за болезнь симптомы и причины развития заболевания
- оплата за вывоз мусора в частном доме если не живу