Ребенок хрипит чем помочь
Хрипы / шумное дыхание у ребенка
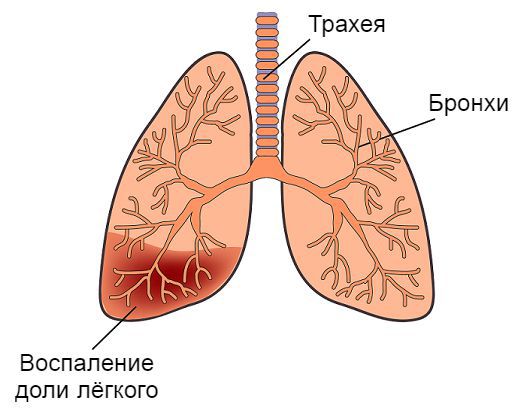
Когда дыхательные пути в нормальном состоянии, ребенок дышит бесшумно и без усилий. Когда нарушается их проходимость, при дыхании может появляться высокий звук, так как воздух через суженные дыхательные трубки проходит с усилием. Хрипами называются звуки, возникающие при вдохе и выдохе ребенка через суженные дыхательные пути. Нарушение проходимости дыхательных путей может наступить из-за отека, вызванного инфекцией, инородным телом, воспалением и спазмом мышц бронхов при астме. Иногда грубый хрип слышен только на вдохе: это может быть симптомом крупа. Такой хрип называется стридором (см. Помощь при крупе).
Вызовите «неотложную помощь» ребенку, если хрипам сопутствуют:
Хрипы у ребенка могут появиться внезапно, когда в дыхательные пути попало инородное тело. Небольшие хрипы могут сопровождаться ОРВИ. Если появились хрипы при дыхании, немедленно обратитесь к врачу.
ЗАДАЙТЕ СЕБЕ ВОПРОС
У ребенка грудного возраста довольно громкие хрипы слышны, только когда он вдыхает? Он ест и растет нормально?
Если ребенок ест, спит и растет нормально, шумное дыхание просто показывает, что ткани дыхательных путей еще достаточно эластичны. Такое шумное дыхание должно пройти к 1,5 годам, когда хрящи гортани (дыхательного горла) станут более плотными. Тем не менее обратите на шумное дыхание ребенка внимание детского врача при очередном осмотре
У ребенка также насморк или кашель?
Вызовите детского врача. Давайте обильное питье, создайте ребенку комфорт (см.также Насморк у ребенка)
Ребенок младше одного года? У него кашель, который продолжается 2 часа или более? В последние день-два он простужен? Учащенное и затрудненное дыхание? Он отказывается есть? Раздражителен?
Бронхиолит – заболевание, обычно вирусное, поражающее самые мелкие бронхи
Вызовите «неотложную помощь». Если диагноз подтвердится, возможно, потребуется госпитализация
Ребенок часто кашляет? Бывают приступы затруднения дыхания, особенно ночью или при физической нагрузке? В семье кто-либо страдает астмой или аллергией?
Запишитесь на прием к детскому врачу. Он осмотрит ребенка и назначит необходимые обследования; в зависимости от результатов посоветует лечение (см. также Если у ребенка астма)
У ребенка затрудненный вдох, удушье? Отрывистый сухой кашель, который напоминает лай собаки; охриплость голоса? Повышенная температура? Симптомы усиливаются ночью?
Круп — затруднение дыхания, вызванное воспалением и сужением просвета верхних дыхательных путей
Хотя большинство приступов может быть снято домашними средствами (см. Помощь при крупе), если начался приступ, вызовите «неотложную помощь». До прибытия врача отведите ребенка в ванную, закройте дверь, напустите в ванну горячей воды, чтобы образовался пар, Пусть ребенок подышит увлажненным воздухом. Закапайте в нос нафтизин. Если состояние не улучшается, дайте ребенку подышать прохладным ночным воздухом
У ребенка внезапно появились затруднение дыхания, хрипы?
Инородное тело в дыхательных путях (чаще всего встречается у детей от 6 месяцев до 2 лет)
Это неотложное состояние. Вызовите «скорую помощь»; мероприятия первой помощи — см. Остановка дыхания)
Дыхание учащенное, хрипы, сильный кашель? Повышена температура до 38,3 о С или более? Ребенок плохо себя чувствует? При вдохе втягиваются межреберные промежутки?
Срочно вызовите детского врача, он поставит диагноз и назначит лечение. Может потребоваться госпитализация (см. Затруднение дыхания, Кашель)
Ребенок во сне храпит? Каждое утро просыпается раздраженный? Он часто дышит ртом, так как нос заложен? Быстро устает? Говорит в нос? У него частые простуды и отит?
Увеличение аденоидов; аллергия
Обратитесь к педиатру, он осмотрит ребенка, чтобы выявить увеличение аденоидов (см. также Насморк у ребенка, или аллергическое заболевание), назначит лечение
Почему хрипы чаще бывают у маленьких детей
Хрипы часто встречаются у детей до 3 лет. Поскольку их дыхательные пути мельче, нарушение проходимости при спазме мышц бронхов, воспалении и отеке слизистой оболочки и накоплении секрета возникает легче, чем у более старших детей. Заболевания дыхательных путей могут провоцироваться загрязнением воздуха, в том числе сигаретным дымом. Если кто-либо в семье курит, вы должны настоять, чтобы никто не курил в доме.
Ларингит у ребенка
Огромное спасибо замечательному доктору гинекологу Виктории Викторовне за отличный, очень грамотный, очень профессиональный и очень душевный прием. Я получила рекомендации по лечению и профилактике.
Рекомендую всем женщинам посетить этого замечательного доктора.
Ларингит – это воспалительный процесс, развивающийся в гортани который сопровождается лающим кашлем. У детей лечение заболевания занимает несколько дней или быть длительным, если воспаление доведено до хронического состояния. Природа заболевания бывает как инфекционной, так и аллергической. У детей старшего возраста предпосылкой воспаления нередко является давление в области голосовых связок.
В педиатрии ларингит диагностируется особенно часто у детей в возрасте до 2-х лет при острых респираторных заболеваниях. На фоне болезни может развиться обструкция верхних дыхательных путей, которая требует неотложной медицинской помощи.
Виды ларингита у детей
Ларингит у ребенка может принимать различные формы:
Острый. Самостоятельное заболевание, возникшее под действием определенных факторов и причин. Наиболее распространенная форма в детском возрасте.
Хронический. Следствие регулярного рецидива острого ларингита и его неправильного лечения. Чаще встречается у взрослых.
Наиболее распространенными типами ларингита у ребенка являются катаральный, гипертрофический и атрофический. Для каждого из них характерны определенные проявления:
Катаральный (самый простой вид заболевания). Сопровождается болью и другими неприятными ощущениями в горле, охриплостью, редким сухим кашлем.
Гипертрофический ларингит поражает гортань и трахею, вплоть до появления узелков на голосовых связках (иногда требуется их удаление).
Атрофический ларингит сопровождается истончением слизистой оболочки гортани и задней стенки глотки (не всегда). У детей развивается крайне редко. Основной причиной является употребление продуктов и напитков, которые раздражают слизистую оболочку.
Причины развития болезни
Среди факторов, определяющих острое течение ларингита, выделяют вирусы и бактерии. Ведущее место занимает вирус парагриппа, стрептококки и стафилококки.
Выделяют следующие провоцирующие факторы ларингита у детей:
инфекция в ротовой полости (кариес, стоматит и пр.);
вдыхание холодного, сухого или пыльного воздуха через рот;
включение в рацион чрезмерно горячих или холодных напитков;
перенапряжение голосовых связок (хоровое пение, крик и т.д.);
контакт с различными аллергенами (домашней пылью, пыльцой растений, шерстью животных, и др.);
лимфатико-гипопластический диатез (слабость верхних дыхательных путей);
психоэмоциональные факторы, приведшие к спазму гортани (потрясения или сильные переживания).
Хронический ларингит возникает в результате длительного воздействия раздражителей на слизистую оболочку гортани. Данная форма болезни является более тяжелой и имеет серьезные последствия.
Хронический ларингит может быть вызван продолжительным или частым воздействием вредных химических веществ или аллергенов. Причиной может стать кислотный рефлюкс, частые инфекционные процессы в носовых пазухах, пассивное курение. Развиться хроническая форма ларингита может из-за дрожжевых инфекций, вызванных частым использованием ингалятора от астмы.
Симптомы ларингита
Симптомы ларингита у детей могут отличаться от симптомов у взрослых. Это состояние часто характеризуется хриплым, лающим кашлем и лихорадкой, а также может проявляться в виде ложного крупа.
Симптомы ларингита у детей, при которых рекомендуется обратиться к врачу:
температура от 37,5 до 38°C и выше;
гиперемия и покраснение горла;
ощущение сухости в горле;
появление трудностей при глотании;
свистящие звуки при вдохе.
В принципе, симптомы ларингита весьма схожи с развитием других заболеваний, имеющих инфекционную природу. Отличительные признаки заключаются в проблемах с голосом и лающем кашле.
Старшие дети могут жаловаться на дискомфорт в горле и другие проявления заболевания. Новорожденные и дети первых двух лет жизни не могут выразить свои ощущения словами. Родители должны насторожиться при чрезмерной капризности, тревожности и общей вялости ребенка. Абсолютным показателем того, что малыш болен, являются хрипы и затрудненное дыхание, кашель и насморк.
Возможные осложнения
У маленьких детей острый ларингит может спровоцировать ложный круп, при котором наблюдается сильное сужение прохода в гортани из-за отека слизистой оболочки. Это сопровождается сильным лающим кашлем и синеватостью носогубного треугольника. Чаще всего ложный круп возникает в ночные часы. Ребенок может задохнуться. Требуется срочная госпитализация. Для подростков и взрослых это состояние не характерно.
Серьезным осложнением ларингита являются флегмонозные процессы, которые характеризуются вовлечением в процесс мышечного слоя органа. В нем начинает скапливаться гной. Гнойные абсцессы опасны тем, что могут стать причиной заражения крови, соседних органов и структур.
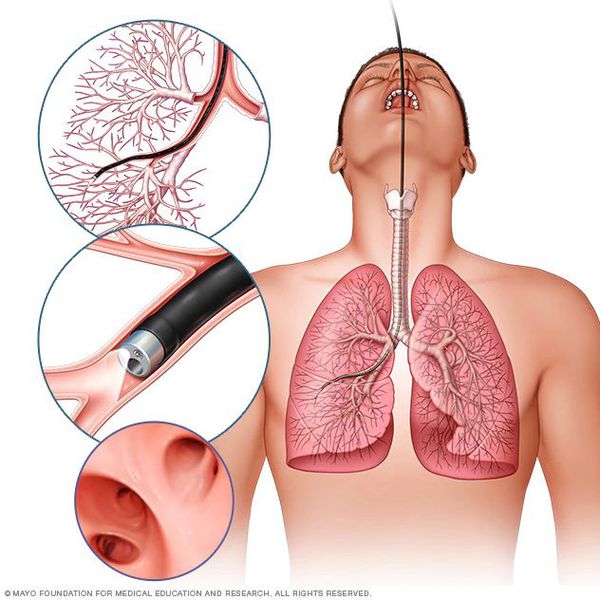
Диагностика ларингита у детей
При появлении симптомов ларингита нужно обратиться ЛОРу. Комплексная клиническая диагностика включает:
сбор анамнеза заболевания и жалоб пациента;
проведение общего осмотра (оценка лимфатических узлов, ротовой полости и пр.);
визуальный осмотр гортани с использованием эндоскопа (выявление сужения просвета, наличия припухлости и покраснения).
Для определения возбудителя ларингита проводится мазок со слизистой оболочки гортани. Развернутый анализ крови позволяет установить природу заболевания (бактериальную или вирусную).
На основании полученных результатов врач-педиатр ставит диагноз, назначает лечение и при необходимости направляет пациента к ЛОРу.
Ребенок нуждается в стационарном лечении при наличии патологий дыхательных путей и сужении гортани. Необходимость в постоянном врачебном наблюдении возникает при аллергической предрасположенности, заболеваниях ЦНС (центральной нервной системы), а также при развитии осложнений.
Лечение ларингита
Терапия ларингита у ребенка требует организации лечебно-охранительных мероприятий. Больной должен соблюдать питьевой и постельный режим, также ограничить голосовую активность. Необходимо обеспечить ежедневную влажную уборку и проветривание помещения, в котором находится пациент. Также следует позаботиться о том, чтобы в комнате был достаточный уровень влажности воздуха – не менее 70%.
Большое значение имеет диета, которая должна быть щадящей – исключение холодной, горячей, раздражающей пищи, а также отказ от газированных напитков. Хороший лечебный эффект дает теплое щелочное питье.
Лечение ларингита у детей имеет следующие направления:
Медикаментозная терапия. Лекарства назначает врач педиатр или ЛОР. К медикаментозной терапии рекомендуется подходить комплексно: антигистаминные препараты, антибактериальные пастилки для рассасывания. Антибиотики назначаются редко – в случае бактериальной природы заболевания. Жаропонижающие препараты используются для снижения температуры при показателях от 38,5 градусов.
Физиотерапевтические процедуры. В некоторых ситуациях применяют ингаляции с местными гормональными препаратами.
Лечение ларингита у детей в домашних условиях должно проводиться под контролем опытного специалиста. Недопустимо использовать народные средства, которые могут притупить симптомы, не устранив причину заболевания, что чревато хронизацией процесса и возникновением осложнений.
При развитии ложного крупа нужно принять меры для ликвидации отека и спазма гортани, чтобы восстановить нормальное дыхание. В таком случае ребенок нуждается в госпитализации.
Профилактика заболевания
Профилактические мероприятия при ларингите у детей направлены на предупреждение заболевания:
повышение защитных функций организма;
своевременная терапия воспаления ЛОР-органов;
вакцинация против основных детских инфекционных заболеваний;
исключение контакта с аллергенами, которые являются потенциально опасными;
соблюдение рационального голосового режима.
Чтобы предотвратить развитие ларингита у детей, соблюдайте профилактические рекомендации. Не стоит оставлять без внимания первичные признаки болезни, что позволит устранить воспалительный процесс на начальной стадии прогрессирования.
Преимущества лечения ларингита в клинике «РебенОК»
Что делать при ларингите у ребенка? При появлении первичных симптомов заболевания обращайтесь в клинику «РебенОК». Медицинский центр оснащен современным диагностическим оборудованием, адаптированным для детей. В клинике работают сертифицированные специалисты высокой квалификации, имеющие большой практический опыт.
Компетентные отоларингологи проводят полное обследование и назначают лечение ларингита у детей на основании симптомов, полученных результатов проведенных исследований и в полном соответствии с установленными протоколами. При необходимости можно вызвать ЛОРа на дом. Также предусмотрена услуга «Online-консультации», при проведении которой опытный врач расскажет, как и чем вылечить ларингит у ребенка, чтобы избежать осложнений.
Радциг Е.Ю., Ермилова Н.В., Селькова Е.П. Ларингит у детей: этиология, лечение и профилактика. [Электронный ресурс]
Осипший голос — один из признаков ларингита у ребенка
Ларингит у ребенка – распространенная вирусная инфекция, имеющая тенденцию к рецидиву. В основном это касается маленьких детей,
потому что гортань ребенка более подвержена инфекциям и легче опухает, чем гортань взрослого из-за ее расположения и анатомического
строения. Обычно это незначительное заболевание, но в некоторых случаях может развиться тяжелый острый ларингит, который может
быть опасным для жизни. Узнайте о симптомах ларингита у детей и о том, как проходит лечение.
Ларингит у ребенка – причины
Заболевание вызывается вирусами, чаще всего: вирусом парагриппа, вирусом гриппа А или В, аденовирусом, вирусом RS, метапневмовирусом.
Бывают также случаи бактериальных инфекций, например, при осложнениях после недолеченной простуды. Как следствие, происходит
повреждение слизистой оболочки, отек вокруг гортани и сужение просвета дыхательных путей. Заболевание обычно развивается в 1 и 4 кварталах
года – это период повышенной вирусной активности, ухудшения погодных условий и интенсивного обогрева квартир. Теплый и сухой воздух
способствует развитию инфекций.
Ларингит обычно протекает в легкой форме и связан с высокой температурой, инфекциями и проблемами с дыханием, но не опасен для жизни.
Самый частый вид – это подсвязочный ларингит. Его не следует путать с острым дифтерийным ларингитом, вызванным дифтерийной палочкой.
Однако к опасным для жизни состояниям могут относиться: острый ларингит и эпиглоттит, проявляющиеся большой опухолью, препятствующей дыханию.
Почему это происходит? Чувствительная гортань у ребенка
Ларингит и тяжелые осложнения возникают у маленьких детей, потому что их дыхательные пути немного отличаются от дыхательных путей у взрослых.
Подслизистая оболочка гортани у детей более рыхлая и содержит много кровеносных и лимфатических сосудов, что делает ее более склонной к отеку;
гнездо гортани расположено намного выше, гортань меньше, надгортанник вялый, а иммунная система еще не сформирована. Все это делает гортань у детей
уязвимой для инфекций.
Ларингит у ребенка – симптомы
Подсвязочный ларингит у детей возникает в возрасте от 5 до 6 месяцев, с наибольшей заболеваемостью на втором году жизни. Мальчики чаще заболевают этим
типом инфекции, чем девочки, и ежегодно страдают около 6-8% детей в возрасте до 5 лет.
Симптомы ларингита у детей появляются внезапно, и им предшествуют несколько дней респираторных инфекций. Чаще всего возникает ночью или утром, и
симптомы могут различаться по степени тяжести: от легкого воспаления, включая периодический лающий кашель и охриплость голоса, до тяжелого течения,
требующего оказания неотложной помощи.
Симптомы:
• Так называемый стридор – высокий звук при дыхании из-за сужения просвета дыхательных путей.
• Характерный лающий кашель.
• Охриплость.
• Грубый голос, даже молчание.
• Одышка от легкой до умеренной.
• Возможно небольшая температура.
Острые симптомы подсвязочного ларингита:
• Сильная одышка, сопровождающаяся усилением работы грудных мышц.
• Синий цвет кожи.
• Беспокойство.
• Нарушения сознания.
• Нарушение дыхания.
Сужение дыхательных путей в подсвязочной области может быстро увеличиваться и вызывать сильную одышку, поэтому не следует недооценивать
инфекцию, но необходимо как можно скорее обеспечить соответствующее лечение. Заболевание различается по интенсивности, и симптомы ларингита
у детей, изначально безобидные, могут быстро обостриться и стать причиной дыхательной недостаточности.
Ларингит у ребенка – лечение в домашних условиях
Хотя симптомы ларингита у детей могут вызывать беспокойство, в большинстве случаев заболевание протекает в легкой форме и хорошо лечится с
помощью домашних средств. Что будет эффективно при детском ларингите? Следует позаботиться об атмосфере покоя, потому что нервозность и
напряжение усилят страх ребенка, что – на основе эффекта порочного круга – усилит одышку и дыхательную недостаточность. Чтобы предотвратить
усиление одышки, полезно вдыхать холодный влажный воздух, который уменьшает отек гортани. Рекомендуется широко открыть окно или вывести
ребенка на террасу/балкон и дать ему подышать свежим прохладным воздухом. Следует помнить о правильной одежде малыша, чтобы не простудить его.
Еще один способ лечения легкого ларингита у ребенка – это вдыхание физиологического раствора и употребление напитков. После того, как приступ
одышки прекратится, следует обратиться к педиатру за эффективным лечением ларингита. Врач лучше всего знает, что использовать для лечения гортани
ребенка и какое лечение будет наиболее эффективным в каждом случае. Он, вероятно, назначит глюкокортикостероиды или другие лекарства,
чтобы уменьшить отек гортани.
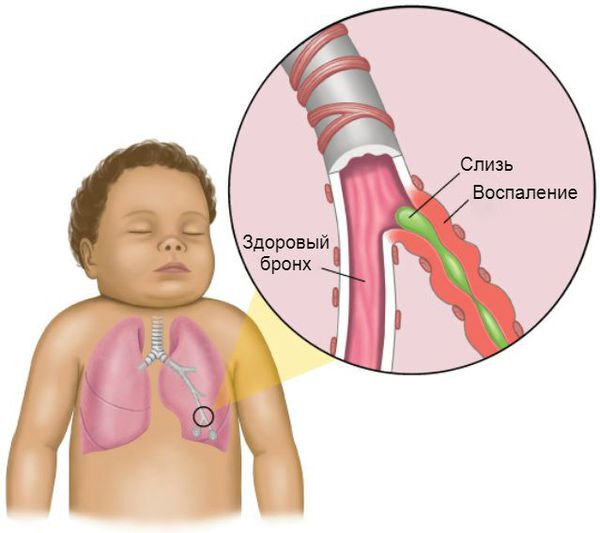
Что такое обструктивный бронхит у детей? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тепляковой Светланы Александровны, педиатра со стажем в 36 лет.
Определение болезни. Причины заболевания
В последние 10-15 лет среди причин обструктивных форм бронхита часто регистрируют вирусы герпеса: цитомегаловирус, вирус Эпштейна — Барр и вирус герпеса 6-го типа. Также обструктивный бронхит нередко провоцируют грибковые инфекции, особенно если ребёнок регулярно находится в помещении с повышенной влажностью.
В преддошкольном и школьном возрасте заболевание могут вызвать бактерии: патогенные бактерии (микоплазмы и хламидии пневмонии), а также условно-патогенная флора, которая входит в состав нормальной микрофлоры дыхательных путей.
Нередко в развитии заболевания принимают участие сразу несколько вирусов, т. е. микст-инфекции. Они часто становятся хроническими, являясь главной причиной повторных ОРЗ.
Рецидивы обструктивного бронхита обычно возникают на фоне глистной инвазии или хронической инфекции — тонзиллита, кариеса, синусита и др.
Развитию обструктивного бронхита могут предрасполагать факторы риска:
Симптомы обструктивного бронхита у детей
Клинические проявления обструкции нередко начинаются с повышения температуры до 37-39 °С и катаральных явлений, таких как насморк, заложенность носа, редкое покашливание. У ребёнка 1-3 лет могут появиться признаки нарушения пищеварения: отрыжка, урчание в животе, понос и др. Все эти симптомы беспокоят пациента на протяжении 1-3 дней.
Начало заболевания может быть острым. При этом симптомы чаще возникают вечером или ночью: ребёнок просыпается от приступа грубого кашля, шумного дыхания и затруднённого выдоха. В случае постепенного развития болезни вышеописанные симптомы обструкции появляются плавно, через 2-3 дня, на фоне нормальной температуры тела, но иногда могут развиться в первые сутки.
Далее присоединяется одышка с участием мышц шеи, плеч и диафрагмы. Ребёнок может быть возбуждённым, беспокойным. Его кожа бледнеет, появляется мраморный рисунок, носогубный треугольник синеет.
Внимательная мама нередко может самостоятельно заподозрить развитие обструктивного бронхита у ребёнка по следующим симптомам:
Стихает бронхообструкция через 5-7 дней по мере уменьшения воспаления в бронхах.
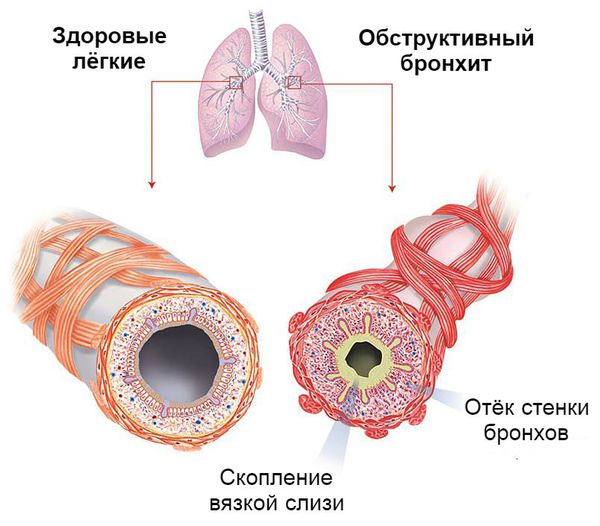
Патогенез обструктивного бронхита у детей
При нормальной работе дыхательной системы ребёнок активен, его сон и аппетит не нарушены, дыхание ровное, спокойное, свободное, в нём симметрично участвуют обе половины грудной летки без привлечения мышц шеи, плеч и диафрагмы. Ритм дыхания в течение дня может меняться как по частоте, так и по глубине. При повреждении защитной системы трахеи и бронхов дыхание нарушается, состояние ребёнка ухудшается.
Ведущими механизмами развития обструктивного бронхита являются:
Бронхоспазм развивается под воздействием биологически активных веществ, которые выделяются в ходе воспалительной реакции вирусного происхождения. Однако в некоторых случаях он может развиться при непосредственном воздействии вирусов на нервные окончания β2-рецепторов.
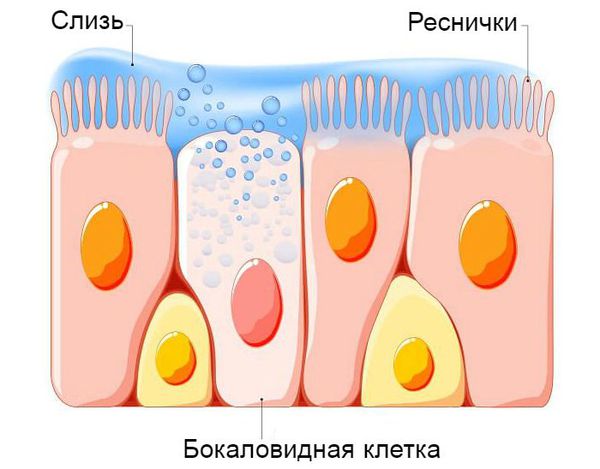
Процесс образования слизи на фоне вирусной инфекции усиливается, так как увеличивается количество и размеры бокаловидных клеток. Иногда в них трансформируются некоторые эпителиальные клетки. В связи с изменением своего химического состава слизь становится вязкой. Реснитчатый эпителий, который обычно выводит её из лёгких, отслаивается. Обычных способов выведения секрета становится недостаточно. Развивается обструкция дыхательных путей.
Классификация и стадии развития обструктивного бронхита у детей
В отечественной литературе выделяют три формы обструктивного бронхита :
Острый обструктивный бронхит чаще возникает у детей 3-5 лет, хотя может встречаться и в более старшем возрасте. Его развитие связывают с вирусами парагриппа 3-го типа, аденовирусами, вирусами гриппа и атипичными возбудителями. Развивается как постепенно, так и более остро: с повышения температуры тела до 38-39 °С, насморка, заложенности носа и кашля. Постепенно нарастает дыхательная недостаточность с увеличением частотой дыхания до 40-60 раз в минуту. Ребёнку становится тяжелее дышать, поэтому организм подключает к этому процессу мышцы шеи и плеч. Появляются свистящие хрипы на выдохе.
Выдох затруднён и удлинён. При простукивании в проекции лёгких возникает звук, похожий на шум при поколачивании по пустой коробке. На выдохе чаще выслушиваются рассеянные сухие свистящие хрипы, на вдохе — влажные мелкопузырчатые, т. е. эффект «влажного лёгкого» при остром обструктивном бронхите можно не услышать.
Рецидивирующий обструктивный бронхит может возникать с первого года жизни и затем в любом возрасте. Развивается чаще в ответ на длительное нахождение в организме цитомегаловируса, вируса Эпштейна — Барр, вируса герпеса 6-го типа и микоплазмы. Реже он может быть связан с обычными респираторными вирусами. Нередко встречается сразу несколько причинных вирусов, особенно у часто и длительно болеющих детей.
Обструкция бронхов обычно развивается постепенно: на фоне нормальной или субфебрильной температуры (до 38 °С) с небольшой заложенностью носа, насморком и редким покашливанием. Одышка выражена незначительно, частота дыхания редко превышает 40 движений в минуту. Общее состояние ребёнка практически не страдает.
При простукивании отмечается лёгочный звук с лёгким коробочным оттенком. При выслушивании характерны рассеянные сухие свистящие хрипы на фоне подчёркнутого выдоха, влажные хрипы на вдохе необильные или вовсе отсутствуют.
По течению бронхообструктивного синдрома выделяют:
Осложнения обструктивного бронхита у детей
Острый обструктивный бронхит может переходить в рецидивирующий и непрерывно рецидивирующий бронхит (не путать с хроническим бронхитом — это совсем другая форма болезни), особенно на фоне постепенно формирующейся вторичной гиперреактивности бронхов. Её развитие нередко связывают с повторным или длительным воздействием различных факторов: пассивным курением, недолеченными инфекциями, переохлаждением или перегреванием, частых контактов с больными ОРВИ и др.
Диагностика обструктивного бронхита у детей
Обследование детей с обструктивным бронхитом проводят педиатр, детский пульмонолог и детский отоларинголог. Диагноз устанавливается на основании истории болезни (анамнеза), объективного осмотра, физикального, лабораторного и инструментального обследования.
Правильный сбор анамнеза имеет большое, иногда решающее значение в диагностике. Он направлен на поиск факторов, которые могли поспособствовать развитию обструктивного бронхита. При опросе врач обращает внимание на следующие детали:
Во время осмотра и физикального исследования наблюдаются:
Лабораторные и инструментальные методы исследования включают в себя:
Дифференциальная диагностика
В отдельных случаях обструктивный бронхит у детей может быть проявлением следующих заболеваний:
В связи с этим могут потребоваться дополнительные исследования:
Также бронхоскопия может потребоваться для исследования слизистой бронхов, взятия промывных вод на цитологический и бактериологический анализ.
Лечение обструктивного бронхита у детей
Лечение бронхиолита, острого или повторного эпизода рецидивирующего обструктивного бронхита — одна из серьёзных неотложных ситуаций. Поэтому прежде всего доктор должен решить, где будет лечиться ребёнок: в стационаре или в амбулаторных условиях, т. е. на дому.
Показаниями для госпитализации являются:
Во всех остальных случаях ребёнок может лечиться амбулаторно.
Основные принципы терапии :
Показан полупостельный режи, обильное питье (отвары, морсы, травяные чаи) и гипоаллергенная диета (в основном молочная и растительная пища). Комнату больного нужно регулярно проветривать, ежедневно проводить в ней влажную уборку и увлажнять воздух, чтобы облегчить дыхание и отхождение мокроты.
Если уровень кислорода в крови меньше 90 %, требуется кислородотерапия. Кислород подаётся через носовые катетеры или в кислородной палатке.
Отсасывание слизи из бронхов показано при густой, вязкой мокроте, слабом откашливании и утомлении грудных мышц. Проводится в условиях стационара с помощью электроотсосов и откашливателей.
Среди возможных осложнений, связанных с лечением, наиболее частыми являются:
Прогноз. Профилактика
При своевременно начатом лечении, чётком соблюдении кратности приёма препаратов и ингаляций, регулярном смотре ребёнка лечащим врачом и коррекции лечения прогноз исхода обструктивного бронхита чаще благоприятный. В противном случае острое течение обструктивного бронхита нередко может переходить в рецидивирующее, а в редких ситуациях — и в непрерывно рецидивирующее.
Чтобы избежать повторных эпизодов заболевания, ребёнок должен оставаться на диспансерном учёте у педиатра, детского пульмонолога или аллерголога в течение года. Детям с рецидивом обструктивного бронхита после трёх лет следует сделать кожные пробы с наиболее распространёнными аллергенами. Положительные результаты проб, повторные приступы обструкции, особенно после ОРВИ, говорят о развитии бронхиальной астмы.
Основные меры профилактики направлены на избегание факторов риска и укрепление иммунитета ребёнка. Для этого необходимо: