Регресс в медицине что
Регресс в медицине что
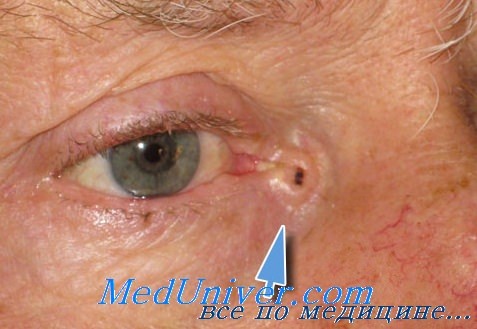
Небольшие раковые образования века и их окружения, остающиеся в покое, не только очень медленно растут и развиваются, но могут иногда совершенно самопроизвольно, без какого-либо специального лечения, потерять свою потенциальную склонность К дальнейшему развитию и, напротив, приобрести склонность к регрессии.
В таких случаях опухоль, первоначально остановившись на некоторое время в своем развитии, неожиданно начинает регрессировать и подвергается постепенному и неуклонному обратному развитию, пока полностью не рассасывается также незаметно, как она в свое время возникла и начала расти.
После этого на веке или на коже в его окружении, где локализовалась такая опухоль, не остается никаких следов бывшего здесь небольшого новообразования.
Сказанное подтверждается имеющимися в литературе сведениями о таком самопроизвольном обратном развитии небольших, но несомненно раковых опухолей. Согласно сообщению Лиша (Lisch), Закс (Sachs), и другие авторы сумели убедиться в том, что в здоровом организме возможно обратное развитие возникшей опухоли и притом не только в самых ранних стадиях ее роста.
Лишу удалось наблюдать случаи, когда рецидивы, возникшие было на веках вследствие недостаточной эксцизии опухоли, приостанавливали свой дальнейший рост и подвергались самопроизвольному обратному развитию, при этом погибали раковые клетки в неудаленных частях опухоли или во вновь возникших рецидивах.
Механизм регрессии развившегося уже было комплекса раковых клеток, успевшего даже и внешне проявить себя в виде небольшого новообразования — раковой опухоли, может быть уяснен только с позиции учения И. П. Павлова о роли и значении коры больших полушарий головного мозга в качестве регуляторного центра, обладающего способностью осуществлять посредством нервных механизмов защитные и компенсаторные функции в любом месте организма.
Процесс самоизлечения происходит либо путем некроза, изъязвления и последующего рубцевания развившейся уже опухоли кожи, либо путем инкапсулирования потерявших потенцию к дальнейшему росту раковых клеток опухолевого зачатка и последующей гибели их в таком инкапсулированном состоянии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
РЕГРЕССИЯ
Смотреть что такое «РЕГРЕССИЯ» в других словарях:
регрессия — 1. Процесс и результат некоего регресса. 2. В общем плане возвращение либидо к уже пройденным стадиям психосексуального развития. Согласно З. Фрейду, выделяются два типа регрессии: 1) возвращение к объектам инцестуального характера, кои были… … Большая психологическая энциклопедия
РЕГРЕССИЯ — (фр.). Повторение слов в обратном порядке, с изменением смысла, то же, что греч. эпанод; напр.: нужно есть, чтобы жить, а не жить, чтобы есть. Словарь иностранных слов, вошедших в состав русского языка. Чудинов А.Н., 1910. регрессия (лат.… … Словарь иностранных слов русского языка
регрессия — зависимость, авторегрессия, отступление Словарь русских синонимов. регрессия сущ., кол во синонимов: 4 • авторегрессия (1) • … Словарь синонимов
регрессия — и, ж. regression, нем. Regression <лат. regressio движение назад. 1. геол. Отступание моря при поднятие суши или опускании морского дна. Крысин 1998. В истории Земли приходится предполагать неоднократное наступление моря и покрытие или более… … Исторический словарь галлицизмов русского языка
регрессия — Медленное отступание моря от берегов, происходящее вследствие поднятия суши, опускания океанического дна или уменьшения объема воды в океаническом бассейне. Примечание Регрессии неоднократно происходили на протяжении геологической истории, обычно … Справочник технического переводчика
Регрессия — зависимость среднего значения случайной величины от некоторой другой величины или нескольких величин. Словарь бизнес терминов. Академик.ру. 2001 … Словарь бизнес-терминов
РЕГРЕССИЯ — моря медленное ( вековое ) отступание моря от берегов, происходящее вследствие поднятия суши, опускания океанического дна или уменьшения объема воды в океаническом бассейне (напр., во время ледниковых эпох). Регрессии неоднократно происходили на… … Большой Энциклопедический словарь
РЕГРЕССИЯ — (лат. regressio движение назад) 1) в наиболее распространенном значении процесс, механизм и результат возвращения объекта в своей эволюции к ранее пройденным этапам, состояниям, формам и способам функционирования; 2) в психологии форма и механизм … Новейший философский словарь
РЕГРЕССИЯ — англ. regression; нем. Regression. 1. В теории вероятностей и математической статистике зависимость среднего значения к. л. величины от нек рой величины или нескольких величин. 2. В биологии возвращение к (прежнему) более раннему (или менее… … Энциклопедия социологии
Миома матки в стадии регресса
Стадии миомы матки
Существует три стадии миомы матки – созревание, увеличение размера новообразования и регресс опухоли.
Регресс опухоли матки представляет собой процесс уменьшения размеров миоматозных узлов в результате прохождения курса лечения или особенностей заболевания. Подтвердить регресс можно только при помощи УЗИ органов малого таза. Уменьшение размеров характерно для миом средних и небольших размеров. Как правило, крупные образования не способны к регрессу и исчезновению.
Факторы, влияющие на регресс
Устойчивость стабильности подавляющего состояния миомы зависит от множества факторов, но прежде всего это нормализация гормонального уровня. Уменьшение размера образования возможно при превышении скорости разрушения миоматозных клеток над скоростью гипертрофии и пролиферации. В процессе выравнивания гормонального фона блокируется гиперплазия.
Повлиять на регресс миомы может:
В редких случаях вызвать уменьшение размеров опухоли способна беременность. У беременной женщины гормональный фон изменяется – прогестерона становится больше, а эстрогенов меньше. За счет этого образование прекращает активный рост и регрессирует. Однако способ достаточно опасный, поскольку имеется негативное влияние на плод и высокий риск осложнений течения беременности.
Временный регресс
Регресс миомы в любой момент может обратиться в обратную сторону, т.е. благоприятные условия для выздоровления нарушаются. Из-за этого нельзя быть уверенным в стабильности улучшения состояния женщины. Необходимо каждые шесть месяцев проводить диагностику здоровья гинекологической сферы.
Обратный процесс формирования миоматозных узлов иногда случается при:
Если после наступления менопаузы уменьшение узлов прекратилось и фиксируется возобновление активного питания опухоли, то этот процесс сигнализирует о делении атипичных клеток и высоком риске малигнизации – перерождения в рак.
Регресс во время климакса
Вероятность развития регресса миомы у женщин в период менопаузы возможна в следующих случаях:
Исчезнуть могут узлы интрамурального или субсерозного типа. Постепенно миоматозный узел уменьшается в размере и полностью регрессирует без остаточных следов в слое эндометрия.
Спрогнозировать степень регресса миомы матки можно с помощью ангиографии во время эмболизации маточных артерий. Процедура дополняется рентгеном с использованием контрастирования.
Современные представления о регрессии атеросклероза коронарных артерий
Владимир Трофимович Ивашкин, академик РАМН, доктор медицинских наук:
– Я с удовольствием хочу представить профессора Марата Владиславовича Ежова, который сделает нам сообщение «Современные представления о регрессии атеросклероза коронарных артерий».
Марат Владиславович Ежов, доктор медицинских наук, профессор:
– Спасибо большое, глубокоуважаемый Владимир Трофимович! Уважаемые коллеги!
Я рад новой встрече с вами. Тем более что с момента нашей последней встречи в мире кардиологии и в частности в разделе, который касается проблемы обратного развития атеросклероза, произошли определенные изменения. Мы получили новые данные. Кроме того, у нас есть собственные уникальные данные, которые позволяют нам с оптимизмом смотреть в будущее.
Атеросклероз – это процесс, который начинает развиваться во второй, в третьей декаде жизни. Только после того, как наступает отрицательное ремоделирование сосуда (сужение его) и компенсаторные механизмы, связанные с положительным ремоделированием сосуда или с феноменом Глагова, истощаются, появляются первые симптомы заболевания «грудная жаба».
В прошлом году были представлены результаты исследования «PROSPECT». Это исследование так называемой натуральной истории течения коронарного атеросклероза. Вы видите в верхней части слайда, что включили 700 больных с острым коронарным синдром (ОКС). У них имелось изменение в одной или двух магистральных коронарных артериях.
После успешного выполнения стентирования проводилось внутрисосудистое ультразвуковое исследование (УЗИ) проксимальных и средних сегментов всех трех магистральных артерий.
Что важно подчеркнуть.
Почему мы не можем предсказать развитие следующего ОКС, следующее обострение заболевания?
Бляшек в крупных сегментах коронарных артерий у каждого пациента может быть много, несколько (более 3-4).
Вы видите на правой части слайда, что исследование «PROSPECT» подтвердило данные вскрытий, которые вы видите на левой части слайда. Они были опубликованы еще в 1995-м году.
Большинство инфарктов миокарда происходит в изменениях коронарных артерий, которые имеют степень сужения, не превышающую 50%. Вы видите, что результаты исследования «PROSPECT», полученные in vivo при внутрисосудистом УЗИ, полностью повторяют результаты патоморфологических исследований.
При ОКС (вы видите данные так называемой виртуальной гистологии: красный цвет означает некротическое липидное ядро) фиброатерома с тонкой капсулой встречается у каждого 4-го пациента. То есть – нестабильная атерома.
По нашим данным, когда мы выполнили внутрисосудистое УЗИ у 30-ти больных со стабильной ишемической болезнью сердца и визуализировали 76 начальных или пограничных стенозов коронарных артерий, также каждая 4-я бляшка имеет нестабильный фенотип и большее содержание некротической зоны.
Исследование, куда включались больные после успешного эндоваскулярного лечения. Общее количество больных – более 1200. Обратите внимание на их судьбу на протяжении пяти лет наблюдения.
Красные овалы, круги означают коронарные события, связанные со стентированным сегментом. Мы видим, что, начиная со второго года наблюдений, количество этих событий невелико. Оно не превышает 2%.
Тогда как красные круги, связанные с прогрессированием атеросклероза коронарных артерий во всех остальных сегментах (мы помним, что количество бляшек там может быть три и более), обусловливают высокий рост коронарных событий на протяжении пяти лет наблюдения.
Прогрессия атеросклероза, как правило, в большинстве случаев связана с надрывом атеромы. Так выглядит атеросклеротический надрыв атеромы с помощью патоморфологии, внутрисосудистого УЗИ и компьютерной графики.
Гистологические признаки (мы уже об этом ранее говорили) нестабильной атеромы хорошо известны.
• Богатое липидное ядро.
• Тонкая фиброзная покрышка.
• Повышенная инфильтрация клетками воспаления.
Как теперь уже хорошо известно, исходя из современных клинических исследований и мощной доказательной базы, стабилизация и даже регрессия атеросклероза может наступить, если мы снижаем уровень холестерина липопротеидов низкой плотности ниже 1,8 ммоль/литр. Или добиваемся снижения этого показателя на 50% от исходного.
Необходимым условием (как мы хорошо понимаем на сегодняшний день), предотвращения дестабилизации бляшки является применение статинов в адекватных (высоких), дозировках.
Первое исследование, которое мы здесь часто цитировали, это «REVERSAL». Оно показало, что с помощью «Аторвастатина» («Atorvastatin») в дозе 80 мг наступает стабилизация атеросклеротических бляшек в коронарных артериях. Данные получены с помощью внутрисосудистого УЗИ.
Левый столбик характеризует стандартную терапию статинами: идет прогрессия атеросклероза в коронарных артериях.
В исследовании «ASTEROID» «Розувастатин» («Rosuvastatin») назначали в дозе 40 мг в течение двух лет. Это было первое (правда, неконтролируемое) исследование, которое показало, что возможна регрессия атеросклероза в коронарных артериях по всем срезам. Процентный объем атеромы уменьшался примерно на 1% в абсолютном измерении. У 78% больных были отмечены признаки регрессии атеросклероза.
Все это привело к тому, что около трех лет назад стартовало исследование «SATURN», где два современных статина в максимальных дозировках в прямом сравнении назначались больным со стабильной ишемической болезнью сердца в течение двух лет. Атерому оценивали с помощью внутрисосудистого ультразвука.
Большое количество российских центров участвовало.
Наконец, в декабре были представлены результаты этого исследования. Основные по первичной и вторичной конечной точке представлены на данном слайде.
Если по первичной точке, по процентному объему атеромы различия между группами «Аторвастатина» и «Розувастатина» не было, то во вторичной конечной точке, оценивающейся в общем объеме атеромы в кубических мм, «Розувастатин» продемонстрировал свое преимущество.
Примерно на 2 кубических мм он обыграл «Аторвастатин». Вероятно, это было за счет более выраженного гиполипидемического эффекта. Кроме того, в среднем, по окончании исследований несколько выше был уровень холестерина липопротеидов высокой плотности.
Также очень важный аспект для практического здравоохранения заключается в том, в течение двух лет наблюдения на максимальных дозах обоих статинов был крайне низок процент так называемых твердых конечных точек: смертельных исходов и нефатального инфаркта миокарда. Ничтожно мало было количество повышения уровня ферментов крови.
Надо сказать (и это отмечают все исследователи), такое лечение хорошо переносилось больными.
Применительно к ситуации в нашей стране можно сказать, что «Розувастатин» в дозе 40 мг у нас присутствует только в одной форме. Это препарат «Мертенил» («Mertenil»). Вы видите, что в месяц это достаточно доступно для наших больных.
Оригинальный препарат имеется только в дозе 20 мг. Если бы нам потребовалось его назначать даже на протяжении какого-то срока (год или два в дозировке 40 мг), это стоило бы в 3 раза дороже, чем препарат «Мертенил».
Тем не менее, каждый из нас понимает: несмотря на все наши усилия, так называемая лучшая медикаментозная терапия бывает бессильна.
Больной, который у нас наблюдается более 10-ти лет. В 2000-м году ишемическая болезнь сердца стартовала с нижнего инфаркта миокарда. В 2004-м году ему было выполнено стентирование передней нисходящей и огибающей артерии. В течение полутора лет он принимал двойную антиагрегантную терапию.
Как только он ее прекратил, у него, к сожалению, произошел тромбоз стента в огибающей артерии с развитием переднего инфаркта миокарда. В 2006-м году вновь было выполнено стентирование огибающей артерии.
Буквально через 4 месяца у него появились новые стенозы в огибающей правой коронарной артерии. Вновь было стентирование. Еще через 5 лет (совсем недавно) в связи с возобновлением стенокардии у него было выполнено стентирование нового стеноза в правой коронарной артерии.
При этом у него нет явных факторов риска атеросклероза: гиперлипидемии, гипертонии. Мы не будем говорить о нарушениях ритма сердца – это в данной ситуации идет как сопутствующий диагноз. Кроме того, вы видите, что при срыве ритма (сегодня уже эта тема поднималась), при мерцании предсердия он переносит еще и инсульт в 2010-м году.
Почему такое агрессивное течение ишемической болезни сердца, агрессивное течение атеросклероза.
Несмотря на все наши увещевания, больной продолжает курить. Очень интересная тема, которая, к сожалению, выходит за рамки сегодняшнего возможного обсуждения.
В 1996-м году он перенес лимфогранулематоз с многократными курсами химио- и лучевой терапии на область средостения.
У него повышенный уровень липопротеида (а). Мы как-то уже об этом говорили. Я позволю себе напомнить, что это уникальная частица, которая состоит, с одной стороны, из липопротеидов низкой плотности, но к ним присоединена длинная цепочка. Это апобелок (а), который имеет высокую степень структурной гомологии с молекулой плазминогена.
Считается, что чем выше уровень липопротеида (а), тем больше он на себе переносит липопротеидов низкой плотности. Соответственно, тот уровень холестерина ЛНП, который мы оцениваем по формуле Фридвальда, при наличии высоких значений липопротеида (а) будет артефактным. Он состоит, как минимум, из свободного холестерина ЛНП и того, который заключен в частице липопротеида (а).
Напомню, что в 2010-м году был опубликован Консенсус экспертов Европейского общества по атеросклерозу.
Было подчеркнуто, что уровень этого показателя необходимо определять:
• всем пациентам с ишемической болезнью сердца в молодом возрасте;
• больным, которые, несмотря на постоянный прием статинов, переносят повторное коронарное событие;
• лицам с высоким риском сердечно-сосудистых осложнений.
В прошлом году были выпущены рекомендации Европейского общества кардиологов и Европейского общества по атеросклерозу по ведению дислипидемий.
В них с классом доказательности IIа было сказано, что для скрининга и характеристики дислипидемии перед началом лечения уровень липопротеида (а) рекомендуется определять у больных высокого риска и отягощенных семейным анамнезом по сердечно-сосудистым заболеваниям.
Более двух лет назад мы начали проспективное полуторагодовое исследование. Более 50-ти больных включились в него. Половина из них получала стандартную терапию статинами в дозах для поддержания идеального уровня холестерина липопротеидов низкой плотности. Другая половина больных получала статины и методы экстракорпоральной очистки крови (афереза), который, в первую очередь, снижал высокий уровень липопротеида (а).
Исходно и по окончании исследования больные проходили контрольную коронарную ангиографию и внутрисосудистое УЗИ с функцией виртуальной гистологии.
Конечно же, основная гипотеза данного исследования заключалась в том, что специфическая элиминация патогенного фактора липопротеида (а) может привести к регрессии атеросклероза.
Основная наша задача была – доказательство атерогенности или атеротромбогенности липопротеида (а).
Сегодня я могу показать вам первые результаты этого исследования на примере двух больных. В частности, мужчина, который в 34 года перенес инфаркт миокарда. Из факторов риска у него только курение и липопротеид (а) – около 80 мг/дл. Он был включен в 2009-м году. В течение двух лет проходил процедуры афереза липопротеида (а).
Вы видите данные количественного ангиографического анализа всех трех магистральных артерий. Черные столбики – это данные 2009-го года. Серые столбики – 2011-го года. Во всех магистральных коронарных артериях отмечено уменьшение степени стенозирования.
Данные внутрисосудистого УЗИ атеромы правой коронарной артерии. Левые столбики – общий объем атеромы уменьшился на 12 мм3. Средние столбики – зона некроза уменьшилась на 1 мм3. При этом вы видите по картинкам, что увеличилось содержание кальция в коронарной атероме.
Крайние столбики – соотношение зоны некроза к зоне кальциноза. Считается, что чем выше этот показатель, тем хуже. Это признак нестабильности атеромы. Индекс уязвимости в данном случае снизился с 3-х до 1,5.
Другой больной, который также на протяжении двух лет проходил процедуры афереза липидов. Вы видите по картинке, что уменьшилась зона некроза, но снизилось и содержание кальция. При этом общий объем атеромы уменьшился практически в 2 раза. Зона некроза с 9,4 мм3 до 3,3 мм3. Снизилось содержание кальция. Несколько снизился индекс уязвимости.
Что означает наше исследование для практики, для практикующих врачей.
Это модель для применения новых липотропных средств, которые в дополнение к терапии статинами могут привести к обратному развитию атеросклероза.
Если мы посмотрим на те препараты, которые имеются сегодня в арсенале кардиологов, терапевтов – как они влияют на основные показатели, которые нас интересуют. Естественно, это те препараты, которые мы можем применять в дополнение к статинам.
«Эзетимиб» («Ezetimibe»). Дополнительное влияние на липиды. На динамику атеросклероза – данные противоречивы. На прогноз (за исключением исследования «SHARP») – данных нет.
«Фенофибрат» («Fenofibrate»). На липиды влияет положительно. На динамику атеросклероза – практически никак. На прогноз, мы знаем, положительных данных нет.
Никотиновая кислота. Положительно влияет на все фракции липидов, включая снижение уровня липопротеида (а) на 30%. Положительно влияет в комбинации со статинами на динамику атеросклероза коронарных и сонных артерий.
Также, по данным мета-анализа, положительное влияние на прогноз. Но в прошлом году в исследовании «AIM-HIGH» у больных с низким значением холестерина липопротеидов высокой плотности никаких преимуществ не было продемонстрировано.
По «Омега3» данных недостаточно, чтобы их сегодня обсуждать.
Каковы перспективы. Новые классы препаратов.
«Анацетрапиб» («Anacetrapib»), ингибитор белка-переносчика эфиров холестерина. Он успешно прошел вторую фазу клинических испытаний. Он, как вы знаете, существенно увеличивает уровень холестерина липопротеидов высокой плотности и снижает липопротеид (а).
Агонист тиреоидных рецепторов «Эпротиром» («Eprotirome»). Также положительное влияние на липиды крови.
Антисмысловая терапия, когда мы влияем на матричную РНК синтеза того или иного белка.
В частности, «Мипомерсен» («Mipomersen»). Это препарат, который подавляет синтез апобелка В, основного белка-переносчика атерогенных липопротеидов.
Вы видите следующий препарат (аббревиатура). Он проходит пока стадию доклинических исследований. Он наиболее интересен, потому что существенно снижает синтез апобелка (а).
Наконец, RVX222. Это препарат, который, наоборот, стимулирует синтез апобелка (А), который является переносчиком липопротеидов высокой плотности.
К сожалению, программа по изучению «Эпротирома» как перспективного препарата-агониста тиреоидных рецепторов была закрыта в феврале после успешной второй фазы, где он назначался у пациентов с семейной гиперхолестеринемией в течение 12-ти недель. При длительном приеме у собак препарат в высоких и низких дозах приводил к разрушению хрящевой ткани, тогда как в контрольной группе эти эффекты отсутствовали.
Я хотел бы заключить, что для стабилизации и регрессии атеросклероза коронарных (и не только коронарных) артерий необходимо, в первую очередь:
• модифицировать стандартные факторы риска;
• если мы применяем статины, то современные и в высоких дозировках;
• при недостижении целевых уровней холестерина липопротеидов низкой плотности, при высоком уровне липопротеида (а), следует рассмотреть вопросы комбинированной терапии и применение афереза липидов.
Функциональные расстройства в общей медицинской практике: диагностика и терапия

Тревожные расстройства, депрессия и фобии – ведущие факторы социальной инвалидизации больных с функциональными расстройствами. Препаратами первого выбора в психофармакотерапии функционально-соматических расстройств остаются антидепрессанты, включая СИОЗСН
Функциональные заболевания – что это такое?
Функциональными заболеваниями сегодня обозначают расстройства, при которых даже тщательное обследование больного не выявляет органических нарушений, которыми можно было бы объяснить имеющиеся симптомы (Reuber et al., 2005). Практически в каждой медицинской специальности существуют такие больные. В таблице 1 представлены функциональные синдромы в практике врачей разных специальностей (Wessely et al., 1999).
Таблица 1. Функциональные синдромы в общей врачебной практике
Функциональные соматические симптомы в 20-25% случаев присутствуют на первичном консультативном приеме и у 35% больных, находящихся в стационаре (Hamilton et al., 1996).
Важно отметить, что качество жизни у больных с функциональными расстройствами (ФР) страдает значительно больше, чем у органических больных: они чаще посещают врачей, им требуется значительно больше диагностических исследований, и, как правило, назначаемая терапия неэффективна.
Традиционно, в этих случаях алгоритм врачебного диагноза строится на негативных данных обследований: нормальных показателях лабораторных анализов, холтеровского мониторирования, ЭЭГ, УЗИ, Рентгенографии, КТ, МРТ, биопсии и других исследований. Отсутствие отклонений от нормы приводит врача к диагнозу «функциональное расстройство» того или другого органа или системы.
С 80-х годов прошлого столетия интерес к этим больным существенно возрастает. В разных областях медицины создаются научные направления, изучающие клинические проявления и патогенез отдельных ФР. К наиболее известным следует отнести «Римский фонд», ставший ведущей организацией в отношении функциональных заболеваний желудочно-кишечного тракта (ЖКТ) (Drossman et al., 1997, 2006), ассоциацию «Функционально-неврологических расстройств» (Functional Neurological Disorders Society), сообщества и группы, изучающие функциональные вестибулярные расстройства (Staab et al., 2017). Более детальные исследования различных ФР выявили много общих закономерностей в их клинических проявлениях и патогенезе. Тем не менее, врачу трудно представить, что патогенез синдрома раздраженного кишечника, гипервентиляционного синдрома, хронической головной боли напряжения и гиперкинетического синдрома развивается и существует по одним и тем же закономерностям. Все это поставило ключевой вопрос: «Что это – одно заболевание или множество?» (Wessely et al., 1999). В результате были сформулированы позитивные критерии функциональных заболеваний, которые приведены в таблице 2 (Дюкова с соавт., 2017).
Таблица 2. Критерии позитивного диагноза функциональных расстройств
В 11-й версии Международной классификации болезней (МКБ-11) вместо термина «соматоформные расстройства» предлагаются термины с более позитивным контентом: «синдром телесного дистресса» (англ.: bodily distress syndrome) и «дисфункциональные синдромы». Для обозначения соматических и неврологических симптомов, не имеющих органической причины, были предложены термины «функциональные соматические симптомы» (ФСС) и «функциональные неврологические симптомы» (ФНС).
Важность использования критериев позитивной диагностики ФР диктуется необходимостью раннего диагноза, поскольку длительное течение заболевания закономерно приводит к его хронизации и соответственно к ухудшению прогноза эффективности терапии.
Терапия функциональных расстройств
Подавляющее большинство больных с ФР наблюдаются и получают лечение либо у неврологов, либо у врачей общей медицинской практики. Доминирование в клинической картине астении, болевых и вегетативных синдромов, скрытый характер эмоциональных расстройств нередко побуждает врачей использовать в терапии преимущественно соматотропные препараты: гипотензивные и вегетотропные препараты, аналгетики, сосудисто-метаболическую терапию, антиоксиданты, адаптогены и т.д. И только в случае явных эмоциональных расстройств в терапию могут быть включены транквилизаторы. Подобная терапия нередко оказывается неэффективной, подрывая веру больного в возможность излечения и способствуя хронизации процесса.
Уже при первом контакте врач должен определить дальнейшую стратегию ведения больного. Если алгоритм лечения того или иного органического симптома врач хорошо себе представляет, то терапия такого больного ставит его в тупик. Традиционно назначаются препараты «неопределенного» и «сомнительного» действия: метаболические, имунокоригирующие, сосудистые, ноотропные и т.д. Как правило эффект от этих препаратов сопоставим с эффектом плацебо.
Несмотря на то, что наиболее очевидными в клинической картине являются боли и вегетативные расстройства, в настоящее время психофармакология является базовым методом лечения. Существенная роль принадлежит и психотерапии.
Основными задачами терапии ФР являются:
С этой целью применяются: симптоматическая, патогенетическая и профилактическая терапия. Иногда достаточно разъяснительной беседы врача о сути заболевания, возможно, в сочетании плацебо-терапией. Проведенные исследования показали, что у 35–42% больных, страдающих ФР, удалось добиться существенного улучшения только с помощью плацебо-терапии (Dyukova et al., 1992).
Симптоматическая терапия направлена на быстрое купирование ведущего симптома. Этот этап терапии преследует несколько целей. Во-первых, быстрое облегчение состояния больного, что само по себе несет психотерапевтический эффект, поскольку снимает страх угрожаемого и неизлечимого заболевания. Во-вторых, купирование ведущего симптома предотвращает хронизацию процесса. Так, быстрое и раннее купирование острых болей в спине предотвращает развитие стойкого мышечного спазма, являющегося важным патогенетическим механизмом формирования хронических болей в спине. Ранее и успешное купирование панической атаки предотвращает развитие агорафобического синдрома и ограничительного поведения, являющимися основными факторами социальной инвалидизации больных с функциональными расстройствами.
Симптоматическая терапия может включать различные подходы. Для большинства функциональных симптомов в качестве симптоматической терапии применяются фармакологические препараты – так называемое «лечение по требованию»: для купирования чувства тошноты – прокинетики (церукал), для уменьшения тахикардии – бета-адреноблокаторы, для снятия болей – нестероидные противовоспалительные препараты и миорелаксанты, для купирования диареи – антидиарейные препараты (лоперамид), панических атак – транквилизаторы. Необходимо помнить и объяснять больному, что это лечение действует по принципу «здесь и сейчас» и является кратковременной терапией, которая по мере действия основной патогенетической терапии будет отменена. Более того, процесс излечения больного характеризуется уменьшением потребности в этих «спасительных» лекарствах. Нередко больной еще сам не осознает заметного улучшения в своем состоянии, и врач может дать ему это понять, если в беседе акцентирует внимание на очевидном снижении количества лекарств «по требованию», принятых на последней неделе. Таким образом, больному предметно доказывают эффективность действия патогенетической терапии.
Патогенетическая терапия ориентирована на предупреждение повторного появления пароксизмальных проявлений (панических атак, психогенных припадков, болевых приступов и пр.), регресс абузусного фактора, купирование тревоги ожидания, агорафобического синдрома и ограничительного поведения, вторичной депрессии, астении и других мотивационных расстройств.
Последние 40 лет препараты, обозначаемые в медицинских справочниках как антидепрессанты (АД), получили широкое распространение в общей медицинской практике. И хотя название этой большой группы препаратов и официальные показания для их применения утверждают, что их следует применять только при депрессии и коморбидной тревоге в рамках психиатрических расстройств, тем не менее, многолетний врачебный опыт и данные современных исследований свидетельствуют, что эти препараты эффективны не только при депрессии, но и при хронической тревоге, агрессии, дисфории, булимии и самых разнообразных функциональных соматических и неврологических заболеваниях, с которыми часто встречаются врачи общей практики.
В многочисленных мультицентровых плацебо-контролируемых исследованиях показано, что базовыми препаратами в лечении функциональных расстройств являются антидепрессанты (Kroenke, 2007). АД эффективны при хронических болевых синдромах различной локализации (Dharmshaktu, 2012; Fishbain, 2000), хроническом функциональном головокружении (Lin, 2013), функциональном расстройстве ЖКТ (Bixquert-Jiménez, 2005; Clouse, 1994), панических расстройствах (Gorman, 1997; Freire, 2011), астеническом синдроме (Pae, 2009). Причем АД эффективны, независимо от того, сочетаются ли эти синдромы с депрессией или нет, а дозы, применяемые для лечения ФР существенно ниже, чем для лечения большого депрессивного расстройства.
Необходимо отметить, что выраженные побочные эффекты у ряда АД, в частности, у трициклических АД, существенно снижают возможности их применения, особенно в амбулаторной практике. Поэтому препаратами первого выбора в настоящее время являются препараты из группы селективных блокаторов обратного захвата серотонина (СИОЗС) (флуоксетин, флувоксамин, сертралин, пароксетин, циталопрам и эсциталопрам) и селективных блокаторов обратного захвата серотонина и норадреналина (СИОЗСН) (венлафаксин, дулоксетин и милнаципран).
Выбор препарата определяется, главным образом, клинической картиной болезни и особенностями действия препарата. При определении дозы могут быть полезны следующие правила:
Перед назначением курса медикаментозной терапии врач должен объяснить больному основные принципы терапии и предупредить о возможных трудностях в процессе лечения. В этой беседе необходимо подчеркнуть следующие моменты:
Важным аспектом лечения является психотерапия, направленная на формирование новых паттернов и стереотипов поведения, правильных когниций, мотиваций, эмоционально-аффективных и поведенческих реакций.
В 1998 году был проведен мета-анализ рандомизированных плацебо-контролируемых исследований эффективности антидепрессантов при психогенных болевых синдромах. Из 155 публикаций были отобраны 11 исследований, которые соответствовали условиям анализа. Результаты показали, что у этой категории больных АД снижают интенсивность боли достоверно больше, чем плацебо (Fishbain et al., 1998, 2000). В другом исследовании показана достоверно большая эффективность антидепрессантов при лечении больных с соматоформными болями, у которых боль являлась ведущим синдромом (89 пациентов), в отличие от больных, где ведущими были ФНС (185 пациентов), а боль была сопутствующим расстройством. В то же время следует отметить, что в первой группе достоверно чаще были представлены депрессивные расстройства, как манифестные, так и ларвированные, или скрытые (Heinemann, 2003). Широкий ассортимент антидепрессантов сегодня позволяет выбирать препарат в зависимости от спектра его побочных действий, дополнительных эффектов (стимулирующего или седативного действия), влияния на аномальные поведенческие паттерны.
В научной литературе существует достаточно публикаций, посвященных эффективности венлафаксина в лечении функциональных расстройств. Показано, что препарат существенно уменьшает выраженность боли в случае головных болей напряжения (Zissis, 2007), фибромиалгии (Dwight et al., 1998; Sayar et al., 2003) и других болевых синдромах, в том числе и нейропатических (Grothe Dale et al., 2004). Эффективность препарата существенно возрастает, если боль ассоциирована с депрессией (Heinemann, 2003). Венлафаксин эффективен не только при депрессии, но и при тревожных расстройствах –ГТР, панических расстройствах, социальных фобиях. Известно, что тревога является ведущим патогенетическим звеном в развитии и поддержании функционально-соматических расстройств.
В настоящее время фармакологическая фирма Egis выпускает венлафаксин под торговым названием «ВЕЛАКСИН» в 2-х формах: в виде таблеток по 37.5 и 75 мг, а также в виде капсул по 75 и 150 мг. Преимущество препарата в виде капсул состоит в их пролонгированном действии. Так, пациент в начале лечения может принимать минимальную дозу в виде ½ таблетки 37.5 мг и, постепенно повышая дозу, довести ее до 75 мг, а затем уже переходить на 1 капсулу (75 мг) пролонгированного действия. Таким образом удается повысить комплаентность пациента к терапии и достичь адекватной дозы.
Список литературы
Галина Михайловна Дюкова, д.м.н., профессор, невролог; ведущий научный сотрудник Московского Московский клинический научный центр имени А.С. Логинова, профессор кафедры нервных болезней ИПО ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России, Москва
.png)
.png)