Ретенционный шов что это
Ретенционный период: сколько он длится и зачем нужен?
Начиная лечение у ортодонта, пациентам стоит знать о том, что потом еще придется пройти ретенционный этап – закрепление результата. Хотя этот этап переносится намного проще, чем лечение (о чем еще скажем позже), тем не менее стоит помнить, что и в это время от пациента требуются определенные усилия.

Кому и зачем нужен ретенционный этап?
В той или иной степени этот этап нужен всем пациентам, так как необходимо закрепление корней зубов в новом положении.
Костная ткань у человека постоянно обновляется: одни клетки отмирают, другие появляются на их месте. В молодом возрасте этот процесс проходит быстро, а с возрастом замедляется. Кроме того, чем старше пациент на момент начала лечения, тем больше лет корни зубов привыкли к неправильному положению.
Если начать исправлять прикус в 16 лет, то получится, что к началу лечения корни зубов находятся в неправильном положении всего около 4 лет (если считать, что возраст формирования постоянного прикуса – примерно 12 лет). Но многие обращаются к ортодонту в 30–35 лет и даже позже. Хотя нет никакого ограничения по возрасту, но только представьте – нужно исправить положение, в котором зубы пребывали больше 20 лет!
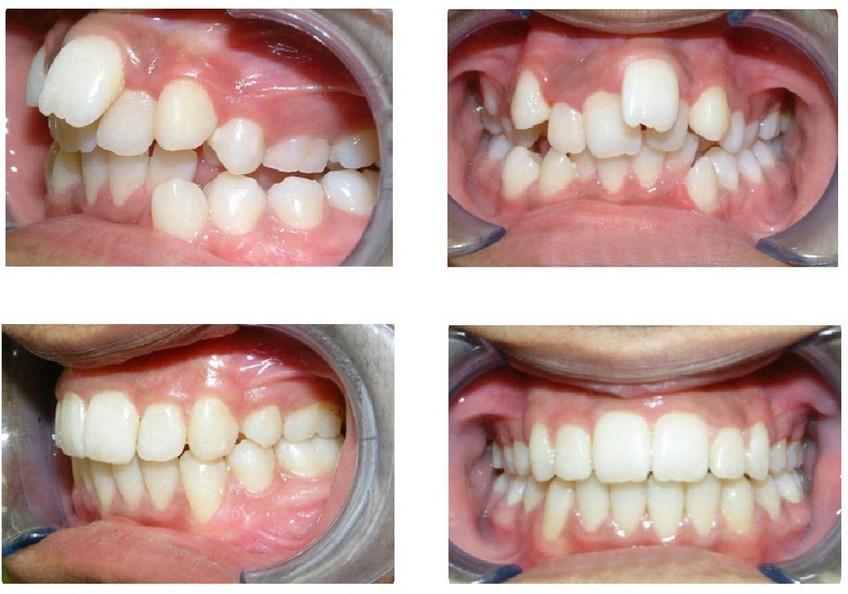
Неудивительно, что после снятия брекетов или прекращения ношения элайнеров зубы тут же будут стремиться вернуться на свое старое место. Чтобы предотвратить это, и нужен ретенционный этап.
В это время костная ткань вокруг корней постепенно обновляется и уплотняется. Чем человек моложе, тем этот процесс активнее.
Какие ортодонтические конструкции используют на этом этапе?
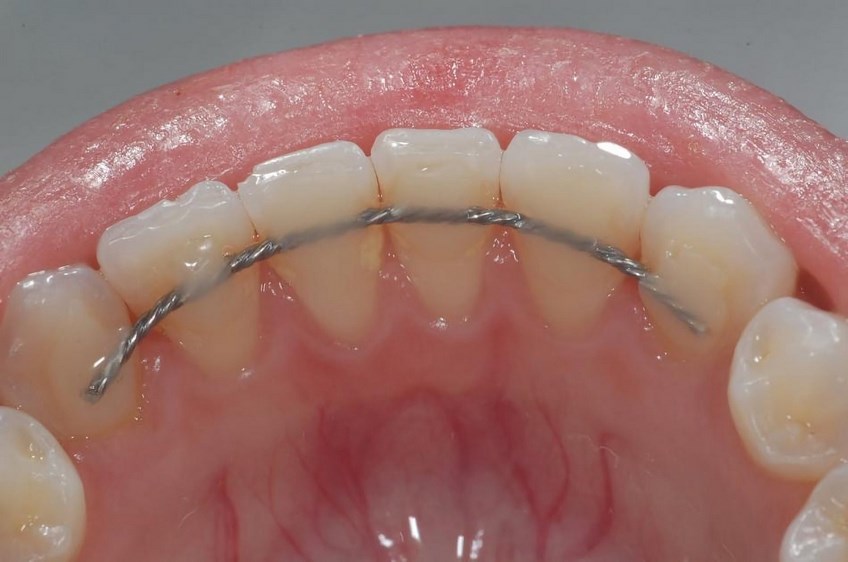
На нижние зубы обычно устанавливают несъемный ретейнер. Это тонкая металлическая проволока из того же сплава, что и дуга брекетов, и примерно такой же толщины. Ретейнер устанавливается с обратной (лингвальной) стороны с помощью пломбировочного материала. Поверхность ретейнера и креплений гладкая, не мешает чистке и никак не ощущается.
Но ретейнер удерживает на месте только нижние зубы. Чтобы стабилизировать положение верхних, используют прозрачную каппу. Ее изготавливают по слепкам, которые снимают с зубов сразу после завершения лечения. То есть каппа повторяет ту идеальную форму зубного ряда, которая получена в результате. Каппу нужно носить в ночное время.
Сколько длится этот этап?
Стандартный срок для взрослых – в два раза больше, чем длилось лечение. То есть если активный этап перемещения зубов прошел за 12 месяцев, ретенционный этап длится не менее 2 лет. Но это усредненный срок. В каждом конкретном случае врач определяет длительность этапа закрепления индивидуально.
Важно заметить, что нет никаких способов определить, надежно ли зубы закрепились на новом месте. А если прекратить ретенционный этап слишком рано, то есть риск, что через месяц или два зубы могут сдвинуться в неправильное положение, причем произойдет это незаметно. Скорее всего, не до исходного состояния, но даже небольшое отклонение уже может сделать улыбку менее идеальной.
Поэтому гораздо лучше перестраховаться и носить стабилизирующие каппы чуть дольше, но сохранить результат.
В настоящее время даже сам процесс лечения достаточно простой и комфортный. Элайнеры причиняют минимум неудобств, а привыкнуть к ним очень просто. А по сравнению с этапом активного перемещения зубов ретенционный период проходит еще проще, ведь в дневное время вообще не нужно надевать каппы.
Что нужно делать на ретенционном этапе?
Смысл этапа состоит в том, чтобы постепенно ткани челюсти укрепились вместе с новым положением корней зубов. Ускорить этот процесс невозможно. Но можно помочь зубам в этот период:
Вы можете пройти бесплатную диагностику и получить бесплатную консультацию
Врач-ортодонт даст медицинское заключение: вам лучше подходят брекеты, виниры или элайнеры
Шов кожи с точки зрения общего хирурга
Ни для кого не секрет, что весьма нередко наши пациенты качество работы хирурга, даже после сложнейших полостных вмешательств, оценивают по внешнему виду кожного рубца. Да, мы не занимаемся эстетической хирургией – «хирургией удовольствия», мы возвращаем людям здоровье и, нередко, жизнь. Однако, расхожей фразы о том, что «потеряв голову по волосам не плачут» для сегодняшних чрезмерно требовательных пациентов часто недостаточно для объяснения появления грубого деформированного рубца на брюшной стенке. А такие случаи, как мы знаем, не редкость. Безусловно, часть ран заживает вторичным натяжением. Но это составляет не более 10% от всех лапаротомий. В чем же дело? Может быть в том, что кожному шву в конце операции мы уделяем значительно меньше внимания, чем он того заслуживает. Или вообще поручаем его наложение начинающим хирургам: где же им еще учиться работе с тканью и иглой. Самое интересное заключается в том, что по мнению коллег – пластических хирургов кожа является очень «благодарной» тканью, чье заживление нарушается лишь при очень грубых ошибках хирургической техники.
Под нарушением репаративных процессов в коже понимают не столько ее расхождение после снятия швов (это – легко устранимая проблема), сколько возникновение гипертрофических рубцов.
Гипертрофические рубцы состоят из плотной фиброзной ткани в зоне повреждённой кожи. Они формируются при избыточном синтезе коллагена. Рубцы обычно грубые, тугие, возвышаются над поверхностью кожи, имеют красноватый оттенок, отличаются повышенной чувствительностью и болезненностью, часто вызывают зуд. Гипертрофические рубцы разделяют на две основные категории.
1. Обычный гипертрофический рубец соответствует границам предшествующей раны и никогда не распространяется за пределы зоны повреждения. В развитии гипертрофических рубцов ведущую роль играют следующие факторы: большие размеры заживающего раневого дефекта, ишемизация кожи в зоне шва, длительное заживление и постоянная травматизация рубца. Через 6–12 месяцев рубец обычно стабилизируется, приобретает чёткие очертания, отграничиваясь от атрофической части рубца и неповреждённой кожи, несколько уменьшается и размягчается.
2. Келоид — рубец, внедряющийся в окружающие нормальные ткани, до этого не вовлечённые в раневой процесс. В отличие от гипертрофических рубцов келоиды нередко образуется на функционально малоактивных участках. Его рост обычно начинается через 1–3 мес после эпителизации раны. Рубец продолжает увеличиваться даже через 6 мес и обычно не уменьшается и не размягчается. Типично отсутствие параллелизма между тяжестью травмы и выраженностью келоидных рубцов, они могут возникать даже после незначительных повреждений (укол, укус насекомого) и часто после ожога IIIА степени. Стабилизация состояния келоидного рубца обычно наступает через 2 года после его появления. Характерно, что келоидные рубцы практически никогда не изъязвляются.
Патогенез келоидов неизвестен. Некоторые авторы расценивают их как доброкачественные опухоли. По-видимому, наиболее правильно представление о том, что образование келоидов обусловлено нарушением развития соединительной ткани. Возможна аутоагрессия вследствие избыточного содержания в тканях биологически активных веществ. Не исключена роль эндокринных нарушений, индивидуальная предрасположенность к развитию келоидов, преобладание среди имеющих такие рубцы пациентов молодого и среднего возраста.
Гипертрофические рубцы с трудом поддаются лечению. Иссечение рубца может привести к его повторному развитию. Инъекции стероидов в область рубца (и/или их инъекции вслед за его иссечением), а также близкофокусная лучевая терапия могут предотвратить повторное развитие рубца.
Мы ни в коем случае не призываем к приданию чрезмерной важности эстетическим аспектам кожного шва на лапаротомной ране – основное поле деятельности и проявления мастерства абдоминальных хирургов скрыто от посторонних глаз. Однако, кроме «субстрата косметического эффекта», кожа является еще и частью операционной раны передней брюшной стенки, что требует не меньшей тщательности в формировании кожных швов, чем при ушивании апоневроза. Тем более, что кожный шов не требует неких невероятно сложных технических и временных затрат (как об этом слишком часто говорят в специализированных учреждениях…).
При формировании кожного шва следует:
— придерживаться прецизионной техники с точным сопоставлением эпидермального и дермального слоев;
— стремиться к эвертированию краев кожи; инвертирование (вворачивание краев кожи внутрь раны) недопустимо;
— использовать минимально травматичный шовный материал (монофиламентные или комплексные нити размерами 3/0-0 на атравматичной режущей или обратно-режущей игле в ½ окружности) ;
— использовать атравматичные пинцеты или однозубые крючки для тракции кожи;
— избегать натяжения кожи нитью (только аппозиция и иммобилизация) ;
— ликвидировать полости и карманы в подкожно-жировом слое;
— формировать шов таким образом, чтобы каждая нить проходила через кожу только однажды, сводя к минимуму перекрестное инфицирование вдоль всей линии швов;
— использовать съемные или абсорбируемые нити;
— не препятствовать естественному дренированию раны в первые два-три дня послеоперационного периода;
— оставлять в ране минимально возможное количество шовного материала.
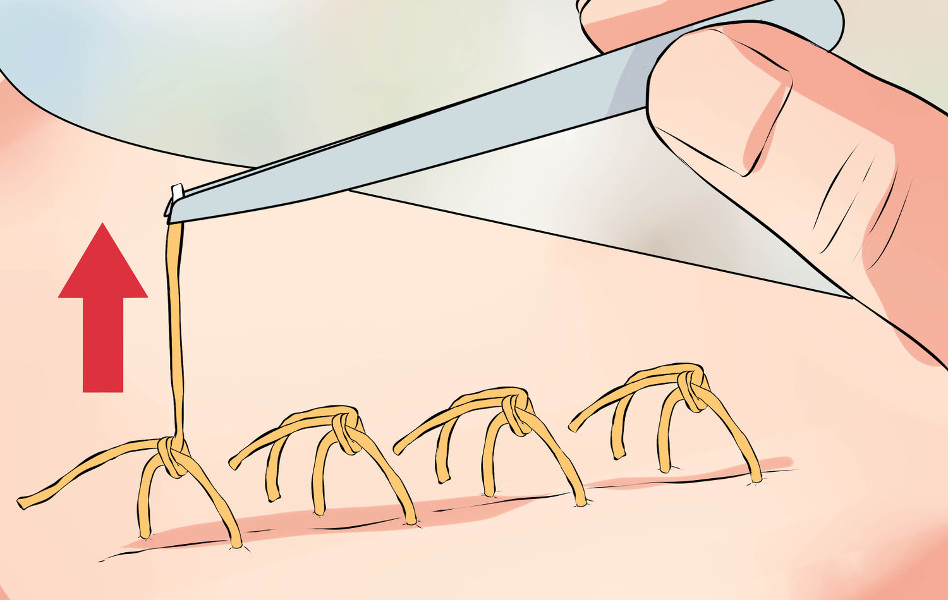
Простой узловой шов – одиночный шов, накладываемый в вертикальной плоскости, наиболее распространен для аппозиции и иммобилизации краев кожной раны, благодаря простоте наложения, гемостатическому эффекту, возможности хорошей адаптации краев раны.
К нюансам формирования простого узлового шва кожи относят следующие обязательные к выполнению технические моменты:
— вкол и выкол производятся строго перпендикулярно поверхности кожи;
— вкол и выкол должны находиться строго на одной линии, перпендикулярной длиннику раны;
— расстояние от края раны до места вкола должно составлять 0, 5-1 см, что зависит от глубины раны и выраженности клетчаточного слоя;
— нить проводится с захватом краев, стенок и, обязательно, дна раны для предотвращения формирования полостей в ране;
— при значительной глубине раны и невозможности наложения отдельного шва на подкожную клетчатку следует использовать многостежковые швы (например, шов Стручкова) ;
— расстояние между швами на коже передней брюшной стенки должно составлять 1-1, 5 см; более частые стежки приводят к нарушению микроциркуляции, более редки – к появлению диастаза краев раны;
— во избежание микроциркуляторных нарушений и неудовлетворительного косметического эффекта (поперечные линии на рубце) затягивание шва не должно быть чрезмерным, с образованием выраженного «валика» над кожей, нить должна обеспечивать лишь плотное сопоставление слоев кожи;
— сформированный узел должен находиться сбоку от линии ушитой раны, но не на ней.
Формирование шва Холстеда обеспечивает полную адаптацию эпидермального и дермального слоев кожи и, соответственно, наилучший косметический эффект. При форимровании этого шва требуются особенно тщательный гемостаз, предварительная ликвидация остаточной полости ушиванием подкожной клетчатки и отсутствие натяжения кожи. В случае большой протяженности раны (свыше 8 см) теоретически могут возникнуть затруднения при извлечении длинной неабсорбируемой нити, поэтому при наложении такого шва рекомендуется через каждые 8 см осуществлять выкол на поверхности кожи, чтобы иметь возможность впоследствии удалить нити частями.
Как уже было отмечено, непременным условием применения непрерывного внутрикожного шва является тщательное сопоставление покожно-жировой клетчатки. Помимо гемостатического эффекта и профилактики остаточных полостей ушивание клетчатки способствует сведению краев кожной раны и обеспечивает возможность наложения кожного шва без натяжения. В этой связи J. Zoltan предложил усовершенствованный вариант внутрикожного шва.
Непременным условием формирования непрерывного внутрикожного шва является использование только монофиламентной нити размером 3/0 – 2/0 на режущей или, лучше, обратно-режущей игле. Вопрос о предпочтении использования для непрерывного внутрикожного шва абсорбируемой (несъемной) или неабсорбируемой (съемной) монофиламентной нити на сегодняшний день остается открытым: часть хирургов остается убежденными сторонниками Prolene, другая же часть неизменно применяет Monocryl.
Для достижения наилучшего косметического эффекта, во многом связанного с травматизацией кожи при проведении нити, применяются комбинированные методики закрытия кожной раны. В последнее время все большей популярностью пользуется метод, включающий в себя в качестве одного из компонентов, использование клеевой аппликации для иммобилизации кожи после сведения и защиты раны от воздействия внешней среды. При этом в качестве средства иммобилизации и защиты применяется Dermabond – медицинский клей, имеющий в своей основе 2-окинцианокрилат и фиолетовый краситель для контрастирования с кожным покровом. После нанесения на кожу Dermabond вследствие контакта с воздухом в течение 30-60 секунд переходит из жидкой фазы в фазу упруго-эластического геля с исключительно прочной адгезией к кожным покровам. При этом на коже формируется прочная пленка, предотвращающая диастаз краев раны и защищающая края и стенки раны от контаминации микроорганизмами (использование клея исключает необходимость применения асептических повязок на послеоперационную рану). Dermabond обеспечивает иммобилизацию краев кожной раны на срок до 7-8 суток и по прошествии этого времени самостоятельно фрагментируется и удаляется с кожи. Обязательными условиями применения клея Dermabond являются тщательный гемостаз и плотное сведение краев раны швом подкожной клетчатки: возможно применение непрерывного шва или отдельных швов абсорбируемым материалом. Именно поэтому данный метод закрытия кожной раны является комбинированным – шовным и клеевым. Можно полагать, что внедрение в клиническую практику соединения краев кожной раны с помощью клеевой аппликации само по себе указывает на направление эволюции методов соединения тканей в хирургии: от нити к полимерным адгезирующим материалам.
Статья добавлена 28 марта 2016 г.
Последствия позднего снятия швов
Наложение швов — хирургическое вмешательство после или вместо операции, которое служит для зарастания ткани. К наложению прибегают только в тех случаях, когда рана обширная и не сможет сама затянуться. На данный момент существует большое количество не только медицинских материалов для этой процедуры, но и много техник исполнения. Техника и материалы выбираются исключительно из характера раны, места расположения и опыта хирурга, ни процесс наложения, ни процесс удаления не обсуждается с пациентом.
Сейчас такое вмешательство не занимает более 15 минут, а вот восстановление после может длиться неделями. Даже если вам необходимо будет снимать швы, необязательно лежать в больнице, так как сейчас довольно распространено снятие швов на дому с помощью специалистов.
Какие типы швов бывают и в чём их отличие
В зависимости от степени нарушения тканей существуют много видов швов и способов их наложения. Но все они делятся на внешние и внутренние.
Внешние швы или, как их ещё называют, поверхностные: накладывают на кожные покровы или поверхностные слизистые оболочки в один слой, удаляют нити сразу после того, как ткань срастётся.
Внутренние швы (погружные) остаются в глубине тканей. Чаще всего применяются рассасывающиеся нити или нити, которые могут выйти в дальнейшем через половые органы.
Вне зависимости от того, какой тип шва применяют, существуют такие виды:
Выбор типа шва выбирается в зависимости от того, какая глубина раны и её локализации. Также немаловажный аспект — возраст пациента, так как у пожилых людей очень низкая способность к регенерации ткани, именно поэтому чаще всего к ним применяется погружные швы.
Для чего и в каких случаях накладывают швы?
Большой порез или рана, как у взрослого человека, так и у ребёнка может потребовать наложения швов. Это делается по нескольким причинам:
Понять, сможет ли рана сама затянуться, определяет только врач. При этом он руководствуется такими принципами:
Если рана не настолько серьёзна, то врачи просто накладывают повязку и выписывают рекомендации по поводу обработки.
Техника наложения послеоперационных швов
Наложение швов — финальный аккорд, который завершает операцию и оставляет позади весь путь спасения жизни пациента. Швы могут быть непрерывными или узловыми. Выбор зависит от места наложения.
В стоимость входит:
Непрерывный шов накладывается на брюшной полости одной ниткой, если отсутствует расхождение краёв. Существует несколько видов непрерывного шва, каждый из которых имеет свою технику:
Прерывистые или узловатые швы более прочные, после их наложения можно снять несколько узлов для ввода лекарств или же промывки раны. Различают:
Несмотря на большое разнообразие узловых швов, накладываются они по одной технологии. Необходимо в игле иметь несколько ниток от 15 до 25 см. Стежки накладываются в 1,5 см друг от друга, после каждого стежка необходимо завязать узел.
Что влияет на время снятия швов?
Главный показатель для снятия шва — заживление раны. При слишком раннем снятии швов ткани могут снова разойтись, вследствие чего возникнет необходимость повторного вмешательства или же некрасивый шрам, который потом придётся устранять. Если снять шов слишком поздно, может вызвать загноение или воспаление тканей. Считается, что оптимальный срок для снятия составляет 10 суток после наложения, однако срок может варьироваться, на это влияет вид операции:
Но снимать швы или нет, может определить специалист, основываясь на текущем состоянии пациента. При необходимости длительной выдержки шва потребуется ежедневная обработка раны для того, чтобы рана не воспалилась.
К тому же различают несколько видов послеоперационных швов, которые также имеют свои сроки снятия. К ним относят:
Важно помнить то, что снять послеоперационные швы может только специалист.
Хирургические швы: искусство, которое не требует жертв, а помогает их избежать
Швы применяются в хирургии во время операций для соединения тканей кожи при разрезах, а также стенок внутренних органов. Также их используют в травматологии — при обработке ран, полученных в результате травм. Наложение швов останавливает кровотечение и препятствует заражению. В зависимости от поврежденных органов, особенностей ткани, глубины раны и других нюансов могут быть использованы разные техники, материалы, технологии.
Казалось бы, инновации всегда побеждают. И новые технологичные способы соединения тканей во время операции должны потихоньку вытеснить ручные швы.
Например, соединение краев кожной раны с помощью титановых скрепок. Или, как еще называют этот метод, кожный степлер. Для снятия этих скрепок так же есть специальный прибор. Применяются и скрепки, которые рассасываются сами собой.
Используют и специальные эндоскопические сшивающие аппараты. Некоторые из них позволяют осуществлять все манипуляции буквально одной рукой. Все эти технологии значительно сокращают время проведения операций и облегчают работу хирургам и ассистентам.
Но применение дорогостоящей техники и материалов не всегда доступно и не всегда могут заменить традиционный шовный материал. Руки хирурга — универсальный и надежный аппарат. Опытный врач всегда идеально подберет иглу и нить под каждый конкретный случай, правильно завяжет узлы. Все это влияет на исход операции. Причем негативные результаты непрофессионально выполненного шва можно ощутить как сразу же, так и спустя продолжительное время.
Поэтому техника наложения швов вручную до сих пор является основной.
Шов: красивый или надежный?
Если говорить о швах, которые соединяют края раны, то тут есть несколько способов. Кожные швы всегда несут косметические последствия для внешности пациента. И обычно врачи это учитывают.
Наиболее щадящим в плане сохранения кожных покровов считается непрерывный внутрикожный косметический шов.
Нередко используются металлические скобы — они не оставляют поперечных полосок на коже во время заживления.
Для соединения тканей внутренних органов, например, сухожилий, сосудов, печени и т д, есть свои особенные швы. Интересно, что они отличаются по технике в зависимости от вида органа.
Исходя из места расположения шва, особенностей тканей и органа, а также важности внешнего вида для пациента, хирург выбирает определенную технику.
Узелок на память
Надежно завязанный узел — не просто финальная точка в проведении операции. Это значительная часть ее успеха. От профессионализма хирурга в выполнении этой техники зависит, насколько благополучно срастутся ткани и насколько безопасным будет процесс восстановления.
На одном шве может быть любое количество узлов. Чем их больше — тем выше надежность. Если в одном месте нить порвется, другие стежки сохранятся и крепко удержат ткани.
Важно не перетянуть ткани в месте соединения, чтобы не развился некроз. Но при этом обеспечить необходимую плотность.
Узел необходимо затянуть с первого раза, иначе рана разойдется.
Хирургические нити: разнообразие, которому позавидовали бы рукодельницы
Видов хирургических нитей сейчас очень много. Они различаются как по брендам, так и по характеристикам. Классификаций несколько:
1) Рассасывающиеся и нерассасывающиеся
К ним относится материалы из полимерных и металлических нитей. Плюсы материала:
— прочность, сохраняющаяся в тканях в течение долгого времени;
— хорошие манипуляционные качества;
Они выводятся из организма сами собой и применяются, если ткани срастаются в короткий срок — до 120 дней. Либо для соединения внутренних органов. Но опять же в том случае, когда не требуется долгосрочное или вообще вечное скрепление тканей.
К этим материалам можно отнести нити как из синтетических, так и из естественных волокон. Довольно длительное время в хирургии применяются нити на основе полигликолевой кислоты и сополимера лактида и гликолида со сроками рассасывания до 90 сут. Они значительно прочнее кетгута и могут вызвать незначительную воспалительную реакцию в организме. Однако викрил и дексон менее эластичны по сравнению с нерассасывающимися материалами. Такие материалы не рекомендуется использовать в тех случаях, когда целесообразно длительное сохранение прочности швов.
Одним из современных шовных материалов является полисорб. Его структура: плетеные комбинированные нити на основе полигликолевой кислоты с применением полимерного покрытия. Сравнительная оценка материала:
2) Натуральные и синтетические
Натуральные нити из шелка, льна, хлопка и кетгута, как показала практика, имеют много недостатков.

У синтетических тканей более точно определено время биодеградации — способности самостоятельно выводиться из организма. Важно точно знать, на протяжении какого периода данный материал может удерживать ткани в стянутом состоянии. Если нить ослабнет или порвется раньше, чем ткани срастутся, это может быть крайне опасно. Кетгут, к примеру, в этом плане непредсказуем. А вот лен и хлопок в силу своей натуральности могут являться проводниками микробов в ткани, поэтому их тоже практически перестали использовать.
Синтетический шовный материал так же может быть нескольких видов, в зависимости от материала. Выделяют полиамидные (капроновые), полиэфирные (лавсановые), полипропиленовые, полимерные, фторполимерные и т.д. Как и в случае с техниками, хирург выбирает нить в зависимости от ситуации и личных предпочтений. С пациентом обычно этот выбор не обсуждается.
Рис. Нить из капрона
Рис. Нить из лавсана
3) По структуре нити делятся на монофиламентные (мононити) и плетеные. Проще говоря, плетеные нити — это несколько нитей, соединенных между собой с помощью кручения или плетения. Мононить более бережна к тканям, но менее прочная. Канат или косичка крепче, но жестче.
Интересно, что в вопросах выбора материалов новые технологии лидируют, в отличие от инновационных техник наложения швов. Врачи активно переходят на современные виды шовного материала, осознавая их явные преимущества, безопасность и надежность.
Острая тема — хирургические иглы
При слове «игла» большинство представляет прямую блестящую портняжную иголку. Но в хирургии большинство игл изогнуты в той или иной степени. Иглы с большей изогнутостью используют для сшивания тканей в глубине раны. Острота и форма кончика иглы зависит от области применения. Например, иглы для соединения сосудистых тканей особо острые и требуют специальной заточки.
Любопытный факт — иногда встречаются иглы черного цвета. Так при длительных операциях нагрузка на глаза доктора меньше.
В 80-90 годах прошлого века появился атравматический шовный материал. Нитка, завальцованная в кончик иглы, не травмирует ткани при прохождении, поскольку ее толщина совпадает с толщиной безушковой иглы. Также нить не складывается. Это изобретение стало настоящим прорывом в хирургии.
Хороший шов — стерильный шов
Наряду с инновационностью материалов и технологий огромную роль в успешности наложении швов играют простые правила соблюдения антисептических и асептических требований. Все хирургические процедуры должны проходить в помещениях, где регулярно проводится регулярная асептическая обработка.
Большинство материалов и инструментов поступают в хирургию стерилизованными и предназначены для одноразового использования. Все это значительно снижает риск заражения при наложении и обработке швов.
Последний аккорд — снимаем швы
Если нет осложнений, швы снимает фельдшер или медсестра. Присутствия хирурга не требуется. Обычно швы снимают через неделю-полторы после операции. У пожилых людей этот срок может продлиться дольше, так как ткани заживают уже не так хорошо.
Предварительно шов обрабатывают дезинфицирующими веществами, например, йодом. Нитку надрезают и вытаскивают, после этого шов снова обрабатывают.
Процедура эта не совсем безболезненная. Ощущения могут отличаться в зависимости от вида и сложности операции, от того, насколько хорошо зажила рана.
Важно внимательно следить за швом, после операции и удаления нитей. Если пациенту кажется, что что-то идет не так, что рана заживает не так быстро, если она начала гноиться, нужно не медлить и обязательно снова обратиться к врачу.