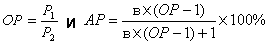Риск впр при беременности что это
Исследование плода и плаценты при врожденных пороках развития, несовместимых с жизнью
Целью исследования было выявить структуру врожденных пороков развития плода, несовместимых с жизнью, приведших к индуцированному прерыванию беременности по медицинским показаниям, структурные изменения в последе при наличии пороков развития. Проведено ран
The aim of the study was to reveal the structure of fatal congenital malformations of the fetus, leading to the induced interruption of pregnancy due to medical indications, structural changes in the afterbirth in the presence of malformations. The randomized comparative study was conducted in 2 stages (retrospective and prospective).
Врожденные пороки развития (ВПР) плода считают важнейшей медицинской и социальной проблемой, поскольку они занимают ведущее место в структуре причин перинатальной, неонатальной и младенческой заболеваемости, смертности и инвалидности [1]. Также актуальной является проблема прерывания беременности в поздние сроки по медицинским показаниям со стороны плода, так как на ее долю приходится около 20% от общего числа абортов, а количество осложнений возрастает в 3–4 раза при прерывании беременности во втором триместре по сравнению с первым [2]. Согласно данным ВОЗ, ВПР отмечают у 4–6% детей. В России ежегодно более 50 000 детей рождаются с ВПР, число пациентов с ВПР превышает 1,5 млн человек. При наличии у плода ВПР, несовместимых с жизнью, или сочетанных пороков с неблагоприятным прогнозом для жизни и здоровья, при ВПР, приводящих к стойкой потере функций вследствие тяжести и объема поражения при отсутствии методов эффективного лечения, женщине предоставляется информация о возможности искусственного прерывания беременности по медицинским показаниям [3]. При отказе женщины прервать беременность из-за наличия ВПР, несовместимых с жизнью, или иных сочетанных пороков беременность ведется в соответствии с разделом I настоящего порядка. Высокие затраты на лечение, уход и реабилитацию детей с ВПР обусловливают необходимость разработки и совершенствования не только методов контроля, диагностики и профилактики ВПР у детей, но и изучения патоморфологии плода и последа [4].
В последние десятилетия интенсивно изучаются многочисленные антенатальные факторы, приводящие к повреждению нервной системы плода — внутриутробные инфекции, генетические дефекты, проблемы резус-конфликта, воздействие на плод лекарственных веществ и целый ряд других факторов. Нередко причинами врожденных пороков развития плода и последа являются инфекционные причины: инфекционные фетопатии формируются с 16-й недели, когда происходит генерализация инфекции у плода, вследствие чего могут возникать такие пороки развития, как фиброэластоз эндокарда, поликистоз легких, микро- и гидроцефалия (ранние фетопатии) [5].
Большое количество работ посвящено методам прерывания беременности в позднем сроке по медицинским показаниям со стороны плода — врожденным порокам развития плода, реабилитации женщин после элиминации плода [6–11]. В то же время недостаточно описаны результаты патологоанатомического исследования плода и плаценты при врожденных пороках, несовместимых с жизнью. Наше исследование посвящено прерыванию беременности во втором триместре по медицинским показаниям со стороны плода. Данная публикация посвящена вопросам патологоанатомического исследования плода и последа.
Целью данного исследования было выявить структуру врожденных пороков развития плода, несовместимых с жизнью, приведших к прерыванию беременности по медицинским показаниям, их сочетания со структурными изменениями в последе.
Материалы и методы исследования
Исследование одобрено локальным этическим комитетом ФГБОУ ВО ОмГМУ МЗ РФ, Омск (№ 63 от 09.10.2014 г.) и выполнено на базе БУЗОО ГКПЦ, Омск. Прерывание беременности во II триместре по медицинским показаниям проводилось согласно Распоряжению Министерства здравоохранения Омской области № 308-р от 17.09.2013 г. в указанном учреждении, где был создан центр по прерыванию беременности второго триместра и женщине выдавалось заключение перинатального консилиума специалистами (акушер-гинеколог, перинатолог, неонатолог и др.). Гистологическое исследование элиминированных плодов и плацент проведено согласно рекомендациям А. П. Милованова и осуществлялось в патологоанатомическом отделении БУЗОО ОДКБ, Омск.
Основным показанием к прерыванию беременности на всех этапах являлись ВПР плода, несовместимые с жизнью. При наличии у плода ВПР, несовместимого с жизнью, или наличии сочетанных пороков с неблагоприятным прогнозом для жизни и здоровья, при ВПР, приводящих к стойкой потере функций вследствие тяжести и объема поражения при отсутствии методов эффективного лечения, предоставлялась информация о возможности искусственного прерывания беременности по медицинским показаниям. Искусственное прерывание беременности проводилось при наличии информированного добровольного согласия женщины.
На первом ретроспективном этапе (до внедрения в практику регламентирующих документов [3, 12]) проведен анализ гистологического исследования плацент после прерывания беременности у 150 женщин, которые в зависимости от метода прерывания были разделены на две группы: группу А составили 75 женщин, которым проведено прерывание беременности в поздние сроки методом трансвагинального трансцервикального амниоцентеза: амниоинфузия 10% раствором хлорида натрия. Группу Б составили 75 женщин, которым с целью прерывания беременности в поздние сроки для возбуждения и стимуляции родовой деятельности использовали гель динопростон для эндоцервикального введения. Более подробно методы прерывания беременности, их эффективность и исходы описаны в наших предыдущих публикациях [13–15]. Критериями включения пациенток в группы А и Б были следующие: срок беременности 18–21 неделя 6 дней, возможность родоразрешения через естественные родовые пути и отсутствие противопоказаний к применению гипертонического раствора хлорида натрия (10% NaCl) и простагландинов. Пациентки обеих групп были идентичны по возрасту, особенностям менструальной функции, наличию экстрагенитальных и гинекологических заболеваний, паритету. Все пациентки были консультированы в медико-генетическом отделе.
На втором этапе под проспективным наблюдением было 195 беременных, разделенных на две группы. Основную группу составили 98 женщин, которым проведено прерывание беременности в поздние сроки следующим комбинированным методом: мифепристон перорально и введение ламинарий в цервикальный канал. В группу сравнения были включены 97 женщин, прерывание беременности которым проводилось по схеме ВОЗ. Критерии включения в группы: пациентки, которым дано заключение консилиума врачей для прерывания беременности по медицинским показаниям со стороны плода в сроки гестации 18–21 неделя согласно приказам МЗСР РФ № 736 от 03 декабря 2007 г. [16] и № 572н от 01.11.2012 [3].
На проспективном этапе исследования материалом для изучения послужили результаты патоморфологического исследования плодов (аутопсийного материала) и последов (макроскопическое и микроскопическое). В работе использованы антропометрические, органометрические, гистологические методы. С целью уточнения гестационного возраста плода и дополнительных скрытых аномалий развития в соответствии с имеющимися стандартами использовали антропометрические и органометрические исследования [17–20]. Гистологические исследования органов плода, плодных оболочек, пуповины и плаценты проводили на парафиновых срезах, изготовленных по общепринятой методике и окрашенных гематоксилином и эозином, а также избирательно пикрофуксином по методу Ван Гизона. Для гистологического исследования предварительно материал фиксировали в 10% нейтральном формалине, после промывки и стандартной проводки заливали в парафин. Парафиновые срезы толщиной 3–5 мкм окрашивали гематоксилином и эозином. Элементы соединительной ткани определяли пикрофуксином по методу Ван-Гизона. Методы гистологического исследования выполнялись по прописям, изложенным в классических руководствах по гистологической технике и гистохимии. Обследование элиминированных плодов включало тщательную визуальную оценку имеющихся стигм эмбриогенеза, врожденных пороков. Для гистологического исследования отбирали фрагменты органов с целью изучения их гистоархитектоники [17].
Использовался способ статистической обработки результатов по критерию t таблиц Стьюдента, позволяющий вычислить степень достоверности различий при небольшом числе наблюдений. Перед каждым вычислением достоверности различий между количественными признаками, а также для выбора критерия корреляции оценивали нормальность их распределения по критерию Колмогорова–Смирнова. В случае ненормального распределения количественных признаков или неравенстве дисперсий применялся U-критерий Манна–Уитни. Для факторов, имеющих биноминальное распределение, дополнительно были рассчитаны 95% доверительные интервалы.
Результаты исследования
Пациентки всех групп были идентичны по возрасту, особенностям менструальной функции, наличию экстрагенитальных и гинекологических заболеваний, паритету. Эффективность прерывания беременности в поздние сроки методом амниоцентеза составила 93,3%, при применении простагландинов — 92%, на проспективном этапе не имела достоверных различий и составила 99,0% в основной группе и 96,9% — в группе сравнения.
В структуре выявленных ВПР плода на первом месте в основной группе были врожденные пороки сердечно-сосудистой системы (34 наблюдения — 34,7%), на втором — пороки центральной нервной системы (ЦНС) (29 наблюдений — 29,6%), на третьем — множественные пороки развития (13–13,3%), на четвертом — пороки мочевыводящей системы (9–9,2%) (табл. 1). В остальных наблюдениях выявлены ВПР опорно-двигательного аппарата (7–7,1%) и другие (6–6,1%): кожи и мышц, желудочно-кишечного тракта, легких, шеи и лица, прочие. В группе сравнения на первом месте также были врожденные пороки сердечно-сосудистой системы (32 наблюдения — 33,0%), на втором — пороки ЦНС (30 наблюдений — 30,9%), на третьем — множественные пороки развития (15–15,5%), на четвертом — пороки мочевыводящей системы (10–10,3%). В остальных наблюдениях выявлены ВПР опорно-двигательного аппарата (8–8,2%) и другие (2–2,1%): кожи и мышц, желудочно-кишечного тракта, легких, шеи и лица, прочие.
Среди пороков сердечно-сосудистой системы в обеих группах чаще наблюдались транспозиция магистральных сосудов, дефекты межжелудочковой и межпредсердной перегородок, общий артериовенозный канал, тетрада Фалло, сочетанные пороки сердца, аномалии Эбштейна, гипоплазия левого отдела, прочие врожденные пороки сердечно-сосудистой системы.
В структуре пороков ЦНС чаще наблюдалась гидроцефалия, анэнцефалия, синдром Арнольда–Киари и Денди–Уокера, микроцефалия, агенезия мозолистого тела, акрания, spina bifida (спинномозговая грыжа). Гидроцефалия — заболевание, характеризующееся избыточным накоплением цереброспинальной жидкости в желудочках и подоболочечных пространствах головного мозга, сопровождающееся их расширением и атрофией мозгового вещества.
В ходе ретроспективной оценки исследования последов в группе А в подавляющем большинстве наблюдений (78,7%) определялись серозно-гнойный и гнойно-некротический децидуит и лишь в небольшом проценте случаев (21,3%) наблюдался серозный децидуит. Также в этой группе отмечалось наличие дисциркуляторных нарушений (выраженный отек стромы ворсин, тромбоз межворсинчатого пространства, ретроплацентарные гематомы). В группе Б серозный париетальный децидуит определялся в большинстве случаев (54,7%), воспалительные изменения не определялись в 38,7% наблюдений, серозно-гнойный париетальный децидуит обнаружен в 6,6% случаев.
На ретроспективном этапе при исследовании последа в большей степени были обнаружены патологическое строение и пороки развития пуповины, чем в плаценте. Так, на первом месте среди признаков патологического строения пуповины была тощая пуповина: 19 наблюдений в основной группе (19,4%) и 21 (21,6%) в группе сравнения (табл. 2). На втором месте определялись ложные узлы пуповины: 16 (16,3%) и 17 (17,5%) соответственно исследуемым группам, на третьем месте — истинные узлы пуповины: 14 (14,2%) и 15 (15,5%). Нередко в структуре патологических вариантов строения пуповины было оболочечное прикрепление пуповины: 12 (12,2%) и 9 (9,3%) соответственно. Реже были выявлены гипо- и гиперизвитая пуповина: 8 (8,2%) и 7 (7,2%) соответственно исследуемым группам; единственная артерия пуповины: 6 (6,1%) и 4 (4,1%); гематома пуповины: 1 (1,0%) в основной группе и 2 (2,1%) в группе сравнения. Всего при исследовании нарушения строения пуповины были выявлены в 76 случаях основной группы и в 75 — группы сравнения, в целом в исследовании — в 77,4% наблюдениях.
При гистологическом исследовании плаценты отмечалась относительная сохранность амниального эпителия, полнокровие сосудов и незначительные воспалительные изменения (23 наблюдения — 23,5% в основной группе и 29–30,0% в группе сравнения). Серозный париетальный децидуит определялся в 17,3% наблюдений основной группы и 16,5% группы сравнения. Такие скудные изменения в плаценте, выявленные при исследовании, свидетельствуют о том, что ВПР плода, несовместимые с жизнью, чаще сочетаются с патологией строения пуповины, чем с нарушениями строения и пороками развития плаценты. Также относительная сохранность амниального эпителия, полнокровие сосудов и незначительные воспалительные изменения указывают на то, что прерывание беременности проводилось современным медикаментозным способом, который имитирует спонтанную сократительную деятельность матки и не вызывает грубых изменений в плаценте.
Таким образом, в структуре выявленных ВПР плода, несовместимых с жизнью, в исследуемых группах на первом месте были врожденные пороки сердечно-сосудистой системы, на втором — пороки ЦНС, на третьем — множественные пороки развития, на четвертом — пороки мочевыводящей системы. В остальных наблюдениях выявлены ВПР опорно-двигательного аппарата и другие: желудочно-кишечного тракта, дыхательной системы, шеи и лица, прочие.
При гистологическом исследовании плаценты ретроспективного этапа (до внедрения в акушерскую практику современных методов производства позднего индуцированного аборта) при проведении амниоинфузии гипертоническим раствором в подавляющем большинстве определялись серозно-гнойный и гнойно-некротический мембранит, при применении динопростона чаще наблюдался серозный париетальный децидуит. После внедрения в работу акушерско-гинекологической службы регламентирующего Приказа 572н при гистологическом исследовании плаценты у пациенток второго этапа обеих групп отмечалась относительная сохранность амниального эпителия, полнокровие сосудов и незначительные воспалительные изменения.
При исследовании последа чаще встречались пороки развития пуповины, чем плаценты. На первом месте среди признаков патологического строения пуповины была тощая пуповина, на втором месте — ложные узлы пуповины, на третьем — истинные узлы. Реже определялось оболочечное прикрепление пуповины. Значительно реже были выявлены гипо- и гиперизвитая пуповина, единственная пупочная артерия; гематома пуповины. При гистологическом исследовании плаценты отмечалась относительная сохранность амниального эпителия, полнокровие сосудов и незначительные воспалительные изменения. Скудные изменения в плаценте (в сравнении с изменениями в пуповине), выявленные при исследовании, свидетельствуют о том, что врожденные пороки развития плода, несовместимые с жизнью, чаще сочетаются с патологией строения пуповины, чем с плацентарными пороками. Также относительная сохранность амниального эпителия, полнокровие сосудов и незначительные воспалительные изменения указывают на то, что прерывание беременности проводилось современным медикаментозным способом, который имитирует спонтанную сократительную деятельность матки и не вызывает грубых изменений в плаценте.
Литература
* ФГБОУ ВО ОмГМУ МЗ РФ, Омск
** БУЗОО ОДКБ, Омск
Скрининг на выявление врожденных заболеваний плода при беременности
Что собой представляет скрининг при беременности и зачем он проводится
Скрининг при беременности — это комплекс обследований, в который входят УЗИ и биохимический анализ венозной крови на гормоны. Как правило, скрининг проводят трижды — в первом, втором и третьем триместре.
Раннее обнаружение патологий имеет очень большое значение. Это дает возможность приступить к лечению генетических заболеваний как можно раньше и если не полностью вылечить их, то хотя бы максимально купировать симптомы. Если при обследовании врач замечает отклонения, беременность контролируется особенно тщательно, что дает возможность предупредить развитие осложнений или преждевременные роды. Если же обнаруженные патологии окажутся слишком тяжелыми и несовместимыми с жизнью, врач направит пациентку на прерывание беременности по медицинским показаниям.
Скрининг при беременности безвреден как для мамы, так и для малыша. Это довольно точное исследование, хотя следует четко понимать, что оно не дает стопроцентной гарантии. Точность скрининга зависит от многих факторов — профессионализма исследователей, соблюдения женщиной правил подготовки к обследованию и других факторов.
Первый скрининг при беременности
Первый скрининг при беременности проводят между и неделями. Нет смысла проходить это обследование ранее — до недели беременности многие показатели практически не поддаются определению.
Исследование включает в себя два медицинских теста — УЗИ и анализ крови.
При помощи УЗИ врач определяет точный срок беременности, оценивает телосложение ребенка, его размеры (окружность головы, длину конечностей, рост), работу сердечной мышцы, симметричность головного мозга, объем околоплодных вод, структуру и размер плаценты, а также состояние и тонус матки. Для каждого из этих параметров есть показатели нормы, с которыми врач и будет сравнивать полученные результаты. Для беременности эти нормы составляют:
Длина кости носа — 2–4,2 мм. Слишком маленькая кость носа может говорить о патологии или же просто о том, что нос у малыша будет курносым. ЧСС (частота сердечных сокращений) — 140–160 ударов в минуту. Небольшое (до 40 ударов в минуту) отклонение в ту или иную сторону считается вариантом нормы.
Размер хориона, амниона и желточного мешка. Хорион — это внешняя оболочка плода, которая со временем станет плацентой. Если он расположен на нижней стенке матки, говорят о предлежании хориона. Это потенциально опасная ситуация, чреватая выкидышем, и в этом случае беременной рекомендован постельный режим.
Амнион — внутренняя оболочка, которая удерживает околоплодные воды. Нормальный объем околоплодных вод на сроке 11–13 недель — 50–100 мл.
Желточный мешок — это зародышевый орган, который в первые недели жизни плода выполняет роль некоторых внутренних органов, которые будут сформированы позже. К сроку первого скрининга желточный мешок должен практически исчезнуть (тогда в бланке обследования будет указано «не визуализируется»). Если же размер его составляет около 6 мм, то, возможно, у плода присутствуют определенные патологии.
Шейка матки. В норме ее длина к моменту первого скрининга составляет 35–40 мм. Более короткая шейка матки означает риск преждевременных родов.
УЗИ проводят двумя способами — трансабдоминальным, при котором датчик располагается на животе, и трансвагинальным, при котором он вводится во влагалище. Трансвагинальное УЗИ дает более полную и точную информацию, но его обычно проводят только в первом триместре. Этот метод, как правило, используют при обследовании женщин с лишним весом, поскольку жировая прослойка в области живота не позволяет в деталях рассмотреть плод и матку.
К УЗИ необходимо соответствующим образом подготовиться. Перед трансабдоминальным УЗИ советуют выпить примерно литр воды, чтобы на момент обследования мочевой пузырь был заполнен — тогда матка немного сместится в сторону живота и картинка будет четче. При трансвагинальном УЗИ степень наполненности мочевого пузыря не имеет никакого значения, однако перед обследованием лучше зайти в туалет — так будет комфортнее. Перед исследованием нужно принять душ или освежиться при помощи влажных салфеток. Скопление газов способно исказить результаты УЗИ, каким бы методом оно ни проводилось. Поэтому будущим мамам, страдающим от метеоризма, советуют за день до обследования принимать средства от метеоризма и не есть ничего газообразующего.
Анализ крови
Чтобы анализ крови дал максимально точные сведения, его нужно сдавать на голодный желудок, как минимум через 8 часов после последнего приема пищи. За 2–3 дня до анализа следует воздерживаться от жареной, жирной, острой, копченой пищи, шоколада, орехов, морепродуктов. Рекомендуется также не вступать в половые контакты. Все это не столь значительно, однако может тем или иным образом повлиять на результат.
Второй скрининг при беременности
Второй скрининг при беременности проводят на сроке 16–20 недель. Как и первый, он состоит их тех же двух этапов — УЗИ и анализа крови.
На этот раз врач определяет не только размеры, но и положение плода и его костную структуру, состояние внутренних органов и место прикрепления пуповины, а также объем околоплодных вод. Вот приблизительные основные показатели нормы для срока 16–20 недель:
ИАЖ (индекс амниотической жидкости, то есть объем околоплодных вод) — 73–230 мм. Маловодие может негативно повлиять на состояние костной структуры ребенка и развитие его нервной системы.
Локализация плаценты. Некоторый риск есть лишь при расположении плаценты на передней стенке матки — при такой локализации возможно отслоение плаценты.
Пуповина. Один из важнейших параметров — место прикрепления пуповины. Краевое, расщепленное или оболочечное прикрепление чревато гипоксией плода и трудностями во время родов, нередко оно становится показанием для кесарева сечения. Пуповина подпитывается через 2 артерии и 1 вену, хотя иногда в наличии имеется только одна артерия. Это может вызвать гипоксию плода, порок сердца, нарушения в работе системы ребенка, стать причиной пониженной массы тела малыша. Впрочем, если все остальные анализы и обследования не показывают отклонений от нормы, волноваться не стоит.
Шейка матки. Длина шейки матки на этом сроке должна составлять 40–45 мм. Короткая шейка матки означает угрозу выкидыша.
Визуализация. Неудовлетворительная визуализация может быть вызвана как особенностями положения плода или лишним весом будущей мамы, так и отеками или гипертонусом матки.
Анализ крови
Третий скрининг при беременности
Третий скрининг при беременности проводят на 30- неделе. По результатам этого скрининга врач принимает решение о необходимости кесарева сечения или возможности естественных родов. Основа третьего скрининга — все те же УЗИ. Иногда назначают допплерографию — исследование работы сосудов. Вот приблизительные нормы для данного срока беременности:
Пренатальный скрининг очень важен, и пренебрегать им не стоит. Вовремя выявленные патологии и отклонения от нормы могут спасти жизнь и здоровье вашему ребенку. Об этом стоит помнить, особенно тем родителям, которые отказываются от обследования из страха узнать о том, что развитие малыша идет не по плану.
Риск впр при беременности что это
Программа по постковидной реабилитации.
Курсы повышения квалификации
Клиника АО «Медицина»
 ПРОГНОЗИРОВАНИЕ РОЖДЕНИЯ ДЕТЕЙ С ВРОЖДЕННЫМИ ПОРОКАМИ РАЗВИТИЯ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ
ПРОГНОЗИРОВАНИЕ РОЖДЕНИЯ ДЕТЕЙ С ВРОЖДЕННЫМИ ПОРОКАМИ РАЗВИТИЯ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ
Е.В. Кашина, Н.В.Михайличенко
THE PREDICTION OF THE BIRTH OF CHILDREN WITH CONGENITAL MALFORMATION OF CENTRAL NERVOUS SYSTEM
E.V. Kashina,N.V. Mikhaylichenko
Кафедра неврологии, нейрохирургии и медицинской генетики ГОУ ВПО ВГМУ Росздрава
Современный прогресс генетики и медицины позволяет своевременно диагностировать, в том числе и в пренатальном периоде, значительную часть врожденных пороков развития, а некоторые из них эффективно лечить при ранней диагностике. Несмотря на успехи в ранней диагностике врожденных дефектов, основное значение в снижении частоты пороков принадлежит предупредительным мероприятиям.
Нами обследовано 140 детей и подростков с врожденными пороками развития центральной нервной системы.Ретроспективно был проведен анализ возможных факторов риска развития у них врожденных пороков центральной нервной системы и разработана шкала по определению такого риска, определены степени и группы риска.
Ключевые слова: врожденные пороки развития, центральная нервная система, фактор риска, дети.
Modern progress of genetics and medicine allows to diagnose a significant part of congenital malformations problems of central nervous system in roper time, and effectively treat some of them at early diagnostics. Despite of successes in early diagnostics of congenital malformations problems of central nervous system, major importance of decrease in frequency of defects belongs to preventive measures.
140 children and teenagers with congenital malformations problems of central nervous system were examined by us. Retrospectively the analysis of possible risk factors of development of congenital malformations problems of central nervous system in them has been lead and a scale of definition of such risk has been developed.
Key words: congenital malformations, central nervous system, children.
В настоящее время,несмотря на высокий уровень развития медицинской науки и практики, отмечается высокий уровень рождения детей с врожденными пороками развития (ВПР) центральной нервной системы (ЦНС). Значимость проблемы становится еще более очевидной, если принять во внимание данные ВОЗ, согласно которым среди главных причин высокой перинатальной смертности и инвалидности с детства выделяют три: незрелость, врожденные пороки и асфиксия [4,6].
В рамках национальной программы по сохранению генофонда России и стабилизации демографических показателей актуальность предотвращения рождения детей с пороками развития ЦНС, а также раннего выявления этой патологии для своевременной хирургической и терапевтической коррекции приобретает большую значимость. По данным ВОЗ, 20% детской заболеваемости и инвалидности, а также 15 – 20% детской смертности вызваны пороками развития.
Большинство ВПР ЦНС обусловлены мультифакториальной этиологией, то есть взаимодействием генетических и средовых факторов, среди которых определенная роль принадлежит внутриутробным инфекциям (ВУИ).
Низкая культура репродуктивного поведения женщин пагубно отражается как на здоровье самих беременных женщин, так и на здоровье их новорожденных детей. По данным ряда авторов вопрос о том, могут ли ВУИ являться причиной формирования ВПР ЦНС, пока остается не до конца решенным [1,4,6,12].
Однако наличие у новорожденных с ВПР ЦНС верифицированной ВУИ не исключает её роли в формировании данной патологии и позволяет говорить о тесной, взаимообусловленной этиологической связи хронического воспалительного процесса и нарушения формирования ЦНС.
Вышеперечисленные авторы не исключают, что воздействие инфекционного фактора на ранних этапах внутриутробного развития может приводить к нарушению механизмов генетического контроля эмбриогенеза нервной ткани. Возбудители инфекционного процесса, обладая тропностью к эмбриональной ткани, могут индуцировать хромосомные и метаболические нарушения в клетках плода, то есть обладать мутагенным и тератогенным эффектами.
Наряду с наличием инфекционного процесса, к факторам риска развития ВПР ЦНС следует отнести: осложненный акушерский и соматический анамнез, наличие случаев самопроизвольного прерывания беременности и мертворождений, гестозы различной степени тяжести, перенесенные ОРВИ в первом триместре беременности, отсутствие наблюдения специалистами во время беременности [1].
Таким образом, как полагают некоторые исследователи, для того, чтобы нарушить «запланированный» ход генетической программы, требуется применить грубые воздействия [1,2,6,7,11]. Большое значение имеет многофакторное воздействие на развивающийся плод. К факторам, обладающим определенной угрозой (риском) возникновения отклонений от нормального хода эмбриогенеза относятся социально-экономические, демографические, материнские, акушерские (плодово-материнские, плацентарные, родовые) и неонатальные [1,9,10].
Различные факторы могут реализоваться в одну и ту же аномалию развития и одни и те же вредные факторы могут приводить к различным аномалиям развития. Решающее значение принадлежит периоду гестационного развития и экспозиции вредного фактора.
Целью исследования являлось на основании изучения многообразия факторов и их значения сформировать группы риска рождения детей с ВПР ЦНС для дальнейшего использования полученных данных, как основы для разработки возможных путей их профилактики.
В объем исследований было включено 140 детей в возрасте 1 сутки жизни – 18 лет с ВПР ЦНС (основная группа) и 140 здоровых детей (контрольная группа). Изучались медико-социальные факторы, выявляемые в различные периоды, как до зачатия ребенка, так и во время беременности женщины. У каждого ребенка было изучено всего 100 факторов, которые были сгруппированы в восемь групп.
Среди изучаемых групп были социально-экономические факторы, демографические, генеалогические, акушерские, материнские факторы, плодо-материнские, плацентарные, неонатальные и средовые факторы. Необходимую информацию получали путем выкопировывания данных из официальной медицинской документации каждой женщины и рожденного ею ребенка, а также методом интервьюирования матерей.
Анализ полученных данных проводился с применением метода детерминационного анализа с подсчетом частоты признаков в основной (Р1) и контрольной (Р2) группах и вычислением коэффициентов относительного (ОР) и атрибутивного риска (АР) каждого изучаемого признака в соответствии с рекомендациями ВОЗ (г. Женева, 1984).
С целью оценки силы влияния каждого фактора был рассчитан относительный риск. Риск возникновения ВПР ЦНС считали статистически более высоким при наличии изучаемого фактора риска, если все значения доверительного интервала, рассчитанного для ОР, были больше 1. При этом коэффициенты ОР и АР рассчитывали по следующим формулам:
,где в – пропорция детей с пороками развития ЦНС с фактором риска [8].
Результаты и обсуждение.
В результате проведенных исследований из общего массива медико-социальных параметров, характеризующих состояние здоровья будущих матерей и впоследствии рожденных ими детей, было отобрано 28 признаков, имеющих достоверные различия по величинам (Р1) и (Р2), и отличающихся наиболее высокой информативностью.
Для использования в практике была разработана шкала определения риска рождения детей с ВПР ЦНС. Коэффициенты АР, рассчитанные с учетом абсолютного числа женщин, родивших детей с пороками развития ЦНС, отличались наиболее высокой точностью и достоверностью.
В связи с этим коэффициенты АР были положены в основу разработанной шкалы риска рождения детей с ВПР ЦНС.
В зависимости от величины коэффициентов АР было выделено 3 степени риска: I-я степень риска – коэффициенты АР 20 – 28%, II-я степень риска – в пределах 28 – 40%, III-я степень риска – в пределах 50 – 70% (таблица 1).
При этом вероятность прогноза возрастала от I-й к III-й степени. Разработанная шкала риска может быть успешно использована в женских и медико-генетических консультациях для прогностической оценки рождения детей с ВПР ЦНС, а также в клинике при диагностическом поиске.
На основании изученных факторов и степеней риска представляется возможным сформировать соответственно 3 группы риска: группа низкого, повышенного (среднего) и высокого риска.
Этот подход к градации детей на предложенные группы риска ВПР ЦНС основан на индивидуальном анализе факторов риска и их степеней.
В случаях определения факторов риска преимущественно в левой позиции шкалы ребенок относится к группе низкого риска, нахождение факторов риска в основном в центральной части шкалы позволяет прогнозировать повышенный (средний) риск развития ВПР ЦНС при рождении ребенка и отнести его к соответствующей группе. Выявление факторов риска большей частью в правой позиции шкалы дает возможность установить высокую степень риска ВПР ЦНС у родившегося ребенка и отнести его к группе высокого риска.
Клинический пример 1. Ребенок С., 5 суток жизни, гестационный возраст 35 недель (АР=25,3%), родился по шкале Апгар 4 балла (АР=41,2%), массой тела 2420 г. Роды у матери вторые, беременность восьмая, предыдущие беременности закончились одними родами, шестью самопроизвольными выкидышами (АР=42,4%).
Мать проживает в плохих жилищно-бытовых условиях (АР=31,2%), имеет неполноценное питание (АР=35,8%),курит (АР=32,5%). До беременности не обследована. При поступлении в родильный дом выявлены хламидиоз (АР= 42,3%) и уреаплазмоз (АР=26,0%). При УЗИ выявлено нарушение фетоплацентарного кровообращения (АР=35,3%).
Заключение: при использовании разработанной шкалы данный ребенок может быть отнесен ко II-й группе риска по наличию у него ВПР ЦНС, так как большинство представленных факторов риска отнесены ко II-й степени по шкале. В данном случае необходимо обследовать ребенка на наличие у него врожденной патологии ЦНС.
В нашем исследовании ретроспективно был проведен анализ оценки точности разработанной шкалы у 140 детей и подростков с ВПР ЦНС.
Структура групп риска выявления ВПР ЦНС у обследованных детей распределилась следующим образом: к группе высокого риска было отнесено 73,5% детей, повышенного – 20,9% и к группе низкого риска – 5,6% из общего числа детей и подростков.
Таким образом, проведенные исследования дали возможность изучить факторы риска, их различную прогностическую значимость, предложить степени и выделить группы риска, разработать шкалу прогнозирования и обосновать технологию практического ее использования.
В связи с этим тщательно собранный анамнез матери и отца в значительной мере будет информировать врача о характере возможных отклонений здоровья новорожденного ребенка и предопределять тактику терапевтических и хирургических мероприятий.
Библиография
2. Барашнев, Ю.И., Бахарев В.А., Новиков П.В. Диагностика и лечение врожденных и наследственных заболеваний у детей (путеводитель по клинической генетике). – Триада-Х, 2004.
5. Кулаков В.И., Барашнев Ю.И. Новорожденные высокого риска / под ред. В.И. Кулакова, Ю.И. Барашнева. – М.: ГЭОТАР-Медиа, 2006. – с. 528.
8. Стоногина В.П. Определение факторов риска в эпидемиологических исследованиях (лекция). М., 1980.- с.11.
9. Porta R. – Neonatal outcome of multiple gestation // Proceeding of the 5 th World Congress of Perinatal Medicine. – Barcelona, 2001. – P. 546 – 556.
10. Banovic J.,Banovic V., Roje D. The influence of drug abuse on perinatal outcome// Proceedings of the 5 th World Congress of Perinatal Medicine. – Barselona, 2001. – P. 504-507.
11. Lao T.T. Thyroid disorders and pregnancy outcome // Proceedings of the 5 th World Congress of Perinatal Medicine. – Barselona, 2001. – P. 509-511.
12. Ruiz-Flores M. Multiple pregnancy: ultrasonographic evaluation // Proceedings of the 5 th World Congress of Perinatal Medicine. – Barselona, 2001. – P. 533-535.
_575.gif)



 ПРОГНОЗИРОВАНИЕ РОЖДЕНИЯ ДЕТЕЙ С ВРОЖДЕННЫМИ ПОРОКАМИ РАЗВИТИЯ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ
ПРОГНОЗИРОВАНИЕ РОЖДЕНИЯ ДЕТЕЙ С ВРОЖДЕННЫМИ ПОРОКАМИ РАЗВИТИЯ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ