сделала маммографию и не знала что беременна
Маммография в вопросах и ответах
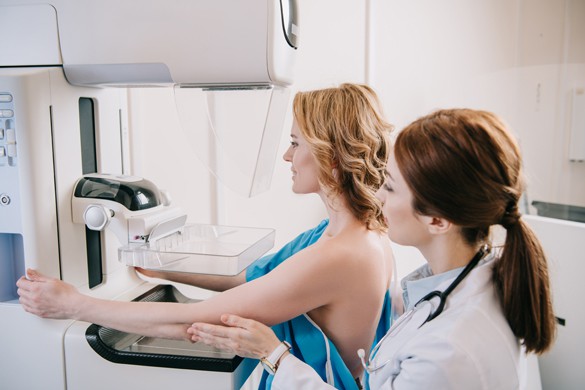
Ежегодное прохождение скрининговой маммографии (рентгенологического исследования молочных желез) считается лучшим способом обнаружить злокачественное новообразование на начальном этапе формирования. И такая ранняя диагностика — главный фактор успеха лечения онкозаболевания, способный в прямом смысле слова спасти человеку жизнь. О том, как правильно проходить маммографию, а также ультразвуковое исследование молочных желез, когда используют ту или иную методику и есть ли у них ограничения, рассказал специалист-радиолог Центра здоровья груди клиники «Анадолу», д-р Мухиттин Мюмтаз Озарар.
Можно ли делать маммографию в период кормления ребенка грудью?
Да, можно. Рентгеновское излучение никак не повлияет ни на качество, ни на количество грудного молока. При этом нужно помнить, что в такой период чувствительность маммографии будет снижена. Это обусловлено тем, что у кормящих женщин плотность тканей груди увеличена, во-первых, из-за молока, заполняющего протоки, а во-вторых, из-за разрастания клеток молочной железы, необходимого для достаточной выработки молока. Частичным решением этой проблемы может стать кормление ребенка прямо перед проведением маммографии. Молочные протоки на время опустеют, плотность ткани снизится, и это обеспечит улучшение качества изображения.
Можно ли делать это обследование при наличии силиконовых имплантатов в груди?
Да, можно. Имплантаты не являются препятствием для получения достоверных результатов ни при маммографии, ни при ультразвуковом исследовании, ни при МРТ молочных желез. Единственное, что надо сделать, — предупредить врача, что у вас установлены силиконовые имплантаты. Тогда он скорректирует параметры рентгеновского излучения, чтобы получить неискаженные изображения. В процессе исследования на ткани груди будет оказано небольшое давление, но повредить имплантат оно не способно. Кроме того, в подобных случаях после маммографии рекомендуют пройти также и УЗИ молочных желез.
Опасно ли делать маммографию? Увеличивает ли она риск возникновения рака?
Маммография — это метод визуализации внутренней структуры молочных желез при помощи проникающего рентгеновского излучения. В теории оно действительно обладает онкогенностью. Но вероятность того, что доза, полученная женщиной в ходе маммографии, вызовет образование опухоли, исчезающе мала. Врачи «Анадолу» используют современные цифровые маммографы, которые во время исследования производят такое же количество радиации, что мы получаем, например, во время путешествия на самолете.
Нужна ли какая-то подготовка к прохождению маммографии?
Нет, никакой предварительной подготовки это исследование не требует. Врачи не рекомендуют использовать утром перед процедурой порошковые дезодоранты на подмышечной области и в зоне декольте. Кроме того, как мы говорили выше, во время обследования на молочные железы будет оказано давление. А потому, если для вас характерна повышенная чувствительность в груди в предменструальный период, дату обследования лучше выбирать после менструации — это поможет избежать любых неприятных ощущений.
Кому рекомендовано прохождение УЗИ молочных желез?
Ультразвуковое исследование груди в качестве скрининговой процедуры обычно рекомендуют женщинам в возрасте моложе 40 лет. Для тех, кому уже исполнилось 40, предпочтительной методикой становится маммография.
Кроме того, УЗИ — это высокоинформативный вспомогательный способ обследования для оценки состояния подмышечных лимфатических узлов или проведения биопсии. Также УЗИ назначают всем, у кого в процессе маммографии были выявлены подозрительные участки уплотненной ткани в молочной железе.
Когда лучше проходить УЗИ груди?
Ультразвуковое исследование не имеет никаких ограничений ни по возрасту пациентки, ни по времени проведения. Оно абсолютно безопасно, безболезненно и не требует никакой предварительной подготовки. А так как УЗИ не связано с использованием ионизирующего излучения, то его можно делать даже на любых сроках беременности.
Как часто следует делать скрининговые исследования?
В общем случае такие обследования нужно проходить регулярно 1 раз в год, начиная с 40 лет. Кроме того, в зависимости от оценки риска появления злокачественного заболевания, некоторым женщинам необходимо делать такие ежегодные скрининги в более молодом возрасте. Более детальную консультацию по данному поводу дает лечащий врач.
Как часто нужно проходить обследование, если есть близкий родственник с онкологическим заболеванием молочной железы?
Частота обследований остается та же — 1 раз в год. Меняется только срок начала ежегодных скринингов. Если такой диагноз поставлен родственнику первой линии родства еще до 40 лет, значит ваше обследование молочных желез следует начинать на 10 лет раньше возраста, в котором была выявлена онкопатология у члена семьи. Например, если у вашей матери или сестры рак был диагностирован в 35 лет, то вам необходимо ежегодно проходить скрининг, начиная с 25. А так как в этом случае вы будете относиться к группе высокого риска, этот скрининг должен включать одновременно маммографию, УЗИ и МРТ молочных желез.
Вреден ли рентген во время беременности?
Такой вопрос задают себе многие будущие мамы. Американская коллегия радиологов относит рентгенографию к методам, которые в целом являются безопасными при беременности. Влияние рентгена на беременность минимально, если соблюдаются необходимые предосторожности и техника безопасности. Поэтому можно сказать с уверенностью, что одно-единственное исследование не принесет вреда будущему ребенку, ведь доза полученного излучения будет минимальна.
При подозрении на беременность вам и вашим врачам нужно подумать, действительно ли необходимо рентгеновское исследование. Ведь иногда вред от того, что вы не сделаете рентген, может превысить возможный вред для ребенка. Нужно взвесить оба этих фактора.
Поэтому существует общепринятое правило: рентген, маммография и другие лучевые обследования при беременности должны проводиться только по строгим показаниям, если риск вреда от невыполнения исследования превышает вредное воздействие на плод! При соблюдении этого правила вы не будете задаваться вопросом, чем опасен рентген при беременности.
Чем опасен рентген легких в начале беременности?
Его влияние на ранних сроках беременности ничтожно, ведь поглощенная доза излучения при ней составляет всего 0,1-0,2 мЗв. Никакого ощутимого вреда будущему ребенку она не принесет, однако и пользы от нее не будет. Влияние маммографии на беременность также не стоит переоценивать. Однако, если вы не уверены в том, что беременности нет, лучше воздержаться от любых исследований, связанных с ионизирующим излучение (рентгенография, маммография, флюорография, КТ).
В первые месяцы беременности плод наиболее чувствителен к посторонним воздействиям, однако доза облучения при рентгене легких минимальна и вреда ребенку не принесет. Тем не менее, влияние рентгена на беременность на ранних сроках исследовано мало, и в случае неуверенности лучше отказаться от этого исследования.
Стандартный вопрос о рентгене при беременности
ВОПРОС. Доктор, я делала себе рентгеновское исследование (например, легких, головы, костей и т.д.), а потом узнала, что у меня в это время была беременность на ранних сроках. Очень беспокоит, какой вред нанесен малышу? Стоит ли опасаться уродств? Нужно ли делать аборт?
ОТВЕТ. При контакте плода с ионизирующим излучением медицинского назначения не стоит говорить о прямом тератогенном воздействии на плод (то есть таком воздействии, которое обязательно вызывает нарушения развития), так как полученная доза слишком мала. Можно говорить только о повышенной вероятности возникновения заболеваний у будущего ребенка (это называется стохастическим эффектом), но эта вероятность увеличивается только на какие-то доли процента. Так что всерьез волноваться не стоит. При внимательном рассмотрении проблемы видно, что похожий минимальный вред приносят и другие виды излучений, с которыми мы постоянно сталкиваемся в жизни. Так, мы облучаемся, когда загораем на солнце, летим в самолете, находимся высоко в горах, гуляем по мостовой, сделанной из радиоактивного (да-да!) гранита. Наконец, существует нормальный природный радиационный фон (лучше было бы без него). В этом смысле жизнь вообще не очень полезная штука. Резюмируя, ответ такой: не беспокойтесь, прямой вред будущему ребенку не нанесен, однако нужно не забывать про обязательные скрининги и слушать своего гинеколога.
Второе медицинское мнение по снимку
Помните, что при необходимости полученные снимки рентгена могут быть повторно проанализированы нужным специалистом! Заказать повторную расшифровку рентгена, КТ или МРТ можно с помощью Национальной телерадиологической сети. Команда высокоспециализированных рентгенологов поможет уточнить ваш диагноз и в течение 24 часов выдаст подробное описание присланных рентгенограмм и других исследований.
Кандидат медицинских наук, член Европейского общества радиологов
Маммография и беременность
Рекомендованные сообщения
Присоединяйтесь к нашим обсуждениям!
Вы должны быть пользователем, чтобы оставить комментарий
Создать аккаунт
Зарегистрируйтесь для получения аккаунта. Это просто!
Войти
Уже зарегистрированы? Войдите здесь.
Сейчас просматривают 0 пользователей
Нет пользователей, просматривающих эту страницу.
Популярные темы
Автор: Stihiya
Создана 22 часа назад
Автор: Elena Martcenyuk
Создана 14 часов назад
Автор: настоящая
Создана 23 часа назад
Автор: _Clever_
Создана 18 часов назад
Автор: Эвелина Пирогова
Создана 22 часа назад
Автор: pretty-katty
Создана 19 часов назад
Автор: Novaya01
Создана 23 часа назад
Автор: pretty-katty
Создана 13 часов назад
Автор: GrinLen
Создана 20 часов назад
Автор: Котова Альфия
Создана 18 часов назад
Отзывы о клиниках
О сайте
Быстрые ссылки
Популярные разделы
Материалы, размещенные на нашем сайте, носят информационный характер и предназначены для образовательных целей. Пожалуйста не используйте их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача!
Рак молочной железы и беременность. Несколько граней одной проблемы
Обзор
Возможно, что хоть раз в своей практике каждый практикующий гинеколог наблюдал беременных пациенток, у которых во время беременности было диагностировано онкологическое заболеваний. Первым желанием любого врача будет рекомендация избавиться от беременности и заняться самым безолагательным лечением злокачественного заболевания. Но все меняется, в том числе и подходы к наблюдению и ведению таких пациенток.
РМЖ и беременность
Вопрос — влияет ли беременность на рост опухоли молочной железы и способствует ли ее распространению — волнует каждого гинеколога. Еще в 1880 г. С. Гросс высказал мнение, что РМЖ, развивающийся на фоне беременности и лактации, отличается быстрым ростом и более выраженным злокачественным течением. С годов прошлого века в литературе начинают появляться более оптимистичные прогнозы относительно течения и отдаленных исходов заболевания у больных данной группы.
По данным зарубежным материалов, на 3000 беременностей приходится 1 случай РМЖ. По данным Т. White, основанным на наблюдении 45 881 женщин, РМЖ развивается на фоне беременности или вскоре после родов у 2,8% обследованных. По другим данным до 7,3% женщин моложе 45 лет, страдающих РМЖ, являются беременными или кормящими.
25% случаев заболевания встречается в возрасте до 45 лет, в активный репродуктивный период, а около 70% случаев РМЖ, связанных с беременностью и лактацией, отмечается в молодом возрасте (данные American Cancer Society).
На сегодняшний день научных и клинических доказательств возникновения опухоли во время беременности de novo нет. Поэтому с большей долей вероятности можно предположить, что онкологический процесс, диагностированный во время беременности, — следствие уже имеющегося скрытого опухолевого процесса в молочной железе, просто ранее не обнаруженного.
Но угроза прогрессирования заболевания во время наступления беременности всегда будет существовать. Многие гинекологи знают, что пациентки, заметившие в начале беременности лишь небольшую по размерам опухоль, через 9 месяцев при отсутствии лечения обращаются к онкологу на поздней стадии. Возможно, подъем уровня половых гормонов во время беременности стимулирует рост уже имеющейся опухоли, которая связана с естественным повышением уровня эстрогенов и прогестерона. Помимо этого, обильное кровоснабжение молочной железы стимулирует развитие опухоли.
25–35% женщин, обнаруживших узел в молочной железе, к врачу не обращаются, списывая это образование на специфические изменения молочных желез при беременности. Следствие этого — поздняя диагностика опухоли.
По частоте встречаемости во время беременности встречаются:
Особенностями РМЖ при беременности является быстрая инвазия в окружающие ткани, что ведет к возникновению острых и форм рака, быстрая диссеминация опухолевого процесса, метастатическое поражение лимфатических коллекторов разного уровня, вплоть до надключичных.
Гистологические варианты РМЖ, наблюдаемые у молодых женщин, не зависят от того, беременны они или нет. Наиболее часто у этих женщин наблюдается инвазивный протоковый тип (75–90% наблюдений) [5]. формы встречаются чрезвычайно редко: 1,5–4% наблюдений. Более высокая частота лимфогенных метастазов характерна для РМЖ у молодых женщин, а не для рака в сочетании с беременностью
К моменту установления диагноза средние размеры опухоли колеблются от 5–6 до 15 см, частота распространенных форм — от 72 до 85%, при этом в 20% случаев выявляются метастазы во внутренние органы.

Диагностика РМЖ во время беременности
Лечение и ведение пациенток. Необходимость прерывания беременности
Повышение количества эстрогенов в начале беременности, как и увеличение уровня гормонов желтого тела и плаценты во ее половине, стимулируют рост опухоли в молочной железе. Но, несмотря на чувствительность опухолевой ткани к гормональной стимуляции в период беременности и лактации, при сравнении сопоставимых по возрасту и стадии процесса групп больных выживаемость среди беременных и небеременных женщин оказалась одинаковой.
Прерывание беременности с последующим проведением стандартной химиотерапии не улучшает прогноз заболевания. Даже при распространенных формах болезни выборочное прерывание беременности с последующим выключением функции яичников не позволяет существенно улучшить выживаемость. Таким образом, прерывание беременности у женщины, страдающей РМЖ, не является эффективной и адекватной мерой борьбы с заболеванием.
Если же пациентка принимает решение о прерывании беременности, то планирование лечения РМЖ в дальнейшем не отличается от такового у небеременных женщин. Наличие бывшей беременности может учитываться в таком случае как один из факторов неблагоприятного прогноза.
Алгоритм ведения пациентки:
В настоящее время есть методики, позволяющие проводить лечение беременных женщин с минимальным влиянием на плод.
1 этап — радикальная мастэктомия. Операция и анестезиологическое пособие во всех триместрах беременности безопасны для матери и для ребенка, не приводят к преждевременным родам, самопроизвольному аборту.
2 этап — химиотерапия и лучевая терапия
Лечение РМЖ в зависимости от триместра беременности
1 триместр — высокий риск развития врожденных уродств плода (10–20%) и самопроизвольных абортов.
2 и 3 триместры — увеличивается частота преждевременных родов, миелосупрессии у матери и плода, кровотечений и инфекций, задержки роста плода, рождения мертвого плода.
Andercen Cancer Center (США) опубликовал свои данные по наблюдению за 54 пациентками с беременностью и РМЖ. Средний срок беременности составлял 22,8 недель (от 10 до 34 недель).
23 (43%) из них получали неоадъювантную ХТ и 85% пациенток амбулаторно получали ХТ по схеме PAC во 2 и 3 триместрах беременности с последующим оперативным лечением.
Оперативное лечение выполнено 56% пациенток на любом сроке беременности.
Лучевая терапия проводилась после родов.
Роды происходили в среднем на 37 неделе.
Состояние детей: Масса тела рожденных детей составляла 2964 г. в среднем.
У 1 ребенка — субарахноидальное кровоизлияние, 1 ребенок — синдром Дауна.
На момент публикации исследования (2005 год) были живы 76% пациенток.
Выводы проведенного исследования:
Оперативное лечение безопасно на любом сроке беременности, проведение химиотерапии целесообразно на 2 и 3 сроках беременности. Лучевая терапия проводится после родов.
У беременных ЛТ не применяется ее тератогенных свойств. Пороговой повреждающей дозой для плода в I и II триместрах считается 0,1 Гр; доза от 0,1 до 0,15 Гр приводит к дефектам развития, нарушениям ЦНС, доза 0,5- 1 Гр — к задержке развития, а доза 1–2,5 Гр — к уродствам. В III триместре плод менее чувствителен к лучевым воздействиям, но, тем не менее, от лучевой терапии воздерживаются на протяжении всей беременности.
Поля облучения можно сконцентрировать на МЖ, грудной клетке, подмышечных лимфатических узлах. На протяжении первых 2х недель беременности лучевая терапия может привести к спонтанному аборту. Между 2 и 8 неделями беременности повышается риск пороков развития плода. Лучевая терапия после 8 недель беременности приводит к задержке психосоматического развития новорожденных; на протяжении жизни у них повышается риск развития онкологических заболеваний
Результаты двух рандомизированных исследований показывают, что химиотерапия и лучевая терапия будут эффективными, если проводятся в течение 7 месяцев после хирургического лечения. Если интервал более длительный, адьювантная терапия неэффективна.
Споры о целесообразности проведения профилактической кастрации у пациенток, перенесших РМЖ на фоне беременности, все еще продолжаются. Пока нет достаточных оснований утверждать, что кастрация удлиняет срок безрецидивного течения и предупреждает метастазирование. Есть также мнение, что отдаленные результаты лечения у больных РМЖ, забеременевших впоследствии, лучше, чем у больных, перенесших овариэктомию. Объяснить это можно тем, что только при длительном безрецидивном течении болезни после операции женщина может решиться на новую беременность.
Выбора метода лечения в зависимости от стадии заболевания
В случае полной информированности больной обо всех возможных осложнениях и при решении немедленно начать лечение, сохранив плод, во II и III триместрах предлагается неоадъювантная терапия по схеме АС (адриамицин, циклофосфан). После окончания химиотерапии и выполнения модифицированной радикальной мастэктомии при эстрогенположительных рецепторах назначают гормонотерапию (после родов).
Если у беременной диагностируется распространенный РМЖ с (множественными) отдаленными метастазами, после беседы с родственниками пациентки приоритетной целью становится здоровье плода/ребенка. Выбор метода лечения следует определять индивидуально и предпочтительно консилиумом (хирург, химиотерапевт, специалист по лучевой терапии, психолог) с учетом распространенности опухоли и сроков беременности.
Отсутствуют отдаленные данные о судьбах и здоровье детей, родившихся от матерей с РМЖ во время беременности.
Беременность после лечения РМЖ
Вопрос о повторной беременности после перенесенного РМЖ широко обсуждается в онкологических кругах. Некоторые ученые считают, что требуется категорически запретить последующие беременности, другие считают, что минимальный интервал между лечением и последующей беременностью составляет от 6 месяцев до 5 лет.
Прогноз заболевания
Многочисленные современные исследования свидетельствуют, что в случае одинакового возраста пациенток и одинаковой стадии развития заболевания прогноз не зависит от наличия или отсутствия беременности. По данным французских авторов, разница в продолжительности жизни у пациенток с одинаковой стадией на момент установления диагноза достоверно не отличается от наличия и отсутствия беременности, а также при стадии опухоли N+ и N-. В то же время существует много работ о том, что у беременных женщин рак выявляется впервые в более запущенной стадии, чем вне беременности. Именно запоздалая диагностика объясняет, почему продолжительность жизни без метастазов и показатели пятилетней выживаемости больных хуже при сочетании РМЖ и беременности.
В литературе не описано отрицательного влияния РМЖ на состояние плода. Неизвестны также случаи передачи заболевания плоду. Описано 60 случаев метастазов РМЖ в плаценту без поражения плода. Если на протяжении первого триместра беременности пациенткам не назначалась химиотерапия, частота пороков развития плода идентична таковой в общей популяции и составляет 2–3%.
Заключение
Целесообразно для решения этой проблемы включить молочных желез в план наблюдения беременной женщины (либо на этапе планирования беременности, либо в I триместре беременности).
Журнал «Маммология», №1, 2005.
Газета «Новости медицины и фармации» Маммология (298), 2009
Опасно ли рентген-исследование в период беременности – МЕДСИ
Опасно ли рентген-исследование при беременности
Рентгенологические исследования проводятся для определения наличия каких-либо патологий, новообразований или болезней. Для этого используется направленный пучок электромагнитных волн заданной длины и частоты. Он проходит сквозь органы человека, ткани которых по-разному отражают и поглощают его.
Благодаря этой разнице можно увидеть различные аномалии. Результат отправляется на экран или записывается на специальную пленку.
При профилактическом осмотре данное обследование проводится в специальном кабинете. В случае травмированности больного оно может применяться сразу в приемном отделении, операционной или реанимации.
Влияние облучения на плод
Рентгеновское излучение в целом не всегда полезно для организма, поскольку разрушает те его клетки, которые находятся в состоянии постоянного деления. Это приводит к уничтожению или мутациям цепочек ДНК.
В организме взрослого человека таких новообразующихся клеток не много. Но у плода на ранних стадиях развития они являются основой. Поэтому для него такое обследование довольно опасно. Наиболее вероятно наличие осложнений при использовании рентгена при беременности в первом ее триместре (начальные 12 недель).
К каким проблемам может привести рентген на ранней стадии беременности?
Ввиду постепенного развития плода в каждую неделю его существования происходит формирование будущих систем организма ребенка. Поэтому получение телом матери большого количества рентгеновского излучения на этих этапах может иметь различные серьезные последствия:
После этого срока влияние излучения на плод уменьшается, но все-таки не рекомендуется делать такое исследование вплоть до окончания беременности, за исключением случаев крайней необходимости.
Рентген на ранних сроках беременности
Врачи стараются не назначать рентген беременным, потому что даже минимальный риск вреда от излучения остается всегда. Особенно он велик в первые двенадцать недель.
Наиболее опасными для плода являются такие виды анализов:
Менее опасны такие виды рентген-исследования:
Есть ли неопасные виды обследования?
Наиболее безопасными видами рентген-исследования считаются:
В этих случаях воздействие происходит локально, поэтому и доза облучения минимальна.
Количество излучения, которое может получить плод за два месяца, регламентируется Санитарными правилами и нормами и должно составлять не более 1 миллизиверта (мЗв).
Существуют другие виды обследований, которые можно применять вместо рентгена при беременности:
И все же врачи стараются не назначать в первом триместре беременности МРТ, поскольку статистических исследований недостаточно для уточнения его безопасности в этот период.
Что делать, если без рентгена не обойтись?
Рентген беременным может быть необходим в ситуации, когда заболевание или травма угрожают жизни и здоровью матери и ребенка, и невозможно использовать иные методы диагностики. И вред от неиспользования рентгена превышает потенциальный вред от его применения.
Во всех этих случаях после прохождения исследования рекомендуется отправиться на УЗИ для контроля за состоянием плода и появлением тех или иных патологий.
Если же есть возможность отложить использование рентгена на последний триместр или послеродовое время, то необходимо так и поступить.
На самом раннем сроке женщина может не знать о возникновении беременности. Поэтому перед рентгеном рекомендуется пройти дополнительное обследование.