сенильный остеопороз что это такое
Остеопороз костей
Остеопороз костей
Цена: от 1700 рублей
Среднее время процедуры: 2-3 минуты
Необходимость подготовки: нет
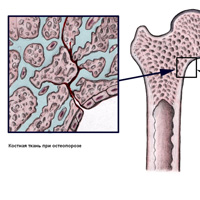
Остеопороз – это прогрессирующее системное заболевание, при котором поражается скелет человека, снижается плотность и нарушается структура костной ткани.
При остеопорозе нарушается сложная костная архитектура, кость становится рыхлой и подвержена переломам даже при незначительных нагрузках.
Существуют следующие разновидности остеопороза:
Причины остеопороза
В развитии остеопороза играет роль нарушение равновесия в ремодулировании костной ткани. В процессе постоянного обновления костной ткани участвуют клетки – остеокласты и остеобласты. Один остеокласт разрушает столько костной массы, сколько формирует 100 остеобластов. Для заполнения (минерализации) костных лакун, вызванных остеокластами за 10 суток остеобластам требуется 80 суток. При повышении активности остеокластов (по разным причинам) разрушение костной ткани происходит быстрее, чем ее формирование. Истончаются и перфорируются трабекулярные пластинки, происходит деструкция горизонтальных связей, увеличивается ломкость кости, хрупкость – что грозит переломами костей.
В норме пик набора костной массы приходится на 25 – 30 лет, формирование кости преобладает над резорбцией. В 30 – 50 лет формирование и резорбция происходит примерно одинаковыми темпами. С возрастом ускоряются процессы резорбции костной ткани. Ежегодная потеря костной массы до 50 лет – 0,5 – 1%, в первый год после менопаузы – 10%, далее 2 – 5%.
Факторы риска развития остеопороза:
Модифицируемые факторы риска:
Симптомы остеопороза
Опасность клинической картины связана с бессимптомным или мало симптомным началом остеопороза,маскирующимся под остеохондроз позвоночника и артрозы суставов. Заболевание часто диагностируется уже при наличии перелома. А переломы могут возникать при минимальной травме, поднятии тяжести.
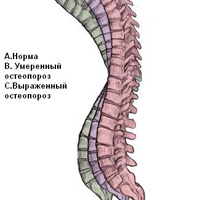
Заметить заболевание на ранней стадии достаточно сложно, хотя существует несколько признаков. Например,изменения в осанке, боли в костях при изменении погоды, разрушение зубов. Наиболее чувствительны к заболеванию позвоночник, шейка бедра, кости рук и запястье. Первыми симптомами остеопороза могут быть боли в поясничном и грудном отделах позвоночника при длительной статической нагрузке (например, работа хиуррга или парикмахера), изменение осанки («сгорбливание»), уменьшение роста (за счет уменьшения высоты позвонков).
Постоянные боли в спине, пояснице, грудном отделе позвоночника могут быть в т.ч. симптомами остеопороза. При наличии болей (особенно остро и внезапно возникших), уменьшении роста, изменении осанки нужно проконсультироваться у врача, обследоваться на наличие остеопороза.

Стандартная рентгенография для точной диагностики не информативна, начальные формы и остеопению обнаружить не удастся. Потеря костной массы в размере до 25 – 30% на рентгенограммах не видна.
Стандарт диагностики – DEXA. Костная денситометрия – количественная неинвазивная оценка костной массы.
Измеряется костная масса и минеральная плотность кости. Показатель Z разница между плотностью костной ткани у пациента и теоретической плотностью костной массы у здорового человека такого же возраста. Показатель Т – разница между плотностью костной ткани у пациента и средней величиной показателей у здоровых лиц в возрасте 25-30 лет.
Согласно рекомендациям ВОЗ диагностика проводится на основании показателя Т.
Подготовка к денситометрии
Питайтесь, как обычно, но прекратите принимать добавки кальция, по-меньшей мере, за сутки до обследования. Наденьте свободную удобную одежду без металлических замков, поясов и пуговиц.
Если вы недавно прошли обследование с применением бария или компьютерную томографию (КТ) с применением контрастного вещества или радиоизотопное сканирование, сообщите об этом своему врачу; возможно, вам придется подождать 7-10 дней, прежде чем делать исследование.
Если есть малейшая вероятность того, что вы беременны, сообщите об этом своему врачу.
Кардиостимулятор не является противопоказанием к проведению стандартной денситометрии.
Противопоказанием для проведения программы «все тело» являются: беременность, лактация, эндопротезы, кардиостимулятор.
Остеопороз. Лечение остеопороза
Остеопороз. Лечение остеопороза
Остеопороз считается заболеванием пожилых женщин. Тем не менее, остеопороз может начинаться гораздо раньше. Поскольку максимальная плотность костной ткани достигается к 25 летнему возрасту, важно иметь крепкие кости к этому возрасту, что позволит сохранить прочность костей в дальнейшей жизни. Адекватное получение кальция является важной частью укрепления костей.
В Соединенных Штатах почти у 10 миллионов людей есть остеопороз. Еще у 18 миллионов человек имеется снижение костной массы, что резко увеличивает у них риск развития остеопороза. По мере увеличения продолжительности жизни количество пациентов с остеопорозом будет увеличиваться. Около 80% пациентов с остеопорозом, составляют женщины. У людей старше 50 лет, в одном случае одной из двух у женщин и у одного из восьми мужчин есть высокая вероятность развития переломов.
Причины
Остеопороз возникает, когда появляется дисбаланс между формированием новой костной ткани и резорбцией старой костной ткани. Организм не в состоянии или в достаточном количестве создавать новую костную ткань или же больше необходимого разрушает старую (могут иметь место оба процесса). Двумя важнейшими минералами, необходимыми для нормального формирования костной ткани, являются кальций и фосфор. В молодом организме эти минералы используются для построения костей. Но кальций также необходим для нормального функционирования сердца, мозга и других органов. Для того чтобы поддерживать функции важнейших органов и обеспечить необходимый уровень кальция в крови, организм поглощает необходимый кальций из костной ткани, являющийся хранилищем кальция. Когда возникает снижение количества кальция в крови или недостаточное поступление его с пищей, то возникают условия для нарушения регенерации костной ткани.
Как правило, потеря костной происходит в течение достаточно длительного периода времени. Довольно часто остеопороз обнаруживается только после появления перелома костей. Как правило, при такой поздней диагностике заболевание уже запущенное и ущерб здоровью может быть серьезным.
Основной причиной остеопороза, как правило, является отсутствие достаточно количества некоторых гормонов, в частности эстрогенов у женщин и андрогенов у мужчин. У женщин, особенно старше 60 лет, которые часто выявляют остеопороз. Менопауза сопровождается снижением уровня эстрогенов и это увеличивает риск развития остеопороза у женщин. Другими факторами, которые могут привести к потере костной массы в этой возрастной группе, являются недостаточное потребление кальция и витамина D, недостаток физических нагрузок и другие возрастные изменения в эндокринной системе (кроме недостатка эстрогенов).
Другие факторы риска развития остеопороза:
Поэтому, если женщина в периоде после менопаузы и есть боли в спине, то необходимо обратиться к врачу для того, чтобы провести обследование и начать лечение. Кроме того, необходимо обследоваться на наличие остеопороза при наличии других факторов риска. Например, при наличии переломов или болей в мышцах костях. В этих случаях необходимо проверить плотность костной ткани.
Диагностика
Денситометры с использованием DXA (двойная энергетическая рентгенологическая абсорбциометрия) измеряют плотность костной ткани позвоночника, бедра, или всего тела. Измерение плотности основано на разном поглощение рентгеновского луча в зависимости от плотности костной ткани. Рентгеновское излучение, используемое в таких денситометрах очень низкое, и поэтому исследование практически безвредно для пациента и медицинского персонала.
Денситометры SXA (одна-энергетическая рентгеновская абсорбциометрия) выполняется небольшим рентгеновским аппаратом и измеряет плотность костной ткани на пятке голени и коленной чашки.
Кроме того, для скрининга может быть использована УЗИ денситометрия. Как правило, исследуется с помощью этого метода лодыжка. Если скрининг выявляет определенные нарушения, то для подтверждения диагноза требуется исследование с помощью DXA денситометра. Минеральная плотность костной ткани определяется сравнением с плотностью таковой у здорового человека, соответствующего возраста и пола. Значительное снижение плотности указывает на наличие остеопороза и высокий риск перелома костей. В зависимости от результатов денситометрии врач назначает необходимое лечение.
Для пациентов, у которых имеются пограничные результаты, особенно полезным является новый метод определения 10-летней вероятности перелома костей с помощью программы под названием FRAX. Этот метод расчета учитывает все факторы риска для данного индивида и определяет лично их риск переломов и, следовательно, необходимость лечения.
Лечение
Почти у 40% женщин с остеопорозом возможны переломы костей в течение жизни. У тех пациентов, которые перенесли компрессионный перелом, почти в одном случае из пяти через некоторое время случается еще один перелом позвонка. В таких случаях говорят о каскадных переломах, когда каждый новый перелом провоцирует еще переломы. Поэтому, основной целью лечения остеопороза является предотвращение переломов.
Диета: В молодом возрасте, когда происходит формирование костной массы необходимо полноценное питание с получением достаточного количества кальция и витамина Д. (молочные продукты рыба и т.д.). Кроме того, в этом возрасте необходимы достаточные физические нагрузки для хорошего роста как мышечной, так и костной ткани. Диета богатая кальцием и витамином Д также полезна и при наличии уже установленного остеопороза.
Наблюдение после переломов. При наличии в анамнезе у пациента переломов костей необходимо тщательное наблюдение группой специалистов (ортопеда, ревматолога, эндокринолога) и врача ЛФК для очень аккуратной реабилитации, так как регенерация костной ткани, подверженной остеопорозу, происходит крайне медленно
Физические упражнения: Изменение образа жизни также является составной частью лечения. Регулярные физические упражнения могут уменьшить вероятность переломов костей, связанных с остеопорозом.
Исследования показывают, что упражнения приводят к действию мышц на костную ткань, что стимулирует рост костной ткани и таким образом не только сохраняют, но и увеличивают плотность костей.
Исследования обнаружили, что женщины, которые ежедневно ходят на 1-2 кмполучают резерв на 4-7 лет сохранения плотности костной ткани. Упражнения также могут быть с отягощением в зависимости от степени остеопороза, но нагрузки должны быть очень щадящими. Кроме того, хороший эффект дают занятия на велоэргометре, бег трусцой и т.д. Но любые физические нагрузки необходимо согласовать с лечащим врачом.
Медикаментозное лечение
Эстрогены. Для женщин сразу после менопаузы применение эстрогенов является одним из способов предотвратить потерю костной массы. Эстроген может замедлить или остановить потерю костной массы. И если лечение эстрогенами начинается в период менопаузы, оно может снизить риск перелома шейки бедра до 50%. Это может быть прием, как в таблетках, так и виде пластыря (например, Vivelle, Climara, Estraderm, Esclim, Alora).Но недавние исследования ставят под сомнение безопасность длительного применения эстрогена. У женщин, которые принимают эстроген, повышен риск развития некоторых видов рака. Хотя в одно время считалось что эстрогены оказывают защитный эффект на сердце и кровеносные сосуды, недавние исследования показали, что эстрогены наоборот вызывают увеличение заболеваемости ишемической болезнью сердца, инсультом и венозной тромбоэмболией. Многие женщины, которые принимают эстрогены отмечают такие побочные эффекты, как болезненность молочных желез, увеличение массы тела, и вагинальные кровотечения. Побочные эффекты эстрогенов можно снизить за счет правильной дозировки и комбинации с другими препаратами. Но если проведена операция гистерэктомия, то эстрогены прямо показаны.
СМРЭ.Женщинам, которые не могут или не хотят принимать эстрогены,возможно назначение селективных модуляторов рецепторов эстрогена (СМРЭ), например ралоксифен (Эвиста). Особенно показаны эти препараты при наличии родственников с наличием рака молочной железы, и эстрогены в таком случае противопоказаны. Влияние ралоксифена на костную ткань и уровень холестерина, сопоставимо с эстрогенами. Кроме того, ралоксифен не стимулирует матку или молочные железы, что снижает риск профиля гормональной терапии. Ралоксифен может вызвать приливы. Риски образования тромбов сопоставимы с рисками при приеме эстрогенов. Тамоксифен (Nolvadex), который обычно используется для лечения некоторых видов рака молочной железы, также ингибирует распад костей и сохраняет костную массу.
Кальций: Кальций и витамин D необходимы для увеличения костной массы, как дополнение к заместительной терапии эстрогенами.
Рекомендуется ежедневный прием 1200-1500 мг (с продуктами питания и препаратами кальция). Однократно можно приминать не более 600 мг, так как большое количество кальция сразу не усвоится. Лучше разделить прием кальция на два приме (на завтрак и ужин).
Рекомендуется также ежедневный прием витамина. Д 800-100 МЕ, который необходим также для усвоения кальция и увеличивает таким образом, костную массу.
При приеме этих препаратов per os (через рот), важно находиться стоя или сидеть прямо в течение 30 минут, после проглатывания лекарств. Это помогает снизить воздействие препаратов на слизистую и предотвратить изжогу или даже образование язв пищевода. После приема бисфосфонатов, необходимо подождать 30-40 минут и не принимать ни пищу, ни другие лекарства (можно только воду). До приема бифосфанатов необходимо определить уровень кальция в крови и выделительную функцию почек.
Алендронат (Фосамакс). В клинических испытаниях, алендронат показал, что его применение снижает риск перелома позвонков и шейки бедра на 50 %.Наиболее частыми побочными эффектами этого препарата являются тошнота, изжога, запоры. Это лекарство принимается ежедневно или раз в неделю.
Ризедронат (Актонел): Этот препарат используется для лечения и профилактики остеопороза. Желудочно-кишечные расстройства являются наиболее распространенным побочными эффектами этого препарата. Женщинам с тяжелыми нарушениями функции почек следует воздержаться от приема этого препарата. Результаты недавнего исследования показали, что ежедневное использование ризедроната может привести к значительному сокращению новых переломов позвонков (62%) у женщин в постменопаузе, страдающих остеопорозом, по сравнению с аналогичной группой, не принимающих это препарат.
Этиндронат (Дидронел): Этот препарат был одобрен в США для лечения болезни Педжета, но этот препарат показал высокую эффективность при лечении остеопороза и клинические испытания доказали это.
Ибандронат (Бонива): Этот препарат начал применяться сравнительно недавно и используется для профилактики и лечения остеопороза у женщин в постменопаузе.
Золендронат (Рекласт): Это мощный внутривенный бисфосфонат, который назначается раз в год. Этот препарат особенно полезен для пациентов, которые не переносят пероральных бисфосфонатов или возникают трудности с соблюдением необходимых регулярных дозировок пероральных препаратов.
Другие гормоны: Эти гормоны участвуют в регуляции обмена кальция и / или фосфатов в организме и, таким образом, предотвращают потерю костной массы.
Кальцитонин (Миакальцин): Кальцитонин является гормоном (получаемым из лосося), замедляющим потерю костной массы и его применение может увеличить плотность костной ткани. Препарат может назначаться инъекционно (два – три раза в неделю) или в виде назального спирея.
Терипаратайд (Фортео). Терапаратайд содержит часть человеческого гормона паращитовидных желез. В первую очередь, он регулирует метаболизм кальция и фосфата в костях, что способствует формирование новой костной ткани и приводит к повышению плотности костной ткани. Этот препарат назначается в виде ежедневных инъекций. При приеме препаратов для лечения остеопороза необходимо динамическое наблюдение (маммография и УЗИ органов малого таза при приеме эстрогенов и анализы крови, мочи при приеме других препаратов).
Профилактика и прогноз
Укрепления костной ткани в детском и подростковом возрасте может быть лучшей защитой от развития остеопороза в старшем возрасте. До 98% массы скелета женщина получает до 30 лет. Рекомендации по профилактике остеопороза следующие:
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Остеопороз
Общая информация
Краткое описание
Общероссийская общественная организация Ассоциация ревматологов России
Федеральные клинические рекомендации по диагностике и лечению остеопороза
Определение остеопороза
Остеопороз (ОП
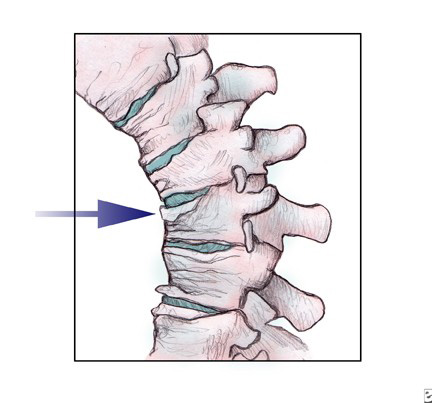
)– системное заболевание скелета, характеризующееся снижением массы костной ткани и нарушением ее качества (микроархитектоники), приводящее к хрупкости костей, которая проявляется переломами при незначительной травме. Наиболее часто остеопороз проявляется компрессионными переломами позвонков, переломами дистального отдела предплечья (перелом Коллеса), проксимального отдела бедренной кости и проксимального отдела плечевой кости.
M80.0 Постменопаузный остеопороз с патологическим переломом
M80.1 Остеопороз с патологическим переломом после удаления яичников
M80.2 Остеопороз с патологическим переломом, вызванный обездвиженностью
M80.3 Постхирургический остеопороз с патологическим переломом,вызванный нарушением всасывания в кишечнике
M80.4 Лекарственный остеопороз с патологическим переломом
При необходимости идентифицировать лекарственное средство используют дополнительный код внешних причин (класс XX).
M80.5 Идиопатический остеопороз с патологическим переломом
M80.8 Другой остеопороз с патологическим переломом
M80.9 Остеопороз с патологическим переломом неуточненный
M81 Остеопороз без патологического перелома
M81.0 Постменопаузный остеопороз
M81.1 Остеопороз после удаления яичников
M81.2 Остеопороз, вызванный обездвиженностью
Исключена: атрофия Зудека (M89.0)
M81.3 Постхирургический остеопороз, вызванный нарушением всасывания
M81.4 Лекарственный остеопороз
Для идентификации лекарственного средства используют дополнительный код внешних причин (класс XX).
M81.5 Идиопатический остеопороз
M81.6 Локализованный остеопороз [Лекена]
Исключена: атрофия Зудека (M89.0)
M81.8 Другие остеопорозы
Старческий остеопороз
M81.9 Остеопороз неуточненный
M82 Остеопороз при болезнях, классифицированных в других рубриках
M82.0 Остеопороз при множественном миеломатозе (C90.0+)
M82.1 Остеопороз при эндокринных нарушениях (E00-E34+)
M82.8 Остеопороз при других болезнях, классифицированных в других рубриках
85% случаев заболевания относятся к первичному остеопорозу, преимущественно постменопаузальному.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
В настоящее время используется классификация, принятая Президиумом Российской ассоциации по остеопорозу в 1997 г. (Остеопороз. Клинические рекомендации, 2009)
А. Первичный остеопороз:
1. Постменопаузальный остеопороз (I тип)
2. Сенильный остеопороз (II тип)
3. Ювенильный остеопороз
4. Идиопатический остеопороз
Б. Вторичный остеопороз:
I Заболевания эндокринной системы
1. Эндогенный гиперкортицизм (болезнь или синдром Иценко- Кушинга)
2. Тиреотоксикоз
3. Гипогонадизм
4. Гиперпаратиреоз
5. Сахарный диабет (инсулинозависимый)
6. Гипопитуитаризм, полигландулярная эндокринная недостаточность
II. Ревматические заболевания
1. Ревматоидный артрит
2. Системная красная волчанка
3. Анкилозирующий спондилоартрит
III Заболевания органов пищеварения
1. Состояние после резекции желудка
2. Мальабсорбция
3. Хронические заболевания печени
IV. Заболевания почек
1. Хроническая почечная недостаточность
2. Почечный канальцевый ацидоз
3. Синдром Фанкони
V. Заболевания крови
1. Миеломная болезнь
2. Талассемия
3. Системный мастоцитоз
4. Лейкозы и лимфомы
VI. Другие заболевания и состояния
1. Иммобилизация
2. Овариэктомия
3. Хронические обструктивные заболевания легких
4. Алкоголизм
5. Нервная анорексия
6. Нарушения питания
7. Трансплантация органов
VII Генетические нарушения
1. Несовершенный остеогенез
2. Синдром Марфана
3. Синдром Элерса-Данло (несовершенный десмогенез)
4. Гомоцистинурия и лизинурия
VIII Медикаменты
1. Кортикостероиды
2. Антиконвульсанты
3. Иммунодепрессанты
4. Агонисты гонадотропин-рилизинг гормона
5. Антациды, содержащие алюминий
6. Тиреоидные гормоны
Эпидемиология
В России среди лиц в возрасте 50 лет и старше ОП выявляется у 34% женщин и 27% мужчин. Это означает, что остеопорозом страдают около 14 млн. человек. Аналогичные показатели распространенности остеопороза у женщин отмечены среди белого населения Северной Америки и ряда стран Западной Европы. Социальная значимость остеопороза определяется его последствиями – переломами позвонков и костей периферического скелета, обусловливающими высокий уровень нетрудоспособности, включая инвалидность, и смертности и, соответственно, большие материальные затраты в области здравоохранения. При одномоментном эпидемиологическом исследовании среди городского населения России, оказалось, что 24% женщин и 13% мужчин в возрасте 50 лет и старше ранее уже имели, по крайней мере, один клинически выраженный перелом. Наиболее распространены переломы позвонков. Так, распространенность остеопоротических переломов позвонков в в популяции жителей России 50 лет и старше составляет около 10%, причем одинакова у мужчин и женщин. Исследование, проведенное в 2008-2009 гг. в четырех городах России, показало, что частота переломов проксимального отдела бедра составляла 239 случаев на 100 000 населения. При этом у мужчин в возрасте 50-64 года она была в 2 раза выше, чем у женщин, а в возрасте 75 лет и старше эта тенденция была диаметрально противоположной. Летальность в течение первого года после этого перелома составляет от 12 до 40%, причем данный показатель выше у мужчин. Особенно высока летальность в течение первых 6 месяцев после перелома, которая на 5-20% выше по сравнению с лицами того же возраста без переломов, а в некоторых городах России летальность в 8 раз выше общегородских показателей смертности у лиц того же возраста. У больных, выживших после перелома бедра, снижается качество жизни, каждый третий утрачивает способность к самообслуживанию и нуждается в длительном постоянном уходе.
Факторы и группы риска
При остеопорозе нет характерной, в том числе ранней, симптоматики, кроме уже развившихся переломов. В связи с этим знание и учет факторов риска приобретает особое значение для профилактики и диагностики заболевания. Необходимо целенаправленное выявление пациентов с факторами риска остеопороза и переломов для организации профилактики либо формирования групп риска с целью дальнейшего обследования для диагностики или исключения остеопороза.
Таблица 1. Основные факторы риска остеопороза и переломов костей
| Модифицируемые факторы риска | Немодифицируемые факторы риска |
| Системный прием ГК более трех месяцев (А) |
Табакокурение (А)
Недостаточное потребление кальция (А)
Дефицит витамина D (А)
Злоупотребление алкоголем (А)
Низкая физическая активность (В)
Длительная иммобилизация (В)
Женский пол (А)
Белая (европеоидная) раса (В)
Предшествующие переломы (А)
Низкая МПК (А)
Склонность к падениям (А)
Наследственность (семейный анамнез остеопороза) (А)
Гипогонадизм у мужчин и женщин* (А)
Снижение клиренса креатинина и/или клубочковой фильтрации (В)
ИМТ 2 и/или вес менее 57кг (А)
Большинство переломов проксимального отдела бедра и дистального отдела предплечья возникают вследствие падений. Падения являются независимым фактором риска переломов.
Таблица 2. Факторы риска падений
| Модифицируемые факторы риска | Немодифицируемые факторы риска |
| · Низкая физическая активность (В) · Прием препаратов, вызывающих головокружение или нарушение баланса тела (С) |
· нарушения зрения (В)
· снижение клиренса креатинина (В)
· нарушения сна (В)
Факторы риска переломов у мужчин
Основные факторы риска остеопороза и переломов костей у мужчин и женщин идентичны (см. выше) (А). Особую роль у мужчин играет первичный или вторичный гипогонадизм (А), лечение аналогами гонадотропин-релизинг-гормона, применяемыми для лечения опухоли предстательной железы (А), а также хроническая обструктивная болезнь легких из-за высокой распространенности у них курения (B).
Диагностика
ДИАГНОСТИКА ОСТЕОПОРОЗА
Диагноз устанавливается:
— клинически на основании типичного для остеопороза перелома, перенесенного в возрасте старше 50 лет при незначительной травме или спонтанного, при исключении других причин перелома (А);
— либо при проведении ДРА денситометрии позвоночника и/или бедра (А).
Решение о начале лечения остеопороза может быть принято также на основании подсчета FRAX при высокой 10-летней вероятности перелома (D).
Клинические проявления остеопоротических компрессионных переломов позвонков (В)
· хроническая или впервые возникшая боль в спине
· потеря роста на 2 см и более за 1-3 года или на 4см и более по сравнению с возрастом в 25 лет (отражает снижение высоты позвонков при компрессии)
· расстояние между затылком и стеной при измерении роста составляет более 5см (отражает грудной кифоз)
· расстояние между нижними ребрами и крылом подвздошной кости составляет ширину 2-х пальцев и менее (отражает укорочение позвоночного столба из-за компрессий позвонков)
Боль в спине является неспецифическим признаком, поэтому заподозрить остеопоротический компрессионный перелом позвонка можно, если есть сочетание ее хотя бы с одним из следующих признаков (В):
— дебют боли в возрасте старше 50 лет,
— указание на падение с высоты собственного роста или подъём тяжести,
— связь с травмой,
— предшествующие переломы,
— возраст старше 55 лет,
— длительный прием ГКС.
Оценка риска падений
Проводится у всех людей старше 65 лет. Риск падений определяется с помощью теста «Встань и иди»: встать со стула, пройти 3 метра и вернуться обратно (В). Время выполнения теста более 10 секунд свидетельствует о повышенном риске падений. Кроме того, косвенными свидетельствами повышения риска падений являются следующие (D):
— невозможность пройти без остановки 100метров
— невозможность подняться со стула без опоры на руки
— частые падения в анамнезе
Инструментальная диагностика остеопороза
Таблица 3. Критерии ВОЗ по интерпретации результатов ДРА денситометрии у женщин в пери- и постменопаузе и у мужчин старше 50 лет (А)
Показания для проведения оценки минеральной плотности костей при первичном обследовании (А)
— Женщины в возрасте 65 лет и старше
— Женщины в постменопаузе в возрасте до 65 лет с факторами риска переломов
— Мужчинам в возрасте 70 лет и старше
— Мужчинам моложе 70 лет c факторами риска переломов
— Лица, перенесшие остеопоротические переломы (переломы при низком уровне травмы)
— Лица с заболеваниями или состояниями, ассоциирующимися с низкой костной массой или костными потерями.
— Лица, принимающие медикаментозные препараты, ассоциирующиеся со снижением костной массы или костными потерями.
Рентгенологическое обследование
Стандартное рентгенологическое исследование следует проводить для диагностики переломов костей периферического скелета и позвонков (D). Показаниями для направления на рентгенографию позвоночника являются клинические проявления остеопоротических переломов позвонков (см. выше). Рентгенография костей не может использоваться для диагностики первичного остеопороза за исключением случаев, когда выявляются типичные для ОП деформации тел позвонков (D). При наличии ОП деформаций позвонков подтверждение диагноза ОП с помощью ДРА денситометрии не обязательно, поскольку пациент с переломами позвонков должен рассматриваться как кандидат на лечение независимо от показателей МПК (D).
Лабораторное обследование больного с остеопорозом или с подозрением на остеопороз
Цель лабораторного обследования – проведение дифференциальной диагностики с другими заболеваниями скелета и выявление противопоказаний для назначения медикаментозного лечения (D).
Лабораторные показатели, исследуемые при остеопорозе
| — общий клинический анализ крови — кальций и фосфор сыворотки крови — клиренс креатинина — щелочная фосфатаза — общий белок и фракции электрофорезом у больных с переломом позвонка |
Изменения этих показателей не характерны для ОП. При отклонениях от нормы необходимо проводить дифференциальную диагностику с другими заболеваниями.
При наличии возможности желательно исследовать уровень 25(OH) D3 в сыворотке крови для исключения дефицита витамина D.
Формулировка диагноза
При формулировке диагноза остеопороза следует учитывать следующие его характеристики.
I. Форма:
— Остеопороз первичный (постменопаузальный, сенильный, идиопатический).
— Остеопороз вторичный (с указанием возможной причины).
II. Наличие или отсутствие переломов костей (их локализация). При указании в анамнезе на переломы костей при минимальной травме диагностируется тяжелая форма заболевания.
Пример: Постменопаузальный остеопороз, тяжелая форма с компрессионным переломом Th10 позвонка, переломом лучевой кости, прогрессирующее течение. МКБ 10: М80.0
Особенности диагностики остеопороза у мужчин
Примерно в 30-60% случаев остеопороз у мужчин имеет вторичную природу. Поэтому у мужчин диагноз первичного (идиопатического) остеопороза выставляется только при исключении других причин заболевания.
Клинические проявления у мужчин
Клинические проявления остеопороза у мужчин и женщин схожи.
Подходы к рентгенологическому исследованию при остеопорозе у мужчин такие же, как у женщин. Деформации позвонков, выявленные по рентгенографии позвоночника, у мужчин могут быть результатом как ОП, так и травмы или тяжелых физических нагрузок.
У мужчин с подозрением на ОП проводятся те же анализы, что и у женщин. Дополнительно исследуется уровень тестостерона в крови для исключения гипогонадизма (С).
Диагностика глюкокортикоидного остеопороза
Глюкокортикоиды (ГК) эффективны в лечении различных воспалительных заболеваний и широко используются во многих областях медицины. Пациенты любого возраста и пола, длительно (более 3 мес.) принимающие системные ГК, относятся к группе высокого риска остеопороза и переломов (А). Риск переломов резко увеличивается после начала терапии системными глюкокортикоидами и также резко снижается после её прекращения, однако остаётся выше популяционного (А). Не существует безопасной дозы системных ГК, с увеличением суточной дозы риск перелома увеличивается (А). Наиболее высок риск переломов тел позвонков, которые развиваются, как правило, бессимптомно (А).
Для предупреждения ГКОП необходимо использование минимальных эффективных терапевтических доз ГК (А). По безопасности глюкокортикоиды, применяемые местно (в ингаляциях, внутрисуставно, на кожу), значительно превышают системные глюкокортикоиды (В). Для оценки вероятности перелома у пациента, принимающего системные ГК, помимо денситометрии рекомендуется использовать способ FRAX (D).
Клиническая оценка пациента, принимающего ГК
При сборе анамнеза у пациента, принимающего пероральные ГК, дополнительно к стандартному опросу следует обратить особое внимание на возраст пациента, суточную дозу ГК и длительность их приема, наличие низкоэнергетических переломов в анамнезе, основные факторы риска переломов и падений (D).
Оценка риска падений
У больных, принимающих длительно пероральные ГК, развивается ГК-миопатия, которая может приводить к падениям и развитию переломов. Проводятся те же тесты, что и при ПМОП.
Дополнительные методы исследования у больных, принимающих глюкокортикоиды
Денситометрия
ДРА денситометрия поясничного отдела позвоночника и проксимального отдела бедра является основным методом измерения МПК у больных, принимающих ГК (А). При возможности ДРА денситометрия поясничного отдела позвоночника и проксимального отдела бедра должна проводиться всем больным, которым планируется или уже проводится длительная терапия ГК (D).
Интерпретация результатов ДРА денситометрии у лиц, получающих ГК
Для диагностики снижения МПК в зависимости от возраста пациента используются Т- или Z- критерии. При этом ГКОП диагностируется при лучших показателях МПК, чем ПМОП или ОП у мужчин, а именно:
· Т-критерий ≤–1,5 СО у мужчин 50 лет и старше и у женщин в постменопаузе;
· Z-критерий ≤–2,0 СО (у детей, женщин в пременопаузе и мужчин моложе 50 лет).
Рентгенографическое обследование
Показания для направления на рентгенографию позвоночника – подозрение на компрессионные переломы позвонков.
Лабораторное обследование
Рутинная лабораторная оценка у пациента, принимающего пероральные ГК, не отличается от таковой при других формах ОП.
Основания для диагностики остеопороза и назначения лечения у пациентов, принимающих системные глюкокортикоиды (любой из нижеперечисленных) (А)
Порог вмешательства на основании определения 10-летнего абсолютного риска основных остеопоротических переломов
Дифференциальный диагноз
Проводят с заболеваниями с похожими клиническими проявлениями:
— Остеомаляция
— Миеломная болезнь
— Метастазы в кости
— Болезнь Педжета
— Почечная остеодистрофия
— Гипофосфатазия
— Синдром Фанкони
Лечение
ПОКАЗАНИЯ ДЛЯ НАЗНАЧЕНИЯ АНТИОСТЕОПОРОТИЧЕСКОГО ЛЕЧЕНИЯ
Показания для назначения антиостеопоротического лечения у женщин в постменопаузе и мужчин 50 лет и старше
· диагностика ОП по критериям ВОЗ при ДРА денситометрии (А)
· наличие перелома при минимальной травме или спонтанного (за исключением переломов костей пальцев или черепа, нехарактерных для ОП) при исключении других возможных причин перелома (А)
· на основании подсчета 10-летнего абсолютного риска (вероятности) основных ОП переломов с помощью FRAX® (D)
Алгоритм ведения пациентов этой возрастной группы представлен ниже.
При отсутствии вышеперечисленных критериев назначения терапии необходимо оценить риск основных переломов с помощью FRAX®. Если 10-летний риск основных остеопоротических переломов превышает порог вмешательства, пациенту показано антиостеопоротическое лечение.
Алгоритм ведения женщин в постменопаузе и мужчин 50 лет и старше, которым проводится или планируется терапия пероральными глюкокортикоидами в течение 3мес и более
Алгоритм ведения женщин детородного возраста и мужчин
· Является обязательной частью лечения ОП (D)
· ходьба и физические упражнения (упражнения с нагрузкой весом тела, силовые упражнения и тренировка равновесия) (В)
· прыжки и бег противопоказаны (D)
· коррекция питания (продукты, богатые кальцием) (D)
· отказ от курения и злоупотребления алкоголем (D)
· образовательные программы («Школа здоровья для пациентов с остеопорозом») (В)
· Ношение жестких и полужестких корсетов для снижения выраженности болевого синдрома после перелома позвонка (А). Длительное ношение корсета может привести к слабости мышц спины и, как следствие, к плохим отдаленным результатам (D)
· Постоянное ношение протекторов бедра пациентами, имеющими высокий риск развития перелома проксимального отдела бедра и имеющими факторы риска падений (В)
· У пациентов с ОП переломом позвонка и хронической болью в спине возможно применение кифопластики и вертеброплатики для уменьшения болевого синдрома, коррекции осанки и уменьшения риска последующих переломов (C)
· Мануальная терапия при остеопорозе позвоночника противопоказана в связи с высоким риском переломов позвонков (D)
· при высоком риске падений – мероприятия, направленные на снижение риска падений (D):
— лечение сопутствующих заболеваний
— коррекция зрения
— коррекция принимаемых медикаментов
— оценка и изменение домашней обстановки (сделать её более безопасной)
— обучение правильному стереотипу движений
— пользование тростью
— устойчивая обувь на низком каблуке
— физические упражнения на координацию и тренировку равновесия.
Лекарственная терапия пациентов с ОП
Ведение женщин с ОП
Главная цель лечения ОП – снизить риск низкоэнергетических переломов (при минимальной травме или спонтанных), поэтому в терапии ОП могут использоваться только препараты, клиническая эффективность которых в отношении снижения риска переломов доказана в длительных многоцентровых клинических испытаниях. Дженерические (воспроизведенные) препараты должны продемонстрировать биоэквивалентность оригинальному препарату.
При лечении ОП используются азотсодержащие бисфосфонаты (алендронат, ризедронат, ибандронат, золедроновая кислота), деносумаб, терипаратид и стронция ранелат (А). Выбор препарата зависит от конкретной клинической ситуации (тяжесть остеопороза, наличие противопоказаний к конкретному препарату), а при назначении бисфосфонатов – также и от предпочтительного пути введения (перорально или внутривенно).
Азотсодержащие бисфосфонаты
· У женщин в постменопаузе азотсодержащие бисфосфонаты повышают МПК в поясничном отделе позвоночника и проксимальном отделе бедра, а также снижают риск переломов позвонков (А)
· У женщин в постменопаузе алендронат, золедроновая кислота и ризедронат снижают риск переломов бедра, а алендронат – и переломов предплечья (А)
· Золедроновая кислота, назначенная после перелома проксимального отдела бедра, снижает частоту всех новых клинических переломов и риск летальных исходов независимо от их причины (А)
· Азотсодержащие бисфосфонаты назначаются в течение 3-5 лет, однако женщины с высоким риском переломов позвонков могут продолжить лечение свыше 5 лет с учетом противопоказаний (В)
Деносумаб
· Деносумаб увеличивает МПК позвонков, проксимальных отделов бедренной кости и дистального отдела предплечья, уменьшает риск переломов тел позвонков, бедра и других периферических переломов у женщин с ПМОП. Продолжительность лечения до 6 лет (А)
Терипаратид
· Терипаратид увеличивает МПК позвоночника и проксимальных отделов бедренной кости, уменьшает риск переломов тел позвонков и периферических костей у женщин с постменопаузальным остеопорозом (А).
· Показан для лечения тяжелых форм ОП. Продолжительность лечения 18 месяцев (А)
· Применение терипаратида в рамках зарегистрированных показаний рекомендовано у следующих групп пациентов (D):
— В качестве терапии первой линии у пациентов с тяжелым остеопорозом (один и более переломов тел позвонков или перелом проксимального отдела бедра, многочисленные повторные переломы костей скелета) (А)
— У пациентов с неэффективностью предшествующей антиостеопоротической терапии (новые переломы, возникшие на фоне лечения и/или продолжающееся снижение МПК) (D)
— У пациентов с непереносимостью других препаратов для лечения остеопороза или при наличии противопоказаний для их назначения (D).
· Использование бисфосфонатов (алендроната) после лечения терипаратидом (последовательная схема терапии) приводит к достоверному дальнейшему увеличению минеральной плотности костной ткани у женщин в постменопаузе (В).
Стронция ранелат
· Стронция ранелат увеличивает МПК позвонков и проксимальных отделов бедренной кости и уменьшает риск переломов тел позвонков и периферических переломов у женщин с постменопаузальным остеопорозом (А)
· Показан для лечения тяжелого ОП. Продолжительность лечения от 3 до 8 лет (А)
· Применение стронция ранелата в рамках зарегистрированных показаний рекомендовано у следующих групп пациентов (D):
— лечение тяжелых форм остеопороза у пациентов, у которых имеются противопоказания или непереносимость других препаратов, зарегистрированных для лечения ОП (D)
— У пациентов с отсутствием ишемической болезни сердца, неконтролируемой артериальной гипертензии, заболеваний периферических артерий и цереброваскулярных заболеваний.
Таблица 5. Дозировки и способы введения препаратов для лечения остеопороза
Лечение остеопороза у мужчин
Основные принципы лечения и ведения больных с ОП у мужчин не отличается от таковых у женщин с ОП.
Лечение пациентов с ГКОП
Общие рекомендации по ведению больных, принимающих пероральные ГК
· Использование минимальных эффективных доз ГК (D)
· Рассмотреть возможность других способов введения ГК (D)
У больных женщин в постменопаузе и мужчин 50 лет и старше, принимающих пероральные ГК, лечение антиостеопоротическими препаратами проводится как с целью профилактики развития, и так и с целью лечения уже имеющегося ОП и должно начинаться одновременно с назначением ГК на длительный срок (3 мес и более) (A)
· Препаратами первого выбора являются алендронат (А), ризедронат (А), золедроновая кислота (А)
· Препаратом второго выбора является альфакальцидол и кальцитриол (В)
· При отмене глюкокортикоидной терапии возможно прекращение лечения противоостеопоротическими препаратами (D).
· Если длительная терапия ГК продолжается, лечение остеопороза тоже должно быть продолжено (D).
Лечение глюкокортикоидного остеопороза у молодых мужчин (
Госпитализация
— ОП переломы, требующие оперативного лечения (D)
Профилактика
— с целью профилактики ОП рекомендуются адекватный прием кальция с пищей, и достаточное поступление витамина D (А)
— людям с риском ОП или доказанным дефицитом витамина D должны назначаться добавки витамина D 800 МЕ в сутки. При недостаточном потреблении кальция с пищей необходимы также добавки кальция. Продолжительность приема кальция и витамина D зависит от того, сохраняется ли риск либо дефицит (D)
активный образ жизни, физические упражнения и отказ от вредных привычек (D)
— женщинам моложе 60 лет в постменопаузе с целью профилактики ОП дополнительно к вышеперечисленному может назначаться заместительная гормональная терапия женскими половыми гормонами (ЗГТ) независимо от наличия климактерических симптомов при условии низкого риска сердечно-сосудистых осложнений.
— Вопрос о назначении и длительности ЗГТ решается гинекологом индивидуально для каждой пациентки с учётом противопоказаний и возможного риска осложнений (D)
— с целью профилактики ПМОП у пациенток с остеопенией может применяться золедроновая кислота (В)
Информация
Источники и литература
Информация
Авторы
— заведующая кафедрой семейной медицины ФПК и ПП ГБОУ ВПО «Уральская государственная медицинская академия» Минздрава России доктор медицинских наук, профессор О.М.Лесняк;
— заведующая лабораторией остеопороза ФГБУ «Научно-исследовательский институт ревматологии им. акад. В.А.Насоновой» РАМН доктор медицинских наук Н.В.Торопцова.
МЕТОДОЛОГИЯ
Клинические рекомендации разработаны на основе Клинических рекомендаций Российской ассоциации по остеопорозу (2009, 2012) и клинических рекомендаций по глюкокортикоидному остеопорозу Российской ассоциации по остеопорозу, Российского респираторного общества и Ассоциации ревматологов России (2013).
Данное издание рекомендаций основано на информационном поиске, проведенном за период времени, прошедший после завершения поиска в рамках предыдущих редакций (с апреля 2012 по февраль 2014г.). Для обеспечения полноты сбора информации поиск был проведен в Кокрановской электронной библиотеке (Cochrane Trial Registry) и в системе PubMed/MedLine. В поиск были включены только разрешенные на территории Российской Федерации препараты. Поиск был ограничен систематическими обзорами и мета-анализами. В случае обнаружения подобных публикаций проводилась критическая оценка качества и применимости данных систематического обзора (мета-анализа) к российским условиям. В случае применимости данных систематического обзора (мета-анализа) проводился дополнительный поиск отдельных качественных публикаций по данной теме, опубликованных позже даты окончания поиска в систематическом обзоре (мета-анализе). В случае неприменимости данных систематического обзора (мета-анализа) поиск отдельных публикаций проводился за весь период после даты окончания поиска в уже существующих рекомендациях.
Каждое доказательство, полученное в ходе адаптации существующих рекомендаций, или же в ходе самостоятельного дополнительного поиска, а также в ходе обсуждения существующей информации с экспертами в соответствующей области, ранжировалось по уровню доказательности в соответствии с нижеприведенной схемой.
Уровни доказательности, принятые при разработке данных рекомендаций
| A | · высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью систематической ошибки, результаты которого могут быть распространены на соответствующую российскую популяцию. |
| B | · высококачественный (++) обзор или систематический обзор когортных исследований или исследований случай-контроль или · высококачественное (++) когортное исследование или исследование случай контроль с очень низким уровнем систематической ошибки или · РКИ с невысоким (+) риском систематической ошибки, результаты которого могут быть распространены на соответствующую российскую популяцию. |
| C | · когортное исследование или исследование случай контроль или контролируемое исследование без рандомизации с невысоким уровнем систематической ошибки (+), результаты которого могут быть распространены на соответствующую российскую популяцию или · РКИ с очень низким или невысоким (+) риском систематической ошибки, результаты которого не могут быть непосредственно распространены на соответствующую российскую популяцию. |
| D | · описание серии случаев или · неконтролируемое исследование или · мнение экспертов |
В каждом разделе сформулированы ключевые положения, основанные на доступных в настоящее время доказательствах, и на их основании даны конкретные клинические рекомендации.
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами.
Приложение 1.
Перечень диагностических мероприятий в первичном звене здравоохранения
| 1.Клинические методы обследования | ||
| 1.1 | Изучение жалоб и анамнеза | Цели: 1) выявление факторов риска остеопороза 2) выявление факторов риска падений 3) выявление клинических признаков переломов костей, в том числе, переломов позвонков |
| 1.2 | Стандартное клиническое обследование | Цели: 1) Выявление клинических признаков переломов костей, в том числе, переломов позвонков, 2) выявление возможных причин вторичного остеопороза, 3) оценка риска падений |
| 1.3 | Консультации специалистов | В сложных случаях пациент может направляться на консультацию к специалисту, занимающемуся остеопорозом. Это может быть городской или областной (республиканский) центр (специализированный прием) по остеопорозу, а также ревматолог или эндокринолог. |
| 2. Лабораторные методы исследования | ||
| 2.1 | Общий клинический анализ крови | При постановке диагноза |
| 2.2 | Кальций и фосфор сыворотки крови, общая щелочная фосфатаза | При постановке диагноза и перед началом патогенетической терапии, контроль 1 раз в год |
| 2.3 | Клиренс креатинина | Перед началом патогенетической терапии, а также у всех лиц старше 65 лет для оценки риска падения |
| 3. Инструментальные методы исследования | ||
| 3.1 | Рентгенография грудного или поясничного отдела позвоночника | У пациентов с болью в спине, снижением роста на 2 см и более за 1-3 года наблюдения и на 4 см в сравнении с ростом в 25 лет для выявления остеопоротических переломов позвонков |
| 3.2 | Денситометрия | 1. у всех женщин старше 65 лет, у всех мужчин старше 70 лет 2. у женщин в постменопаузе моложе 65 лет и у мужчин моложе 70 лет при наличии у них факторов риска остеопороза 3) в динамике для оценки эффективности патогенетического лечения остеопороза |
Приложение 2
Перечень лечебных мероприятий