синдром роххад что это
ROHHAD-синдром. Клиническое наблюдение
Е. В. Тозлиян, педиатр-эндокринолог, генетик, канд. мед. наук, ОСП «НИКИ педиатрии
им. акад. Ю. Е. Вельтищева» РНИМУ ФГБОУ ВО им. Н. И. Пирогова Минздрава России, Москва
Ключевые слова: дети, ожирение, гиповентиляция, гипоталамическая, автономная (вегетативная) дисфункция, РОХХАД-синдром,редкие заболевания
Keywords: children, obesity, hypoventilation, hypothalamic, autonomic dysregulation, ROHHAD-syndrome, rare diseases
Ожирение может быть самостоятельным заболеванием или возникать на фоне различных патологий, и тогда речь идет о вторичном (симптоматическом) ожирении. Симптоматическое ожирение обусловлено различными причинами, как-то: генетические нарушения, опухоли головного мозга, нарушения в ЦНС, эндокринной системе, некоторые соматические заболевания, приемом лекарственных препаратов.
В связи с тем, что симптоматическое ожирение сопутствует множеству заболеваний и нередко является одним из первых их проявлений, исключительной важной проблемой для врача выступает дифференциальная диагностика заболеваний, сопровождающихся избытком массы тела.
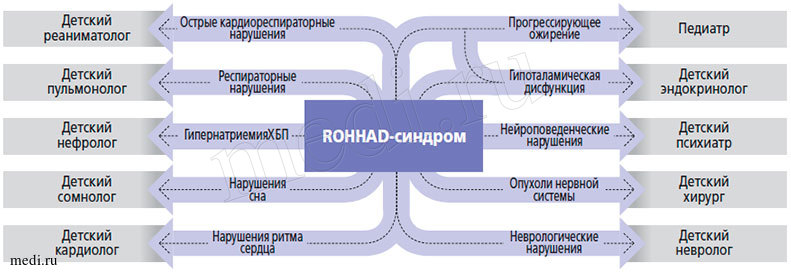
Одним из редких генетических заболеваний у детей, сопровождающихся быстро прогрессирующим ожирением, является ROHHAD-синдром. Ввиду недостаточной его изученности возникают сложности в диагностике этого редкого заболевания. В связи с этим цель настоящей статьи:
Рисунок 2. Историческая справка
История изучения синдрома ROHHAD
Рисунок 3. Центральный синдром гиповентиляции (CHS; OMIM 209880) (группа заболеваний, характеризующихся нарушением автономного контроля дыхания)
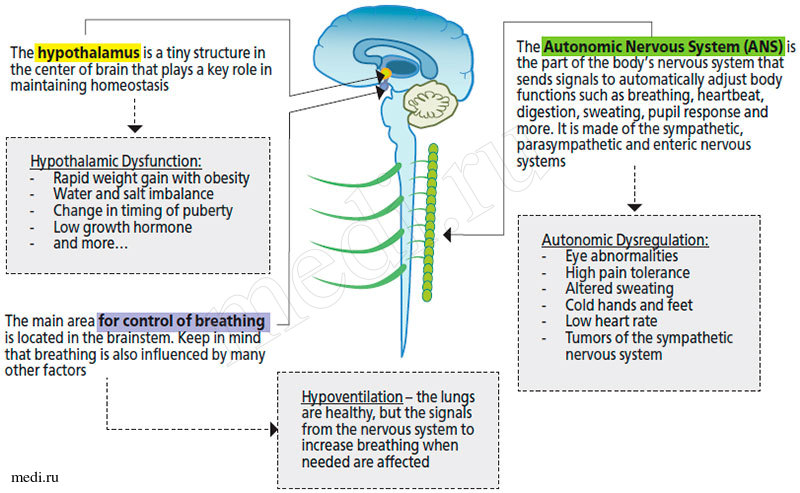
Рисунок 4. Патогенетические механизмы при синдроме ROHHAD
Патогенетические механизмы при синдроме ROHHAD
Рисунок 5. Различия между нормальным и мутированным геном PHOX2B при CHS
Молекулярно-генетические основы изучения синдрома ROHHAD
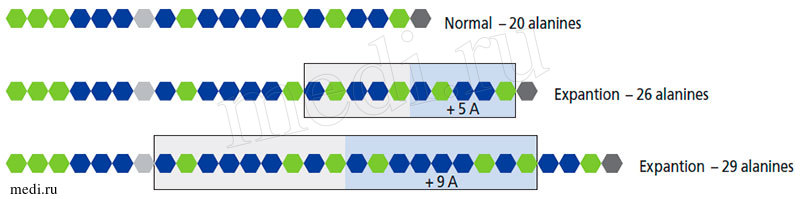
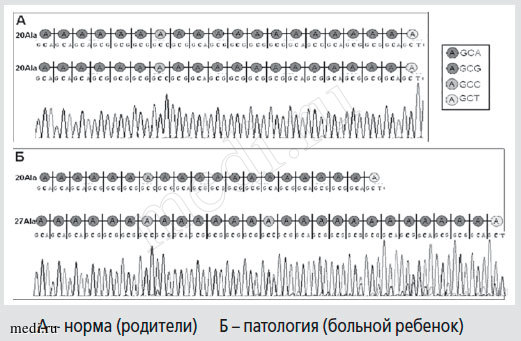
Рисунок 6. Сиквенс GCN-повторов, кодирующих полиаланиновый тракт, в экзоне 3 гена PHOX2B
График 1. Частота встречаемости клинических проявлений при синдроме ROHHAD (по данным наиболее крупных исследований IZE-Ludow D., 2007, n = 15, и Bougneres P., 2008, n = 6)
Клиническая характеристика синдрома ROHHAD
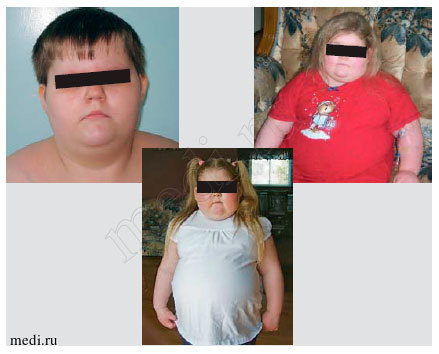
Отличительной характеристикой синдрома РОХХАД является нормальное развитие детей до 2-4 лет. Манифестация первых симптомов дебютирует с быстропрогрессирующего ожирения. С этого же возраста отмечается снижение темпов роста. В течение короткого периода времени большинство детей с РОХХАД-синдромом имеют морбидное ожирение, отмечаются первые респираторные нарушения в виде апноэ. Фенотип детей имеет особенности: лунообразное лицо с большими щеками, короткая толстая шея (фото 1). У большинства описанных больных выявлен дефицит гормона роста, вторичный гипотиреоз, гипогонадотропный гипогонадизм при отсутствии данных за объемное образование головного мозга. Характерным лабораторным признаком является постоянная умеренная гиперпролактинемия.
Фото 1. Фенотипы детей с ROHHAD-syndrome
Симптомы вегетативной дисрегуляции встречаются практически у всех больных в виде гипо- и гипертермии, зрачковой дисфункции, страбизма, нарушения моторики ЖКТ (запоры или хроническая диарея).
Характерны водно-электролитные нарушения у пациентов с синдромом РОХХАД в виде гипер- и гипонатриемии с недостаточным объемом суточной мочи и нормальным уровнем осмоляльности крови и мочи, что обусловлено нарушением гипоталамической регуляции водного обмена.
Кардиореспираторные кризы (кратковременные эпизоды остановки дыхания и сердечной деятельности) встречаются более чем у половины пациентов с этим синдромом. Имеет место альвеолярная гиповентиляция различной степени тяжести. Некоторым пациентам требуется искусственная вентиляция легких. Но, несмотря на своевременность реанимационных мероприятий, кардиореспираторные кризы в некоторых случаях могут привести к летальному исходу.
У больных с синдромом ROHHAD встречаются расстройства аутистического спектра, поведенческие нарушения, умственная отсталость различной степени выраженности, судорожные пароксизмы.
Частота встречаемости клинических проявлений при синдроме ROHHAD представлена данными наиболее крупных исследований (Ize-Ludow D., 2007, Bougneres P., 2008) (график 1) [4; 7].
Дифференциальная диагностика должна проводиться с наследственными синдромами, сопровождающимися ожирением (Прадера-Вилли, Лоуренса-Муна, Барде-Бидля, Коэна и др.), а также с симптоматическим ожирением при опухолях головного мозга, надпочечников.
Методы диагностики синдрома гиповентиляции при синдроме ROHHAD
Лечение. Лечение при синдроме ROHHAD симптоматическое. При диагностировании гиповентиляции пациенты не могут самостоятельно дышать во время сна, а иногда и в состоянии бодрствования, поэтому больные нуждаются в искусственном аппаратном дыхании. Существует несколько возможностей искусственной вентиляции легких (ИВЛ). В зависимости от возраста пациента, тяжести заболевания и опыта обслуживающего медицинского центра для каждого пациента и его близких должен быть подобран оптимальный вид искусственной вентиляции легких. Пациенты с синдромом ROHHAD должны регулярно обследоваться на наличие подобных опухолей для проведения лечения на ранней стадии образования опухоли. Пациенты с эндокринными нарушениями (вторичный гипотиреоз, гипогонадизм, дефицит гормона роста, гиперпролактинемия) получают гормональную терапию.
Перспективы. Дальнейшее изучение молекулярно-генетических основ и патогенетических механизмов этого редкого заболевания помогут в разработке эффективных методов лечения с целью улучшения качества жизни пациентов с ROHHAD-синдромом. Молекулярно-генетические исследования помогут в определении прогноза у больного ребенка и медико-генетическом консультировании семьи.
Рисунок 7. Мультидисциплинарный подход
Учитывая полиорганность поражения при синдроме ROHHAD, отсутствие на данный момент эффективных методов лечения этих больных, все действия направлены на успешную реабилитацию этих пациентов. Эффективность реабилитации зависит от правильной координации действий врачей различных специальностей. Мультидисциплинарный подход является «золотым стандартом» и современной моделью помощи пациентам с синдромом ROHHAD (рис. 7).
Клиническое наблюдение
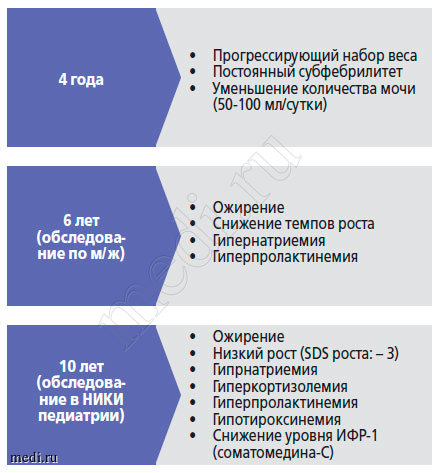
Девочка Р., 10 лет поступила в НИКИ педиатрии с диагнозом: Ожирение. Гипоплазия почек. ВСД.
Жалобы при поступлении на избыточные прибавки в весе (с 4 лет), обильное потоотделение, быструю утомляемость, постоянный субфебрилитет, холодные конечности.
Анамнез семейный: родители русские, не состоящие в кровном родстве и не имеющие профессиональных вредностей. По линии отца у родственников мочекаменная болезнь, желчекаменная болезнь.
Анамнез заболевания: до 4 лет росла и развивалась согласно возрасту. В 4 года, после перенесенной пневмонии, у ребенка длительно сохранялся субфебирилитет, уменьшилось количество мочи до 50-100 мл/ сут и начался прогрессивный набор веса. Впервые обследована по м/ж в возрасте 7 лет, выявлена гипернатриемия, гиперпролактинемия и гипоплазия почек. Получала лечение: курантил, эссенциале. C 7 лет отмечается снижение темпов роста. В возрасте 10 лет выявлен калькулезный холецистит (у отца и родственников со стороны отца МКБ и ЖКБ), проведено оперативное лечение (холецистэктомия). В возрасте 10 лет ребенок направлен в Москву, в НИКИ педиатрии с целью уточнения диагноза (рис. 8).
Рисунок 8. Возрастная динамика симптомов у ребенка Р.
Данные объективного исследования:
Рисунок 9. Диагностические тесты
Рисунок 10. Диагностические тесты
Рисунок 11. Диагностические тесты
Рисунок 12. Диагностические тесты
Данные лабораторных и функциональных исследований (рис. 9-12):
Гликемический профиль норма.
Гормональный профиль: гиперпролактинемия 47 нг/ мл при норме до 9,6, свТ4 = 0,88, повышение ТТГ = 7,25 Ед/л (норма 0,4-4,0), повышение АРП до 50 нг/мл/ч при нормальных показателях АД, снижение инсулино-подобного фактора роста-1 (ИФР1) 30 нг/мл (53-332). Кортизол крови утром 690,5 нмоль/л (норма 77-630).
Анализ мочи по Зимницкому:
Удельная плотность 1000-1015;
Заключение: ритм синусовый с ЧСС 75-60 в мин.
Синдром укороченного Р-Q.
Горизонтальное положение электрической оси сердца.
Изменения миокарда в области верхушки, боковой и нижней стенок левого желудочка могут быть вследствие снижения коронарного кровоснабжения.
Изменение предсердного компонента.
Метаболические изменения миокарда.
УЗИ надпочечников:
Надпочечники: не увеличены, объемных образований не выявлено.
Рентгенологическое исследование:
Протокол исследования: На рентгенограмме кистей «костный возраст» = 7 лет (ПВ 10 лет).
По результатам пробы с дексаметазоном исключен гиперкортизолизм.
МРТ головного мозга: патологии не выявлено.
УЗИ внутренних органов: реактивные изменения сосудов, протоков печени. Невыраженные диффузные изменения паренхимы печени. Диффузные изменения поджелудочной железы. Недостаточно четкая дифференцировка паренхимы почек.
Консультация специалиста по расстройствам сна (сомнолог).
Проведена ночная пульсоксиметрия, данных за гиповентиляцию в ночное время не получено.
Рисунок 13. Диагноз, лечение, эффективность терапии у ребенка Р.
Учитывая фенотип ребенка, данные анамнеза, результаты дополнительных исследований ребенку поставлен диагноз (рис. 13):
СТГ-дефицит, вторичный гипотиреоз, гиперпролактинемия, ожирение, гипернатриемия, нарушение терморегуляции. Совокупность данных компонентов соответствует синдрому ROHHAD.
На фоне терапии гормоном роста отмечается хороший ростовой эффект, осложнений терапии не выявлено, целесообразно продолжить терапию.
По вторичному гипотиреозу девочка компенсирована на фоне приема 25 мкг левотироксина.
По данным ночной пульсоксиметрии данных за гиповентиляцию не получено.
Данных за объемные образования надпочечников в настоящий момент также не получено.
В анализах крови отмечалась гипернатриемия до 156 ммоль/л. Назначением принудительного выпаивания и гипотиозида удалось скорректировать уровень натриемии до 146 ммоль/л. На фоне приема гипотиазида отмечается уменьшение потливости. В целом на фоне терапии отмечаются улучшение самочувствия, удовлетворительная динамика темпов роста, уменьшение вегетативных проявлений, снижение темпов набора веса.
Таким образом, приведенный клинический случай демонстрирует совокупность симптомов и диагностических признаков синдрома ROHHAD. Различная во времени манифестация симптомов при синдроме ROHHAD может приводить к диагностическим ошибкам. Своевременная диагностика особенно важна, так как позволяет найти оптимальный подход к лечению, профилактике возможных осложнений (вплоть до летальных исходов). Дальнейшие изучения патогенетических и молекулярно-генетических механизмов этого редкого заболевания помогут разработать новые эффективные методы терапии, которые будут способствовать повышению качества жизни больных с синдромом ROHHAD. Это диктует необходимость врачам различных специальностей четко ориентироваться в потоке наследственной обусловленной редкой патологии.
Синдром роххад что это
В мире таких около ста человек.
Девочке с редчайшим заболеванием требуется дорогостоящая операция
Ева Кирюшкина, 4 года.
Спасёт сложная операция по установке дорогостоящего стимулятора.
Ева второй ребёнок в семье. Разница в возрасте со старшей сестрой Яной 10 лет. Родители тщательно планировали беременность и готовились к рождению дочки. Первые два года жизни Евы болезнь никак себя не проявляла. Она была активным и подвижным ребёнком.
Но потом девочка стала аномально быстро набирать вес. Эндокринолог в местной поликлинике не нашёл никаких отклонений – все анализы были в норме. Позднее к проблемам с весом прибавились приступы ночного кашля. Он был настолько сильным, что Ева не могла спать. Ей прописали курс антибиотиков. Это помогло, но только на время.
Причиной кашля посчитали обычное воспаление. Поставить правильный диагноз было крайне сложно, ведь для многих врачей, наблюдавших Еву, этот случай ROHHAD-синдрома стал первым и, скорее всего, будет последним в их карьере.
Еве становилось всё хуже. Она сильно заболела. Поднялась высокая температура до 40,3°C. Лекарства не помогали. Девочку перевели в реанимацию. Высокая температура держалась месяц. Чтобы понять, в чём причина болезни, Еве сделали огромное количество исследований. Когда диагноз наконец-то удалось поставить, родители были в шоке. Врачи тоже.
Помимо проблем с весом, самая большая опасность – нарушение дыхания. У больных ROHHAD, как и у больных с синдромом врожденной центральной гиповентиляцией поражается участок мозга, отвечающий за автономное дыхание: человек перестает дышать, уровень CO2 в крови повышается, но он не чувствует этого. Особенно это опасно во сне. Именно по этой причине Ева чуть не погибла – утром температура тела критически выросла, и девочка впала в кому. Врачам с большим трудом удалось её спасти.
Сейчас Ева вынуждена использовать кислородный концентратор для поддержания дыхания и постоянно рискует задохнуться. Она спит в специальной маске, которая обеспечивает вентиляцию легких. Но проблему с дыханием можно решить. Московские врачи готовы провести сложнейшую операцию по установке диафрагмального стимулятора, который поможет Еве дышать самостоятельно.
ROHHAD-синдром – это редчайшее и плохо изученное заболевание. Аббревиатура, расшифровывающаяся как «быстро прогрессирующее ожирение (Rapid-onset Obesity) с гипоталамической дисрегуляцией (Hypothalamic), гиповентиляцией (Hypoventilation) и автономной (вегетативной) дисфункцией (Autonomic Disregulation)». На данный момент в мире насчитывается не более ста человек с этим заболеванием. Синдром ROHHAD является неизлечимым и потенциально смертельным.
ПОДЕЛИТЬСЯ
ПРИСОЕДИНИТЬСЯ
Самые яркие фото и видео дня — в наших группах в социальных сетях. Присоединяйтесь прямо сейчас:
Увидели опечатку? Выделите фрагмент и нажмите Ctrl+Enter
| ROHHAD | |
|---|---|
| Другие имена | РОХАДНЕТ |
 | |
| Фотография ребенка, которому поставили диагноз РОХХАД. | |
| Симптомы | быстрое начало ожирения, гипоталамическая дисфункция, гиповентиляция, вегетативная дисфункция, нейроэндокринные опухоли, поведенческие проблемы |
| Обычное начало | 1,5-11 лет |
| Причины | неизвестный |
| Прогноз | Ограничение жизни |
| Частота | 158 случаев зарегистрированы во всем мире |
Первым признаком РОХХАД является быстрое увеличение веса в возрасте от 1,5 до 11 лет. Обычно гиповентиляция или аномально медленное дыхание проявляется после быстрого начала ожирения. Симптомы гипоталамической дисфункции и вегетативной дисфункции проявляются по-разному, но для постановки диагноза ROHHAD они должны присутствовать в той или иной форме. Примерно у 40% пациентов разовьются нейроэндокринные опухоли. Также существует вероятность поведенческих расстройств, но некоторые дети с РОХХАД имеют нормальное когнитивное развитие и интеллект.
Планы лечения ROHHAD варьируются в зависимости от симптомов каждого пациента. Лечения нет, поэтому лечение направлено на устранение симптомов, которые проявляет каждый пациент. ROHHAD приводит к летальному исходу в 50-60% случаев, когда он не диагностирован и не лечится, из-за остановки сердца, вторичного по отношению к нелеченной гиповентиляции. Чем раньше будет диагностировано заболевание и начато лечение, тем лучше прогноз для ребенка.
СОДЕРЖАНИЕ
Признаки и симптомы
Быстрое начало ожирения
Аспект ROHHAD с быстрым началом ожирения обычно является первым диагностическим индикатором заболевания. У пациентов часто наблюдается гиперфагия и быстрое увеличение веса. Такое быстрое увеличение веса определяется на 20-30 фунтов в течение 6-12 месяцев и обычно происходит в возрасте от 1,5 до 11 лет.
Гипоталамическая дисфункция
Дисбаланс натрия в организме может иметь серьезные симптомы и потенциально опасен для жизни, если его не контролировать. Гипонатриемия или низкий уровень натрия может вызывать такие симптомы, как тошнота, головная боль, судороги или даже вызывать коматозное состояние пациента. Гипернатриемия или высокий уровень натрия в крови может вызвать тошноту, мышечную слабость, изменение психического статуса или кому. Нерегулярная регуляция температуры и несахарный диабет также являются возможными симптомами гипоталамической дисфункции.
У пациентов с ROHHAD эти симптомы развиваются в разном возрасте и в разном количестве, но у всех пациентов разовьются некоторые симптомы гипоталамической дисфункции.
Гиповентиляция
Вегетативная дисфункция
Нейроэндокринные опухоли
Поведенческие проблемы
У некоторых детей с диагнозом ROHHAD также могут быть поведенческие расстройства и / или умственная отсталость, однако считается, что это является результатом низкого уровня кислорода, вторичного по отношению к гиповентиляции в детстве. Чем позже будет установлен диагноз ROHHAD, тем выше риск поведенческих проблем из-за гипоксии из-за гиповентиляции или во время остановки сердца.
Причина
Этиология ROHHAD в настоящее время неизвестна, и состояние диагностируется на основе набора клинических критериев. Считается, что в ROHHAD может быть генетический компонент, однако общепринятого гена, связанного с этим заболеванием, не существует. Был обнаружен один пациент с ROHHAD, у которого была выявлена мутация в гене 1, индуцированного ретиноевой кислотой (RAI1), посредством секвенирования всего экзома, но не было иным образом доказанной связи между геном RAI1 и ROHHAD.
Считается, что ROHHAD возникает из-за комбинации генетических и экологических или иммунологических факторов. На данный момент доказательства его этиологии не обнаружены и недостаточно изучены.
В 2011 г. был зарегистрирован случай монозиготных близнецов с дивергентными фенотипами ROHHAD. Один из близнецов пострадал от ROHHAD и у него развились симптомы, в то время как у другого близнеца развились нормально. В этом отчете ставится под сомнение теория о том, что ROHHAD наследуется генетически, и авторы предполагают, что заболевание может иметь аутоиммунную или эпигенетическую этиологию.
Патофизиология
Патофизиология ROHHAD в настоящее время не известна и не изучена.
Диагностика
Поскольку симптомы ROHHAD настолько разнообразны, а состояние настолько редкое, заболевание часто ошибочно принимают за болезнь Кушинга или синдром врожденной центральной гиповентиляции, когда оно впервые проявляется у пациентов.
Профилактика
Поскольку причина ROHHAD неизвестна, невозможно предотвратить начало болезни.
Управление
Лечение ожирения с быстрым началом
Попытки контролировать вес с помощью диеты и упражнений могут быть чрезвычайно трудными у пациентов с ROHHAD из-за ряда факторов. Поощрять пациентов ROHHAD к интенсивным упражнениям может быть опасно, так как их дыхание не будет увеличиваться при нагрузке, и это может вызвать гипоксию. Поэтому важно, чтобы пациенты с ROHHAD тренировались с умеренной интенсивностью и постоянно контролировали их уровень кислорода. Обычно ожирение, связанное с ROHHAD, лечится путем предотвращения дальнейшего увеличения веса по мере роста ребенка.
Лечение гипоталамической дисфункции
Лечение гипоталамической дисфункции адаптировано к потребностям каждого пациента, поскольку не существует набора гипоталамических симптомов, которые будут проявляться у всех пациентов с ROHHAD. Все пациенты с ROHHAD должны пройти обследование у детского эндокринолога, чтобы определить план лечения гипоталамической дисфункции.
Пациентам может быть назначен человеческий гормон роста для лечения задержки роста или заместительная гормональная терапия для лечения любого гормонального дефицита. Часто пациентам назначают строгий режим приема жидкости для лечения таких дисбалансов, как гипонатриемия или гипернатриемия. Пациентов с несахарным диабетом также можно лечить десмопрессином, синтетической заменой антидиуретического гормона.
Лечение гиповентиляции
Каждому пациенту ROHHAD требуется какая-либо форма респираторной поддержки, начиная от неинвазивных аппаратов BiPAP и заканчивая процедурами трахеостомии. Примерно 50% пациентов с ROHHAD нуждаются в искусственной вентиляции легких днем и ночью, тогда как другой половине требуется только поддержка в ночное время.
Лечение вегетативной дисфункции
Лечение вегетативной дисфункции сильно зависит от степени и типа дисфункции. Многие пациенты с ROHHAD испытывают косоглазие, то есть слабость глазных мышц, вызывающую эффект «косоглазия». Это можно вылечить очками, упражнениями для глазных мышц или даже хирургическим вмешательством. Пациенты с ROHHAD также часто испытывают брадикардию или низкую частоту сердечных сокращений. Это может потребовать установки кардиостимулятора, чтобы регулировать сердцебиение. Проблемы с желудочно-кишечным трактом, такие как запор или диарея, часто лечат по мере необходимости с помощью слабительных или диетических изменений. Также важно контролировать температуру окружающей среды у пациентов, у которых есть проблемы с регулированием температуры, такие как гипертермия или переохлаждение.
Лечение нейроэндокринной опухоли
Опухоли происхождения нервного гребня развиваются примерно у 40% пациентов. Обычно это ганглионевромы или ганглионейробластомы. Опухоли нервного гребня могут образовываться во многих тканях органов по всему телу, обычно в груди или брюшной полости. Поэтому для пациентов с ROHHAD важно регулярно проходить МРТ и КТ для выявления роста опухоли. Считается, что эти опухоли существенно не влияют на прогноз для пациентов с ROHHAD. Нейроэндокринные опухоли могут возникать через 7–16 лет после появления первых симптомов, поэтому название РОХАДНЕТ (которое включает эти опухоли) не получило широкого распространения, поскольку считается, что это название приведет к дальнейшему ошибочному диагнозу. Лечение этих нейроэндокринных опухолей требует хирургического удаления, которое обычно выполняет детский онколог.
Прогноз
Наиболее опасным и фатальным аспектом ROHHAD является возможность остановки сердца и легких, если гиповентиляция не будет обнаружена и своевременно не лечится. Приблизительно от 50 до 60% пациентов с ROHHAD умирают из-за остановки сердца. Чем раньше выявляются симптомы и ставится диагноз пациентам, тем положительнее их исходы.
Было обнаружено, что у детей, которым был поставлен диагноз в более раннем возрасте и которые получали лечение от гиповентиляции и гипоталамической дисфункции (дисбаланс жидкости и т. Д.), Меньше вероятность развития поведенческих проблем или внезапной остановки сердца и дыхания в более позднем возрасте.
Исследовать
Группа в детской больнице имени Энн и Роберта Х. Лурье в Чикаго имеет международный репозиторий пациентов с ROHHAD, доступный для исследователей, интересующихся этим заболеванием.
Эпидемиология
Во всем мире зарегистрировано не менее 158 задокументированных случаев ROHHAD.
История
ROHHAD был впервые описан в 1965 году, и считается, что это первый зарегистрированный случай гиповентиляции наряду с гипоталамической дисфункцией.