Ретинотомия глаза что это
Операции на сетчатке
Почему именно сейчас стали возможны операции на сетчатке?
Еще десять лет назад разрывы сетчатки не поддавались лечению. Считалось, что пациенту не повезло. Сейчас, во-первых, появились приборы, которые способны очень точно, почти на клеточном уровне, проводить диагностику изменений. Во-вторых, на данном этапе развития приборостроения, появились инструменты, с помощью которых хирург имеет возможность добраться и проводить операции на сетчатке. Без сомнений, сетчатка, и более того, макула являются «святая святых» нашего глаза, грубыми инструментами нельзя в неё входить.
На сегодняшний день инструментами, с помощью которых медики добиваются нужного эффекта – это две тонких иголочки, диаметр которых меньше миллиметра. Источником света служит одна из иголок, а поражённые участки сетчатки и стекловидного тела удаляются через другую. После этого хирург расправляет деформированные области оперированной сетчатки, вводит маленький пузырёк особого газа, помогающего закрепить в нужном положении ткани.
Оперирование разрыва сетчатки, как и любое другое хирургическое вмешательство, имеет долю определённого риска. Но такая операция является шансом остановить дальнейшую потерю зрения, улучшить его, а может быть даже предотвратить слепоту. При консультативном врачебном приеме индивидуально обговаривается стоимость операции на сетчатке (по отслоению сетчатки).
Чем пациент рискует, отказываясь от операции, проводимой на сетчатке?
Каждый случай необходимо детально разобрать, чтобы увидеть всю картину и дать хотя бы какой-нибудь прогноз. Средним сроком развития этого заболевания (поражения сетчатки) считается 2 года. Гораздо быстрее развивается агрессивная форма, которая может привести к возникновению отверстия в сетчатке. Иногда изменения, связанные с возрастом, происходят медленнее. Изменения в центральном зрении могут продолжаться в среднем 10 – 15 лет. Конечно, человек не сможет читать, однако, сохраняется в целом зрение вдаль. Естественно, если сетчатка глаза уже пострадала, то развиваться в ней могут начать дегенеративные процессы. А уже через несколько лет речь о полном восстановлении даже не будет заходить.
Можно ли не обращаясь к профессионалам заметить более ранние признаки этого заболевания?
Довольно серьёзными, свидетельствующими о возможных повреждениях сетчатки, сигналами, станут: снижение центрального зрения; искажение зрения (прямые линии кажутся изогнутыми); трудности во время чтения и других занятий, которые требуют способности в различении мелких деталей, слепое пятно или серая зона в центральном поле зрения. При нарушениях такого рода необходимо немедленно обратиться к профессионалу для прохождения полного современного обследования (по возможности ОКТ).
Признаками начальной стадии болезни вероятнее всего могут явиться резкое, агрессивное ухудшение зрения; «плавающее», размытое зрение, большое количество точек, «мушек»; занавес, закрывающий зрение с какой-либо стороны; яркие вспышки, появляющиеся перед пораженным глазом. Если такие изменения появились, показаться врачу тоже необходимо. Главное – помните, что никаких капель, процедур и таблеток, которые способны помочь устранить повреждения сетчатки, в настоящее время не имеется. Квалифицированную помощь Вам при обращении смогут оказать только специалисты и лишь там, где есть необходимые для этого инструменты и др.
Ретинотомия (рассечение сетчатки)
Ретинотомия – это хирургическая манипуляция рассечения сетчатки. Размеры рассечения варьируются от малого отверстия, выполняемого с целью удаления субретинальной жидкости (СРЖ), скопившейся под сетчатой оболочкой, до кругового надреза в 360°, необходимого для ослабления действия массивных тракций (сращений сетчатки с подлежащими тканями). [1]
Ретинэктомия – операция по удалению ткани сетчатки. Вмешательство может быть локальным или тотальным. Локальная ретинэктомия применяется для иссечения тканей в случае утолщения (фиброзирования) краев разрыва сетчатки при ее отслойке. Тотальная ретинэктомия подразумевает полное удаление функционально несостоятельной (мёртвой) фиброзированной сетчатки.
Из истории метода
Одновременное плановое выполнение ретинотомии в ходе выполнения операции витрэктомии (удаления стекловидного тела глаза) было введено врачами R. Machemer и S. Charles. Такая манипуляция была вынужденной и применялась для дренирования субретинальной жидкости и удаления пролифератов. Специалисты считают, что ретинотомия целесообразна только в зонах наибольшего удаления от макулы и диска зрительного нерва (свыше 3мм), на участках наименьших пролиферативных изменений. Эта превентивная мера позволяет предотвратить образование в последующем «слепых» пятен в поле зрения. Кроме того, в этом случае создаются наиболее благоприятные условия для послеоперационного прилегания сетчатки. При этом, удаление жидкости, как правило, происходит с тампонадой витреальной полости, для укрепления края ретинотомии применяют лазеркоагуляцию. [2]
Автор метода закрытой витрэктомии д-р Machemer в 1981 году предложил для мобилизации сетчатки при ее отслойке проводить релаксирующую (послабляющую) ретинотомию. [3] Показаниями к ее выполнению считались фиброзное укорочение, ущемление сетчатки в зоне склеротомии, а также проникающая рана склеры. Ретинотомию проводили в том случае, если предпринятые попытки устранить натяжение отслоенной сетчатки со стороны эпи- и субретинальных мембран либо раневой поверхности склеры оказывались неудачными.
При этом если для мобилизации сетчатки ретинотомии было недостаточно, применяли ее удаление (ретинэктомию) с иссечением участка сетчатки с фиброзными изменениями или ущемлением. Ретинэктомия проводилась в случае подворачивания краев клапанного разрыва сетчатки, для устранения тракционного действия со стороны стекловидного тела.
Видео операции
Показания к ретинотомии и ретинэктомии
Сегодня показаний к проведению ретинотомии и ретинэктомии намного больше, их выполнение – неотъемлемые, рутинные хирургические манипуляции в работе витреоретинальных хирургов.
На настоящий момент иссечение и рассечение тканей сетчатки широко применяют с целью обеспечения доступа под ретину для удаления субретинальных кровоизлияний, субфовеальных неоваскулярных мембран, попавших внутрь паразитов, жидких ПФОС и СМ (силиконового масла), для проведения биопсии, в случае опухолей сосудистой оболочки глаза. Кроме того, такие вмешательства необходимы для локализации небольших разрывов сетчатки при ее регматогенной отслойке, так как посредством предварительно сделанного ретинотомического отверстия вводится витальный краситель. [4]
В стадии исследования находится технология ретинотомии, выполняемой для доступа к фоторецепторам при необходимости хирургического воздействия на них и пигментный эпителий сетчатки (для установки субретинальных электродов при гибели фоторецепторов).
Иссечение и рассечение сетчатки может быть не только полнослойным, но и послойным (ламеллярным). К примеру, при ретиношизисе дренирование полостной жидкости достигается ретинотомией только внутренней его стенки. Применяется и ретинэктомия – полное иссечение внутренней стенки с целью устранения натяжения (тракции) со стороны стекловидного тела. Кроме того, существует техника ретинотомии (пункции) внутренней стенки кист макулы. Этим достигается их дренирование в случае хронического макулярного отека, не поддающегося медикаментозному, лазерному или другому хирургическому лечению, макулярной тракции или эпитретинальной мембране. [5]
Хирургический инструментарий
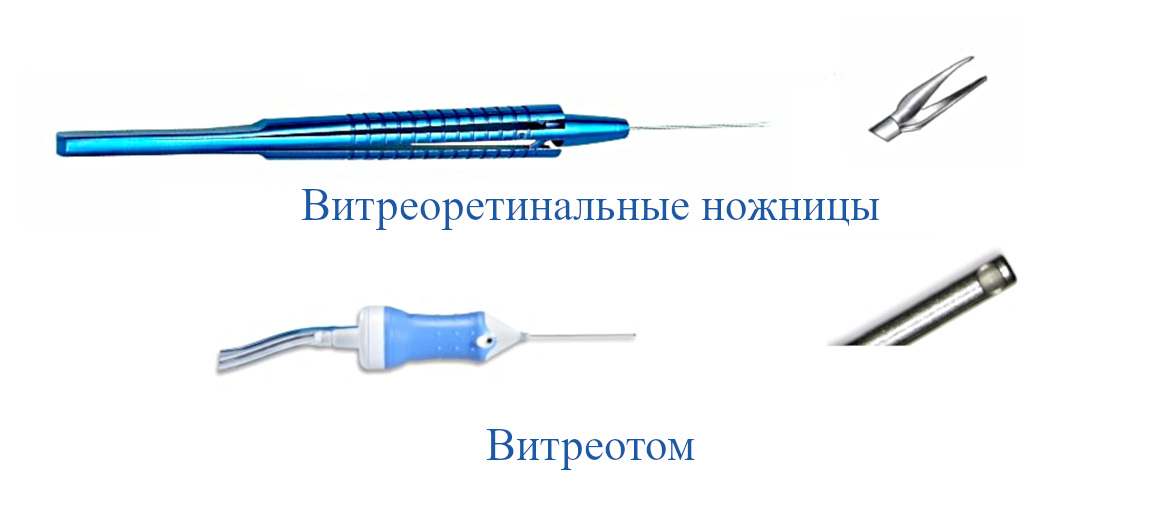
Первым инструментом для проведения ретинотомии стали витреоретинальные ножницы. Правда, их использование целесообразно лишь в случае выявления отслоения сетчатки, ведь такие разрезы не обеспечивают ровный рез и близость друг к другу его стенок, поэтому в центре глазного дна они не применимы. Кроме того, проведение ретинотомии ножницами затруднено технически, особенно в области крайней периферии сетчатой оболочки.
Рис.2 Витреоретинальные ножницы и витреотом
Площадь иссекаемой сетчатки при работе витреотома напрямую зависит от его калибра. Чем он мельче, тем меньше диаметр окна устройства и, соответственно, иссекаемый лоскут сетчатки. Витреотом – практически идеальный вариант для проведения на глазном дне ретинотомии или ретинэктомии. Он особенно удобен, если необходимо иссечь большую (до 360°) площадь сетчатки. Правда в центральной части сетчатки этот инструмент обычно не используется из-за его свойства иссекать ткань, чтобы избежать повреждений зрительной части сетчатки.
Также для выполнения ретинотомии может применять эндодиатермокоагулятор, который не только рассекает сетчатку, но и предохраняет от возможного кровотечения из ретинальных сосудов, повреждающихся при манипуляции. Им удобно выполнять периферическую и центральную ретинотомию, правда, опасность грубого повреждения ткани сетчатки делает невозможным применение его в центральной зоне. В области макулы ретинотомию выполняют специальными тонкими колющими инструментами: инъекционной иглой, субретинальным шпателем, копьевидным ножом или субретинальной канюлей. [7]
Разрешение оптики хирургического микроскопа, даже при применении деликатных хирургических инструментов, к сожалению, не позволяет исключить ятрогенное повреждение высокодифференцированных структур сетчатой оболочки и хориоидеи, присущих иссечению тканей. Из-за этого не исключено развитие некоторых осложнений, как в процессе хирургического вмешательства, так и после него.
В конце 80-х годов прошлого века стали вестись активные исследования энергетических способов ретинотомии и ретинэктомии. YAG- и ArF-эндолазеры способны выполнять полнослойные и послойные абляции сетчатки. Правда их воздействие сопровождается термическим повреждением ткани. Кроме того, эти устройства предполагают солевую среду и контактную технику ретинотомии, что делает затруднительным контроль абляции, а ее эффект нестабильным. [8]
Сегодня обширные экспериментальные исследования ведутся в области использования для ретинотомии, низкоэнергетических фемтосекундных лазеров. Но, вследствие некоторых объективных причин, данные методики требуют перед внедрением в широкую практику дополнительных научных исследований и клинического тестирования.
Преимущества и риски проведения ретинотомии
В случаях отслойки сетчатой оболочки особой тяжести, с масштабными пролиферативными изменениями, метод круговой ретинотомии дает возможность мобилизации сетчатки в процессе хирургического вмешательства. Правда, данная манипуляция имеет существенные ограничения в клинической практике по причине высокого риска операционных и послеоперационных осложнений вплоть до субатрофии глазного яблока.
При иссечении сетчатки хориокапилляры обнажаются и активно абсорбируют внутриглазную жидкость, это становится причиной после обширных ретинотомии и ретинэктомии падения уровня внутриглазного давления в послеоперационном периоде.
Вопрос взаимосвязи между возникновением репролиферации и масштабом ретинотомии, весьма спорен, ведь ее выполнение в особо тяжелых случаях не позволяет провести сравнение. Большинство специалистов склоняются к версии, что пролиферация в большей степени обусловлена масштабом внутриглазного воспаления, чем размерами ретинальной раны. Для профилактики кровотечений, которые, активизируют рост клеточной пролиферации, в любом случае, рекомендуется проводить ретинотомию в зонах с наименьшей степью васкуляризации, обязательно периферично.
Аналогично дренирующей ретинотомии, релаксирующая выполняется максимально к периферии от макулы, в свободной от сосудов зоне с наименее измененными участками ткани сетчатки.
Лечение и профилактика ретинальных геморрагий достигается путем эндодиатермокоагуляции сосудов сетчатки.
Возникновение послеоперационной гипотонии и степень ее выраженности напрямую зависят от объема иссекаемой сетчатки, а также от размера обнажения хориоидеи. В связи с этим, обширные ретинэктомии выполняются для мобилизации сетчатки только в крайнем случае.
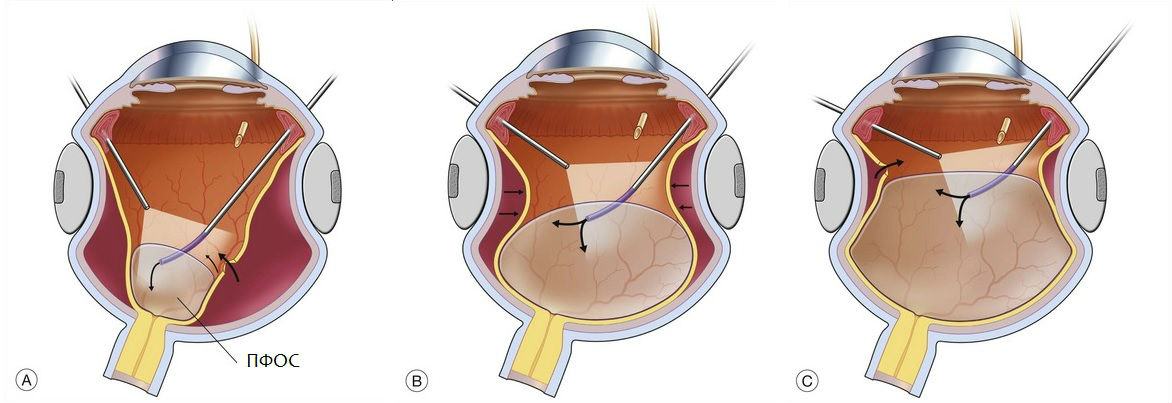
Иногда после вмешательств на сетчатке в случае заполнения витреальной полости перфторорганичсекими соединениями (ПФОС) возможно попадание последних под сетчатку. Основные факторы риска проникновения ПФОС под сетчатку – это масштабные рассечения либо иссечения сетчатки вне мобилизации. Для их профилактики целесообразно проводить ретинотомию строго после мобилизации ткани отслоенной сетчатки. Если она невозможна, следует воздерживаться от ретинотомии и ретинэктомии или иссекать измененную фиброзом ткань периферии сетчатки полностью. Введение ПФОС выше центрального края ретинотомического или ретинэктомического отверстия на немобилизованной сетчатке, категорически не рекомендуется. После замены соединений воздухом обязательно в дополнение промывать сбалансированным солевым раствором витреальную полость, чтобы полностью удалить пузырьки ПФОС. Проникшие под сетчатку тампонирующие жидкости, удаляют посредством выполнения нового ретинотомического отверстия, локализованного на уровне пузыря ПФОС.
Послеоперационная субретинальная неоваскуляризация, как правило, возникает из-за случайного повреждения при выполнении ретинотомии или ретинэктомии мембраны Бруха. Развитие ПВР обусловлено повреждением ПЭС в зоне рассечения либо иссечения ткани сетчатой оболочки. Субретинальное кровотечение способно осложнить хориоидальную неоваскуляризацию, что требует новых оперативных вмешательств с коагуляцией сетчатки лазером.
Таким образом, на текущий момент накоплен обширный опыт проведения ретинотомии и ретинэктомии, а также эффективного устранения их возможных негативных последствий. [10]
Совершенствование техники операции движется в двух направлениях: развиваются методики механической, традиционной ретинотомии и разрабатываются варианты энергетических техник операции. И все же, при рецидиве оперированной отслойки, осложненной выраженной ПВР, методом безусловного выбора становится традиционная методика выполнения ретинотомии.
Современная техника ретинотомии стала более совершенной и безопасной. Практически до минимума снизился риск возможных осложнений, а это способствует расширению показаний к операции, делает ее более эффективной и результативной. Безусловно, во многих случаях, возникающая после ретинотомии репролиферация, оказывается меньшей проблемой, чем риски повторных операций из-за неполного иссечения тракций в первичных вмешательствах. Это наглядное доказательство целесообразности ретинотомии в комплексной хирургии рецидива отслойки сетчатки.
Специалисты нашей клиники в совершенстве владеют и применяют наиболее высокотехнологичные методы микрохирургическими лечения первичной отслойки сетчатки и ее рецидивов. Новейшее оборудование для витреоретинальной хирургии и накопленный опыт офтальмохирургов позволяют гарантировать отличные результаты лечения с минимальным риском послеоперационных осложнений.
Ретинопатии сетчатки глаза: первичные и фоновые (вторичные)
Термин «ретинопатия» обобщает большую группу патологических состояний сетчатки глаза, различных по происхождению, характеру, симптоматике, динамике и прогнозу. Общим для всех ретинопатий является поражение узкоспециализированной ретинальной ткани вследствие дефицита кровоснабжения.
Как и любое другое слишком общее понятие, диагноз «ретинопатия» является недостаточно конкретным и нуждается в классификационном уточнении. Так, различают ретинопатию первичную (как самостоятельную патологию, не связанную с внешними причинами, – например, инфекционно-воспалительными) и вторичную, которая всегда является следствием и проявлением иных заболеваний. К группе первичных ретинопатий относят такие формы, как центральная серозная, острая многофокусная задняя и наружная экссудативная. Группу вторичных ретинопатий составляют диабетическая, гипертоническая, травматическая формы, а также некоторые варианты поражения сетчатки при гематологических заболеваниях. Как особый тип ретинопатии, являющийся объектом изучения не только офтальмологии, но и неонатологии, рассматривается ретинопатия недоношенных.
Первичные ретинопатии
Центральная серозная ретинопатия
Механизм развития первичной ретинопатии, несмотря на продолжающиеся интенсивные исследования, на сегодняшний день остается не вполне понятным; заболевания такого рода относятся в медицине к категории идиопатических, т.е. обусловленных индивидуальными особенностями, предрасположенностью или иными сугубо внутренними характеристиками конкретного организма. Центральная серозная ретинопатия (синонимические названия – серозный ретинит, идиопатическое отслоение макулы), как следует из определения, поражает центральную область сетчатки, наиболее чувствительную к свету и обеспечивающую наиболее четкое, насыщенное, контрастное центральное зрение. Таким образом, при данном варианте ретинопатии страдает самое ценное эволюционное «приобретение» зрительной системы человека. Насыщенный фоточувствительным пигментом эпителий по неизвестным причинам начинает постепенно опухать и обнаруживает тенденцию к отслоению. При офтальмоскопическом осмотре наблюдаются изменения фовеальных ямок в макулярной области, отсутствие фовеального рефлекса (характерного светового отражения вокруг центрального углубления в макуле), специфические выступающие неровности темного цвета, серовато-желтые «осадочные» уплотнения.
Имеющиеся медико-статистические данные свидетельствуют о том, что центральная серозная ретинопатия в большинстве случаев поражает один глаз и развивается преимущественно у мужчин в возрасте от 20 до 40 лет, в остальном вполне здоровых. Тщательное изучение собранного подробного анамнеза у таких пациентов выявляет частые мигренозные головные боли и обилие пережитых стрессовых ситуаций, однако эти сведения, по сути, ничего не объясняют и не добавляют к пониманию этиологии первичной ретинопатии, поскольку то же самое наблюдается и во многих контрольных, офтальмологически благополучных выборках.
Клиническую картину центрального серозного ретинита образуют симптомы микропсии (человек видит предметы меньшими, чем они есть в действительности), наличие в поле зрения скотом (зон локальной слепоты), общее снижение зрительных функций, – остроты и полей зрения. Диагностически информативным является существенное субъективное облегчение, отмечаемое пациентами при назначении оптически слабых плюсовых линз.
Основные терапевтические подходы при центральной серозной первичной ретинопатии включают эксимер-лазерную коагуляцию сетчатки, меры по укреплению стенок сосудов, нормализации кровообращения, снижению отечности. Во многих случаях показана и эффективна оксигенобаротерапия (насыщение и обогащение тканей кислородом). Прогноз достаточно благоприятен: предотвратить отслоение и восстановить зрительные функции удается, согласно статистике, примерно в 80% всех клинически подтвержденных случаев центральной серозной ретинопатии.
Острая задняя многофокусная пигментная эпителиопатия
В отличие от предыдущего, преимущественно одностороннего варианта первичной ретинопатии, задняя многофокусная ретинопатия (уточняющий диагноз – пигментная эпителиопатия) может поражать как один, так и оба глаза. Для многофокусной пигментной ретинопатии характерно образование плоских светло-серых депигментированных очагов, отек мелких кровеносных сосудов, избыточное кровенаполнение и ветвление вен, а также отечность диска зрительного нерва, наблюдаемая при офтальмоскопии глазного дна. Нередко такое состояние сопровождается также снижением прозрачности стекловидного тела, эписклеритом (воспалительным процессом конъюнктивы и склеры), иридоциклитом (воспалением цилиарной системы и радужной оболочки глаза). Нарушается, в первую очередь, центральное поле зрения, в котором, – или вокруг которого, – возникают скотомы.
Терапевтическая стратегия при задней многофокусной пигментной эпителиопатии обычно консервативна: назначаются медикаменты сосудорасширяющего и ангиопротективного действия (напр., кавинтон, пентоксифиллин, солкосерил), инъекции кортикостероидных гормонов в ретробульбарную область, оксигенобаротерапия, специальные витаминные комплексы. Прогноз в большинстве случаев и при своевременном начале лечения благоприятен.
Наружная экссудативная ретинопатия
Данный тип первичной ретинопатии, известный также под названиями «болезнь Коатса» (устоявшийся, однако некорректный перевод фамилии английского офтальмолога начала века Джорджа Коутса, который первым описал это редкое заболевание) или «наружный экссудативный ретинит», имеет много общего с центральной серозной ретинопатией. В частности, наружная экссудативная ретинопатия также развивается преимущественно на одном глазу, в молодом возрасте, на фоне соматического здоровья и чаще у мужчин. Этот тип первичной ретинопатии характеризуется скоплением жидкостного выпота под питающими сетчатку кровеносными сосудами; возможны мелкие кровоизлияния, кристаллизация холестерина. Дополнительное ангиографическое исследование зачастую выявляет многочисленные микроаневризмы (выпячивания) кровеносных сосудов, сращения артерий и вен. Патологические изменения касаются обычно периферических областей глазного дна, значительно реже вовлекается область центральной макулы.
Как правило, наружная экссудативная ретинопатия прогрессирует медленно. Предпочтительными методами лечения считаются лазерная коагуляция и оксигенобаротерапия. Возможны осложнения, существенно отягчающие прогноз: иридоциклит, глаукома, тенденция к отслоению сетчатки (в этом случае требуется незамедлительное вмешательство).
Вторичные ретинопатии
Гипертоническая ретинопатия
Как следует из названия, первопричиной данной формы ретинопатии является синдром артериальной гипертензии, основным проявлением которого, в свою очередь, выступает стойкое повышения кровяного давления. Простейшим диагностическим критерием считается уровень АД 140/90 мм рт. ст.; если артериальное давление постоянно достигает или превышает этот предел, необходимо обследоваться и принимать адекватные меры по его нормализации. По гипертоническому типу вторичная ретинопатия развивается не только при собственно гипертонической болезни, но и при токсикозе беременности, почечной недостаточности. В целом, данному варианту ретинопатии присуще преимущественное поражение кровеносной системы сетчатки: спазмы сосудов, перерождение ткани их стенок (белковая дистрофия или замена соединительной тканью – с утратой эластичности и сужением просвета). Выраженность симптоматики и прогноз находятся в прямой зависимости от степени тяжести и продолжительности течения гипертонической болезни.
В прогрессировании вторичной ретинопатии гипертонического типа различают четыре основные стадии.
На этапе гипертонической ангиопатии (сосудистой патологии) преобладают обратимые нарушения кровоснабжающих функций, выполняемых артериально-венозной оболочкой глазного дна.
Этап гипертонического ангиосклероза характеризуется органическими изменениями структуры стенок кровеносных сосудов с их уплотнением и снижением пропускной способности.
Собственно гипертоническая ретинопатия, или третья стадия, отличается образованием патологических очагов в ткани самой сетчатки: плазмо- и кровоподтеки, жировые отложения, белковый экссудат, области ишемического некроза (инфаркта). Нередко отмечается гемофтальм (глазное кровоизлияние), снижается острота и четкость зрения, возникают плавающие «слепые» скотомы, разного рода пятна в поле зрения. На этом этапе обычно эффективна гипотензивная терапия: по мере снижения кровяного давления симптоматика редуцируется.
На четвертой стадии, – на этапе гипертонической нейроретинопатии, – к описанным выше изменениям ткани кровеносных сосудов и самой сетчатки присоединяется отек диска глазного нерва, интенсивное образование экссудата, тенденция к отслоению сетчатки. Такой характер и выраженность поражения присущи наиболее тяжелым, злокачественным вариантам гипертонической болезни, а также хронической артериальной гипертензии при почечной недостаточности. Прогноз на стадии гипертонической нейроретинопатии значительно менее благоприятен, чем при других формах и стадиях вторичной ретинопатии: реален риск атрофии зрительного нерва, отслоения сетчатки и, как следствие, необратимой утраты зрительных функций.
Очевидно, что диагностика и лечение гипертонической ретинопатии требует мультидисциплинарного подхода. Кроме постоянного наблюдения у офтальмолога, необходимы консультации кардиолога, невролога, нефролога (в зависимости от генеза гипертензии). Исследуется общее состояние сердечно-сосудистой системы, назначается ангиография, в том числе флюоресцентное ангиографическое исследование кровеносной системы глаза. Клиническими и инструментальными методами обычно выявляют те или иные нарушения проходимости кровеносных сосудов, экссудативные процессы под сетчаткой, симптом Салюса-Гунна (перегруженная, уплотненная и утяжеленная артерия механически давит на вену в месте их соприкосновения, в результате чего вена буквально вдавливается в глубокие слои ретинальной ткани).
Главным направлением терапии является лечение основного заболевания, т.е. синдрома артериальной гипертензии. Назначаются гипотензивные препараты, антикоагулянты, витаминотерапия, а также стандартные при любой ретинопатии методы – гипербарическая оксигенация и эксимер-лазерная коагуляция сетчатки. Необходимо учитывать риск серьезных осложнений и принимать все доступные меры по предотвращению повторяющегося гемофтальма и тромбирования ретинальных вен. Прогноз статистически сомнительный: не исключено выраженное снижение зрительных функций вплоть до полной их утраты. Кроме того, ретинопатия этого типа не только обусловливается гипертонической болезнью, но, в свою очередь, отягощает ее течение, а также протекание беременности, и в отдельных случаях даже возникают серьезные показания к ее искусственному прерыванию.
Атеросклеротическая ретинопатия
Образование и отложение атеросклеротических бляшек на стенках сосудов, приводящее к сужению их просвета и, как следствие, к функциональной и органической деградации, может касаться не только крупных, магистральных сосудов, но и кровеносной системы сетчатки глаза. Клиническая и морфологическая картина, в целом, аналогичны таковой при гипертонической ретинопатии – на поздних стадиях развиваются геморрагии (кровоизлияния), кристаллизация экссудативного выпота под венами, изменения диска зрительного нерва. Соответственно, применяются сходный подход к диагностике (офтальмоскопия, ангиография) и лечению (в первую очередь, необходим контроль и терапия системного атеросклероза). Назначаются препараты тромболитического, тромбопрофилактического, сосудорасширяющего, ангиопротективного, гипотензивного действия. В некоторых случаях эффективен электрофорез с ферментами-протеолитиками (катализаторами белкового обмена). К наиболее типичным тяжелым осложнениям относятся артериальная окклюзия (полное блокирование просвета) и атрофия зрительного нерва, результирующая необратимой слепотой.
Диабетическая ретинопатия
Столь тяжелая хроническая эндокринная патология, как сахарный диабет, непосредственно или косвенно затрагивает все структуры и системы организма, не исключая и зрительную. Вероятность развития вторичной диабетической ретинопатии напрямую связана с продолжительностью основного заболевания, динамикой прогрессирования, выраженностью осевых симптомов и осложнений – гипергликемии, поражения почек и печени, артериальной гипертензии, избытка жиров, патологических сдвигов в биохимической картине крови. К сожалению, вторичная ретинопатия, причем в тяжелых формах и с неблагоприятным прогнозом (резкое снижение или утрата зрения), входит в число широко распространенных осложнений сахарного диабета.
Закономерности прогрессирования диабетической ретинопатии позволяют выделить три основные ее стадии: ангиопатическую, ретинопатическую и пролиферирующую. Первые две характеризуются, соответственно, изменениями ткани сосудистых стенок и затем сетчатки; клиническая картина в целом аналогична развитию гипертонической или атеросклеротической ретинопатии. Постепенно снижается острота зрения, возникает характерная «пелена» или «муть перед глазами», всевозможные плавающие пятна и т.п.; больные жалуются на затруднения при чтении и концентрации внимания на близко расположенных объектах. Симптоматика может носить мерцающий характер, периодически появляясь и на какое-то время исчезая вновь.
Однако на поздних этапах начинается пролиферация (разрастание) новообразованной сосудистой сетки, призванной компенсировать тяжелую функциональную недостаточность существующей кровеносной системы сетчатки. На этом этапе вероятны постоянные кровоизлияния в стекловидное тело, замещение паренхиматозных, функционально-специализированных глазных тканей соединительной и глиальной тканью, разного рода неблагоприятные врастания неоваскулярной (новой сосудистой) сетки и, как следствие, механические напряжения, деформации, тракционное, то есть «вытяжное» отслоение сетчатки. Грубое, вплоть до полной слепоты, снижение зрения, что нередко сопутствует сахарному диабету, обусловлено именно такой патологической логикой развития вторичной ретинопатии.
К основным диагностическим методам, позволяющим не пропустить появление специфических для диабета признаков ретинопатии и своевременно принять адекватные меры, относится максимально тщательная офтальмоскопия при расширенном зрачке (с этой целью закапывается один из существующих препаратов-мидриатиков), периметрическое исследование, ультразвуковое исследование глаза, в ходе которого могут быть выявлены характерные кровоизлияния, очаги уплотнения и рубцевания. Ценную и недоступную при других видах исследования диагностическую информацию поставляет электроретинография, томографическое лазерное сканирование, флюоресцентная ангиография сетчатки. В качестве дополнительных методов могут быть информативны биомикроскопия, диафаноскопия, КЧСМ (измерение критической частоты слияния мерцаний).
Терапия диабетической ретинопатии осуществляется в комплексе с лечением основного заболевания, т.е. требует согласованного участия офтальмолога и эндокринолога. Под постоянным контролем должен быть уровень сахара в крови; необходим пунктуальный прием назначенных препаратов, в т.ч. ангиопротекторов, витаминов, антиоксидантов, стимуляторов глазной гемодинамики. При угрозе отслоения сетчатки показана лазерная коагуляция. При наличии грубых изменений в стекловидном теле приходится прибегать к витреоретинальному хирургическому вмешательству. К наиболее распространенным осложнениям диабетической ретинопатии, помимо отслоения сетчатки и рубцевания стекловидного тела, относятся также катаракта и рецидивирующий гемофтальм. Прогноз, в целом, неблагоприятный.
Ретинопатия при заболеваниях крови
Нарушения в функционировании кроветворной системы, любые патологические изменения в биохимическом составе крови оказывают столь же неблагоприятное влияние на зрительную систему, как и эндокринная патология. К основным гематологическим заболеваниям, могущим спровоцировать развитие вторичной ретинопатии, относятся различные варианты анемии, полицитемия, лейкозы, миеломная болезнь, макроглобулинемия (болезнь Вальденстрема) и т.п. При этом каждая гематологически обусловленная ретинопатия имеет собственную клиническую специфику. В частности, при полицитемии меняется цвет ретинальных вен (они становятся темно-красными) и повышается вероятность их тромбирования; глазное дно приобретает цианозный оттенок, нередко развивается отек диска зрительного нерва.
Напротив, при анемической ретинопатии глазное дно, как правило, бледное, ретинальные кровеносные сосуды расширены, вены и артерии практически не отличаются по цвету и диаметру; возможны разного рода кровоизлияния (суб- и экстраретинальные, гемофтальм), а также экссудативное отслоение сетчатки.
Ретинопатия, развивающаяся на фоне лейкозов, характеризуется извитостью вен, отечностью сетчатки и диска зрительного нерва, множественными кровоизлияниями и очагами экссудации.
Ретинопатиям, обусловленным миеломной болезнью и макроглобулинемией Вальденстрема, присущи расширение вен и артерий сетчатки, образование микроаневризм, тенденция к венозному тромбированию (вплоть до полной окклюзии) и ретинальным кровоизлияниям.
Как и в других аналогичных случаях, лечение указанных вариантов вторичной ретинопатии требует, прежде всего, интенсивной терапии основного заболевания. В число наиболее часто назначаемых методов коррекции входит эксимер-лазерная коагуляция сетчатки. В плане функционального состояния зрительной системы прогноз чаще неблагоприятный.
Травматическая ретинопатия
К развитию травматической ретинопатии может привести не только травма собственно глаза, но и резкое механическое воздействие, например, на грудную клетку, при котором пережимаются или спазмируются артерии, наступает кислородное голодание сетчатки и/или заброс транссудативной (отечной) жидкости. Непосредственно после такой травмы могут наблюдаться геморрагии и органические изменения в сетчаточной ткани, создается также риск атрофии зрительного нерва.
Берлиновское, или постконтузионное ретинальное помутнение обусловлено кровоизлиянием при механической травме глазного яблока, отечностью глубоких слоев сетчатки, проникновением жидкости в область между сетчаткой и сосудистой оболочкой.
Терапевтическими методами выбора являются витаминотерапия, насыщение ткани кислородом и устранение последствий гипоксии (кислородного голодания).
Ретинопатия недоношенных
Как указывалось выше, ретинопатия недоношенных обладает выраженной клинической спецификой; она во многом отличается от описанных ранее «взрослых» ретинопатий, – как первичных, так и вторичных, – и потому рассматривается как самостоятельная форма патологии сетчатки.
Ретинопатия недоношенных характеризуется, в первую очередь, недостаточным развитием сетчатки, ее незрелостью и неполной функциональной готовностью, что нередко наблюдается в случаях преждевременного разрешения беременности. В подобной ситуации противопоказаны избыточные и даже нормативные нагрузки на инфантильные глазные структуры. Необходим щадящий визуальный режим и так называемое бескислородное дыхание ткани (гликолиз, ферментативное расщепление сахаров). В то же время, этому противоречит необходимость в оксигенации и искусственной стимуляции обмена веществ, обычно возникающая при уходе за недоношенными новорожденными и подавляющая процессы гликолиза в ретинальной ткани и сосудах сетчатки.
Развитие специфической ретинопатии наиболее вероятно при сроке вынашивания менее 31 недели и массе рождения менее полутора килограмм, что сопровождается нестабильностью общего состояния и требует продолжительной оксигенации и/или трансфузии (переливания) крови. Поэтому для новорожденных из группы ретинопатического риска обследование офтальмолога является строго обязательным и производится через 3-4 недели после родов, затем регулярно с интервалом в 2 недели, вплоть до формирования нормальной сетчатки. Дополнительной проблемой является вероятность таких офтальмологических осложнений недоношенности, как миопия, косоглазие, амблиопия («синдром ленивого глаза»), глаукоматозное повышение внутриглазного давления, близорукость, отслоение сетчатки, общая недостаточность зрительных функций.
На ранних этапах ретинопатии недоношенных активное терапевтическое вмешательство, как правило, не применяется – всегда есть шансы на спонтанную, без всякого лечения, нормализацию и естественное доразвитие глазной системы. Поэтому от наблюдательной тактики к непосредственному лечению переходят лишь тогда, когда ситуация грозит выйти из-под контроля. В таких случаях прибегают к лазер-коагуляции сетчатки, криоретинопексии (низкотемпературному «сшиванию» сетчатки с сосудистой оболочкой), а при наиболее неблагоприятных вариантах динамики – к склеропломбированию или удалению стекловидного тела.
Дети, у которых была диагностирована ретинопатия недоношенности, должны находиться на диспансерном офтальмологическом учете и наблюдении вплоть до достижения ими совершеннолетнего возраста.
В нашем офтальмологическом центре доступны самые современные методы диагностики и лечения ретинопатии у ведущих офтальмологов Москвы на самом современном оборудовании. Доверяйте профессионалам своего дела!
Профилактика ретинопатии
Главный принцип, которым ни в коем случае не должны пренебрегать пациенты эндокринологов, гематологов, неврологов, нефрологов, кардиологов (а также родители неонатологических пациентов) – это обязательность консультаций офтальмолога. При любом повышенным риске развития ретинопатии решающее значение имеет своевременность диагностики и вмешательства, координация усилий врачей различного профиля, ответственное отношение пациента к собственному зрению и, соответственно, к предписаниям лечащего офтальмолога. Лишь в этом случае появляются достаточно высокие шансы на долголетие зрительной системы, т.е. на предотвращение, замедление или приостановление начавшегося ретинопатического процесса.