Рикошетная бессонница что это
Рикошетная бессонница что это
– Анна Алексеевна, расскажите нашим читателям зачем нашему организму нужна такая важнейшая составляющая жизнедеятельности как сон?
– Сон – одна из важнейших составляющих жизнедеятельности человека. Во время сна происходит торможение бодрствования с выключением сознания и активной работой бессознательного, деятельностью определенных (сомногенных) систем мозга и всего организма в целом. Во время сна происходит переработка и интеграция психической деятельности человека, активное восстановление структуры и функции организма. И эта часть нашей жизни является не менее важной, чем бодрствование, а возможно и важнейшей, во время которой происходит самовосстановление, оздоровление, психическая «перезагрузка». Не зря говорят: «Утро вечера мудренее». Потому что во время сна происходит активная переработка информации. В принятии решения принимают участие не только сознательное и бессознательное, но и знания и опыт наших предков, которые зашифрованы в нашем генетическом материале. Некоторые считают, что одну треть жизни проводить во сне это много и потому спешат жить, урезая время сна, грубо нарушают цикл сна (днем спят, ночью бодрствуют, поздно ложатся спать). Такое неуважение ко сну вылезает для организма боком. Известно, что это снижает сопротивляемость инфекциям, нарушается иммунитет, возрастает риск сердечнососудистых заболеваний, психических нарушений, снижается адаптация к стрессу и др. Было замечено, что долгожители много спят, то есть большое количество времени проведенного во сне их организм вознаграждает длительным здоровым бодрствованием. Однако известно, что с возрастом потребность во сне снижается, и пожилые люди спят меньше. Но не является ли это прогностическим признаком запаса здоровья.
– Анна Алексеевна, а есть разница в том, как мы спим?
Бессоница или инсомния
– А какие виды нарушений сна существуют?
– Более 54 различных заболеваний нервной системы, психики и внутренних болезней проявляются нарушением сна.
Нарушения сна: диссомнии, пресомнические нарушения, интрасомнии, постсомнические нарушения, парасомнии, паталогические парасомнии, гиперсомнии
Нарушения сна можно разделить на:
Диссомнии –
затруднения засыпания, поддержании сна, чрезмерной сонливостью, ощущением отсутствия отдыха после сна.
Нарушения сна при цереброваскулярной болезни, подходы к коррекции
Причины нарушения сна у сосудистых больных весьма разнообразны и включают как первичные, так и вторичные хронические инсомнии. В работе рассматриваются основные причины инсомнии, ассоциированной с цереброваскулярной болезнью, а также возможности препарата
Reasons of sleep disorders in patients with vascular disorders are highly versatile, and include both primary, and secondary chronic insomnias. This paper concentrates on main reasons of insomnia associated with cerebrovascular disease, as well as possibilities of doxylamine preparation in relief of sleep disorders.
Инсомния как заболевание или как симптом другого заболевания встречается у 25% среди взрослого населения [1, 2]. Многочисленные факторы могут вызывать и поддерживать нарушения сна у значительного процента пациентов зрелого возраста, включая потерю профессиональной занятости, проблемы со здоровьем, утраты близких людей и изменения в циркадианных ритмах. Изменение паттерна сна может быть частью нормального процесса старения, но многие нарушения связаны с текущими или латентными заболеваниями центральной нервной системы, в первую очередь с цереброваскулярной недостаточностью. Хроническое прогрессирующее сосудистое поражение головного мозга, в основе которого лежит церебральная микроангиопатия — наиболее частая форма цереброваскулярной болезни. Спектр субъективных жалоб у этой категории больных чрезвычайно разнообразен. При этом жалобы на нарушение сна и снижение работоспособности являются самыми распространенными. В то же время клиницистам свойственно рассматривать жалобу на нарушение сна в рамках общего старения организма, игнорируя возможные другие причины инсомнии, что, безусловно, сказывается на эффективности терапии этого симптома.
Привычные для пожилых людей и кажущиеся безобидными нарушения сна не только приводят к ухудшению качества жизни, усугублению когнитивных нарушений и психологических проблем, но и влияют на прогрессирование церебральной микроангиопатии и смертность. В настоящее время абсолютно понятно, что сон это функция мозга и сон влияет на функции головного мозга, способствуя прогрессированию церебральной патологии с помощью различных прямых и косвенных механизмов. В первую очередь циркадианные изменения в цикле сон–бодрствование могут увеличить риск сердечно-сосудистых и цереброваскулярных катастроф.
Этиология расстройств сна, ассоциированных с цереброваскулярной болезнью
Всемирная организация здравоохранения определяет бессонницу (инсомнию) как неоднократные трудности засыпания, поддержания сна, уменьшения продолжительности сна и/или нарушения качества сна, приводящие к нарушению обыденной активности в дневное время. Важно отметить, что вышеописанные нарушения сна не должны быть связаны с временным ограничением сна из-за внешних событий и/или плохими условиями для сна. Бессонница классифицируется на следующие категории: 1) транзиторная, длящаяся менее 1 недели; 2) краткосрочная, продолжительностью от 1 до 4 недель; 3) хроническая, длительностью более 1 месяца [3]. Хроническая бессонница может иметь первичный или вторичный характер, и ее распространенность в популяции напрямую зависит от возраста и наличия хронических соматических и психических расстройств [4]. Причины нарушения сна у сосудистых больных весьма разнообразны и включают как первичные, так и вторичные хронические инсомнии.
Среди первичных инсомний, ассоциированных с возрастом и церебральной микроангиопатией, наиболее часто встречаются две категории нарушений сна: апноэ во сне и периодические движения конечностями во сне (ПДКС). Эти расстройства могут способствовать проявлению цереброваскулярной болезни и могут возникать как вследствие цереброваскулярных событий [5].
Синдром апноэ во сне — периодическое прекращение дыхания во сне — может иметь обструктивное (окклюзия верхних дыхательных путей), центральное (первичные неврологические заболевания) или смешанное происхождение. Заподозрить у пациента синдром апноэ во сне возможно при наличии трех и более следующих признаков: указания на остановки дыхания в период сна; громкий, прерывистый храп; повышенная дневная сонливость; учащенное ночное мочеиспускание; жалобы на длительное нарушение ночного сна (более 6 мес); артериальная гипертензия (особенно ночная и утренняя); ожирение 2–4 ст. Поскольку пробуждение способствует разрешению обструктивных апноэ, этой категории пациентов противопоказаны седативные и гипнотические препараты. Кроме того, эти препараты расслабляют мышцы глотки, что также учащает апноэ. Апноэ во сне существенно влияет на соматическое здоровье, например, может привести к артериальной гипертензии, сердечной аритмии, легочному сердцу и внезапной смерти. Эпидемиологические исследования убедительно демонстрируют, что апноэ во время сна следует рассматривать как фактор риска ранней смерти от сердечно-сосудистых заболеваний, включая инсульт, из-за развития стойкой труднокурабельной артериальной гипертензии [6]. Существует прямая зависимость между тяжестью сонных апноэ и соотношением шансов развития артериальной гипертензии. С другой стороны, у людей, перенесших инсульт, наблюдается высокая распространенность синдрома апноэ во сне, что снижает потенциал для восстановления, повышает риск вторичного инсульта и повышает смертность [7]. Напротив, коррекция дыхательной функции во сне приводит к нормализации артериального давления [8]. Существует доказательство того, что успешная коррекция сонных апноэ с неинвазивной вентиляцией положительным давлением в дыхательных путях понижает артериальное давление.
ПДКС или ночной миоклонус — это повторяющиеся односторонние или двусторонние стереотипные движения (подергивания) в ногах, которые будят пациента. Выраженность движений может варьировать от ночи к ночи. ПДКС обычно возникают во время фазы сна без быстрых движений глаз (NREM-сон) в первую половину ночи. Вероятность возникновения ПДКС как сосудистой недостаточности головного мозга повышается с возрастом и становится достаточно высокой у пожилых людей. Например, у лиц в возрасте старше 60 лет частота выявления ПДКС достигает 34–45%. Клиническими маркерами ПДКС являются неудовлетворенность ночным сном, брыкание по ночам, вероятность появления этих жалоб связана с абсолютным количеством и интенсивностью движений. В отличие от сонных апноэ ПДКС не столь драматично влияет на течение цереброваскулярной болезни, но может быть фактором риска возникновения следующих состояний: депрессия, нарушения памяти, нарушения концентрации внимания, утомляемость.
Хроническая инсомния у больных цереброваскулярной болезнью наиболее часто обусловлена вторичными причинами, в частности аффективными нарушениями. Согласно нашим собственным исследованиям жалоба на нарушение сна встречается более чем у 90% больных с хронической цереброваскулярной болезнью, коморбидной с расстройствами тревожно-депрессивного спектра [9]. Раньше считалось, что нарушения сна — это следствие депрессии. В настоящее время стало понятно, что между нарушением сна и депрессией/тревогой более сложные взаимоотношения. Нарушения сна могут вызывать или усиливать депрессию и наоборот. Независимо от причинно-следственных связей инсомния — это один из наиболее серьезных и плохо поддающихся лечению синдромов, ассоциированных с расстройствами тревожно-депрессивного спектра. Как правило, среди симптомов депрессии сон восстанавливается в последнюю очередь. Кроме того, диссомния увеличивает риск суицида. Нарушения сна при депрессии широко варьируют: типичный симптом — «ранняя бессонница», характеризующаяся ранними утренними пробуждениями в три-пять часов утра, иногда с чувством ужаса и безысходной тоски. Именно у этих пациентов наблюдается превалирование депрессивного аффекта в утренние часы, когда максимально представлены жалобы на плохое самочувствие и выраженную астению. Суициды пожилых людей в ранние утренние часы также высоко ассоциированы с диссомнией и депрессией. Но некоторые пожилые пациенты, напротив, жалуются на трудности засыпания или даже дольше спят ночью (гиперсомния) и испытывают сонливость днем. Плохой сон рассматривается пациентом как основная причина усталости в дневное время. По-видимому, нарушения функционирования в период бодрствования частично обусловлены нарушениями структуры сна, главными из которых являются повышение латенции сна, пролонгирование REM-фазы, увеличение времени ночного бодрствования, уменьшение фазы медленного сна, а также раннее утреннее пробуждение.
Одним из клинических проявлений хронического диффузного ишемического поражения мозга являются когнитивные нарушения. В то же время собственно когнитивные нарушения могут быть триггером вторичной инсомнии. Для пациентов с когнитивными нарушениями характерны следующие расстройства структуры сна: увеличение продолжительности первой фазы сна; сокращение фазы 3 и 4 медленного сна и фазы быстрого сна (REM), увеличение количества пробуждений; увеличение периода дневного сна. В результате этих изменений сон пациентов с когнитивными нарушениями становится низкоэффективным, что негативно отражается на обыденном дневном функционировании больных.
Наконец, инсомния может быть обусловлена лекарственными эффектами. Пациенты с цереброваскулярной болезнью в среднем принимают от 3 до 6 лекарственных препаратов в день, некоторые из которых могут мешать сну и активному бодрствованию. Например, бета-адреноблокаторы, особенно липофильных соединений (например, метопролол, пропранолол), могут вызвать трудности засыпания, увеличивать число пробуждений и предрасполагать к ярким сновидениям, которые пугают больных. Хроническое бесконтрольное употребление седативных гипнотиков часто «путает» нормальный цикл сна–бодрствования. Многие безрецептурные препараты, включая обезболивающие средства или средства от аллергии, содержат кофеин, который обладает стимулирующим эффектом, уменьшая время сна. Эффект кофеина может более выраженным у пожилых пациентов из-за возрастного снижения клиренса кофеина. Никотин также является стимулятором и влияет на сон похожим на кофеин образом. В ряде исследований было показано, что люди всех возрастов, которые курят, имеют больше нарушений сна, чем люди, которые не курят. У курящих лиц в первую очередь страдает процесс засыпания и сокращается продолжительность сна.
Дополнительными факторами риска диссомнии у больных с цереброваскулярной патологией могут быть различные хронические соматические заболевания (табл. 1).
Оценка нарушений сна
В первую очередь врачу необходимо определить тип бессонницы, привычки пациента, относящиеся ко сну (гигиена сна). Лица с инсомнией часто пренебрегают гигиеной сна, и этот важный аспект должен быть в фокусе внимания врача, в том числе и при выборе стратегии лечения. Полезно проводить оценку медикаментов, используемых пациентом, с точки зрения влияния этих лекарств на сон. Медикаменты, часто вызывающие инсомнию, представлены в табл. 2.
Приступая к оценке нарушений сна больных с цереброваскулярной патологией, в первую очередь необходимо исключать синдром апноэ во сне. Сонные апноэ наиболее опасны и требуют специфического лечения. Кроме того, снотворные препараты противопоказаны этим больным. В клинической картине прежде всего обращает на себя внимание типичный портрет пациента, страдающего обструктивным апноэ сна. Обычно это полный человек гиперстенической конституции, с красным или багрово-синюшным одутловатым лицом, инъецированными сосудами склер и хриплым голосом, сон которого характеризуется выраженным храпом. Обычно сразу после засыпания у человека появляется храп. Вскоре у больного внезапно останавливается дыхание. В это время не слышно дыхательных шумов, храп прекращается. Однако больной пытается дышать, что видно по движениям грудной клетки и брюшной стенки. Примерно через 15–30 секунд человек громко всхрапывает и делает несколько глубоких вдохов и выдохов. Как правило, сон больного очень беспокоен: он вертится в постели, двигает руками и ногами, иногда что-то говорит. Дополнительными дневными симптомами синдрома обструктивного апноэ/гипопноэ сна являются утренние головные боли, артериальная гипертензия, выраженная дневная сонливость. Для скрининга нарушений дыхания во сне применяется компьютерная мониторинговая пульсоксиметрия (мониторинг сатурации и ЧСС). В настоящее время доступны портативные устройства для диагностики апноэ в домашних условиях. Наиболее эффективным методом лечения апноэ во сне является CPAP (СИПАП)-терапия, обеспечивающая постоянное положительное давление в дыхательных путях.
Поскольку расстройства тревожно-депрессивного спектра у этой категории больных самая частая причина инсомнии, приоритетной остается позитивная диагностика этих нарушений.
Бессонница может предвещать развитие расстройств настроения или аффективные расстройства могут самостоятельно предрасполагать к бессоннице [10]. Депрессия — многоликое заболевание, которое проявляется комплексом психических и телесных (соматических) симптомов, включая нарушение сна. Основными симптомами депрессии являются:
.gif)
Все пациенты, страдающие бессонницей, должны быть информированы об основных элементах надлежащей гигиены сна. Гигиена сна касается повседневной деятельности и привычек, которые способствуют поддержанию хорошего качества сна и полной дневной активности.
Пациентов необходимо мотивировать следовать простым правилам:
Лекарственная терапия необходима пациентам, у которых беспокойство по поводу сна становится наиболее актуальным проявлением болезненного состояния. Наличие у пациента связанных со сном поведенческих нарушений и/или тревожных и депрессивных симптомов является показанием для лекарственной терапии.
В настоящее время седативно-гипнотические средства остаются наиболее часто назначаемыми препаратами для коррекции сна в любом возрасте. Они могут оказывать симптоматическую коррекцию в монотерапии или в качестве дополнения к терапии основного заболевания. Все группы препаратов обладают как определенными достоинствами, так и недостатками. Идеального снотворного средства на сегодняшний день не существует. Выбор того или иного препарата зависит как от причины нарушения сна, так и от особенностей фармакодинамики препарата и реакции на него пациента.
Антигистаминные препараты являются самыми популярными безрецептурными лекарствами, обладающими снотворными эффектами. Гистаминергическая система мозга относится к группе активирующих систем. Блокада гистаминовых рецепторов 1-го типа (H1) приводит к реципрокному усилению сомногенных влияний и развитию сонливости [11]. Современные антигистаминные снотворные, такие как Донормил (доксиламина сукцинат), не вызывают остаточного седативного эффекта, характерного для препаратов первого поколения. Показано, что при приеме доксиламина в качестве снотворного сохраняется естественная структура сна, отсутствуют привыкание и зависимость (не развивается синдром отмены). Применение препарата не сопровождается ухудшением когнитивных функций. Значительным достоинством доксиламина является возможность его применения лицами с синдромом апноэ во сне. Все эти качества позволяют использовать Донормил у пожилых пациентов, страдающих цереброваскулярной недостаточностью. С другой стороны, Донормил широко применяется для лечения нарушений сна у лиц с органическими и стресс-обусловленными психопатологическими синдромами. Открытое российское наблюдательное исследование эффективности Донормила при расстройствах сна у лиц с пограничными состояниями показало высокую безопасность Донормила в комбинации с психофармакотерапией и соматотропными препаратами [12]. Результаты этого исследования продемонстрировали, что Донормил улучшает также качество утреннего пробуждения. В частности, пациенты отчитывались, что просыпаются отдохнувшими, бодрыми, не испытывают сонливости и разбитости, желания полежать в постели.
При приеме доксиламина иногда возможны нежелательные эффекты, такие как сухость во рту, сердцебиение, запоры, задержка опорожнения мочевого пузыря, нарушение аккомодации. Поэтому доксиламин не следует назначать лицам с доброкачественной гипертрофией предстательной железы.
Высокая эффективность и благоприятный спектр переносимости позволяют использовать Донормил для симптоматического лечения расстройств сна у пациентов с цереброваскулярной недостаточностью. Оптимальная длительность лечения две недели. За этот период времени следует выявить основную причину нарушений сна и попытаться ее скорректировать. При каждом визите пациента необходимо мотивировать на неукоснительное выполнение правил гигиены сна.
Литература
О. В. Воробьева, доктор медицинских наук, профессор
ФГБОУ ВО Первый МГМУ им. И. М. Сеченова Минздрава России, Москва
Бессонница и психические расстройства ( по результатам исследований нашей клиники )
Диагностические критерии бессонницы были обновлены в Международной классификации расстройств сна, третье издание (ICSD-3) и Диагностическоом и статистическом руководство по психическим расстройствам, пятое издание (DSM-5).
Взгляд на бессонницу в основном как на синдром другого расстройства побудило многих клиницистов направлять основную часть своих усилий на лечене так называемого «первичного расстройства».
Бессонница является маркером повышенного риска суицидального мышления. Инсомния также является фактором риска рецидива депрессии у пациентов, имевших эпизоды последней в прошлом.
Больным шизофренией часто назначают статины, бета-блокаторы, ингибиторы ангиотензинпревращающего фермента (АПФ) и СИОЗС. Эти лекарства способны также вызывать бессонницу.
Апноэ сна часто встречается у пациентов с психотическими расстройствами.
Фармакотерапия бессонницы только с помощью антипсихотических препаратов может улучшить сон и купировать психотические симптомы. Было показано, что антипсихотические препараты увеличивают общее время сна и уменьшают латентность, и число пробуждений во время сна. Было показано, что мелатонин улучшает сон у пациентов с шизофренией. Этот гормон может повысить эффективность сна, уменьшить число пробуждений, уменьшить латентность сна и увеличить общее время сна.
2. У женщин уровень мелатонина ниже, чем у мужчин
3. С возрастом у большинства пациентов уровень мелатонина снижается
6. Наиболее опрадано назначение агомелатина больным с расстройствами тревожного спектра
Что такое бессонница (инсомния)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Серегина Д.А., психотерапевта со стажем в 10 лет.
Определение болезни. Причины заболевания
Бессонница, или инсомния (Insomnia), является расстройством сна. Обычно она сопровождается такими симптомами, как дневная сонливость, потеря энергии, раздражительность и подавленное настроение. [1] Всё это может стать причиной увеличения риска дорожно-транспортных происшествий, а также привести к проблемам внимания и обучения. [1] Инсомния может быть недолговременной, продолжающейся в течение нескольких дней или недель, либо долговременной, длительностью более одного месяца. [1]
Что плохо влияет на сон
Бессонница может возникнуть в качестве самостоятельного симптома или в результате другой психической или соматической патологии. [2] Факторами риска, которые могут привести к инсомнии, являются психологический стресс, хроническая боль, остановка сердца, гипертиреоз, изжога, синдром беспокойных ног, менопауза, некоторые лекарства, кофеин, никотин, и алкоголь. [2] [6] К другим условиям возникновения бессонницы относятся рабочие ночные смены и апноэ. [7]
Депрессия также способствует появлению инсомнии. Она приводит к изменениям функции гипоталамо-гипофизарно-надпочечниковой системы, что, в свою очередь, вызывает чрезмерный выброс кортизола, который может привести к ухудшению качества сна.
Ночная полиурия, чрезмерное ночное мочеиспускание, как и депрессия, могут значительно ухудшить сон. [13]
К прочим причинам появления бессоницы следует отнести:
Синдром беспокойных ног, вызывающий бессонницу на начальном этапе сна, не позволяет человеку уснуть из-за дискомфортных ощущений и необходимости перемещения ног или других частей тела для того, чтобы облегчить эти ощущения. [17]
Периодическое нарушение движения конечностей, которое происходит во время сна, может вызвать возбуждение, о котором спящий и не знает. [18]
Также на появление бессонницы оказывают влияние:
Нарушения циркадного ритма (например, сменная работа) могут вызвать неспособность спать в определённое время суток и чрезмерную сонливость в другой промежуток времени. Хронические циркадные нарушения ритма характеризуются схожими симптомами. [14]
Изменения в половых гормонах как у мужчин, так и у женщин по мере их старения могут отчасти объяснять увеличение распространённости нарушений сна у пожилых людей. [36]
В целом бессонница влияет на людей всех возрастных групп, однако люди, относящиеся к перечисленным ниже группам, имеют более высокую вероятность приобретения бессонницы. [31]
Факторы риска:
Что хорошо влияет на сон
Гигиена сна включает в себя стабилизацию времени сна, тихую и тёмную комнату и регулярные физические упражнения. [5]
Причины бессонницы у детей
Симптомы бессонницы
К симптомам бессонницы относятся:
Плохое качество сна может возникнуть в результате, например, синдрома беспокойных ног, апноэ сна или серьёзной депрессии. Бессонница вызвана тем, что человек не достигает стадии сна, которая имеет восстановительные свойства. [12]
Симптомы бессонницы у детей
У детей 3-11 лет чаще, чем у взрослых, возникают кошмарные сновидения и нарушается процесс засыпания, но реже — пробуждения.
Патогенез бессонницы
Основываясь на данные исследования сна с помощью полисомнографии учёные предположили, что люди, которые страдают нарушениями сна, имеют повышенный уровень ночного циркулирующего кортизола и адренокортикотропного гормона. Также люди, страдающие бессонницей, имеют повышенную скорость метаболизма, который не наблюдается у людей с отсутствием инсомнии, преднамеренно разбуженных во время исследования сна. Исследования метаболизма мозга с помощью позитронно-эмиссионной томографии (ПЭТ) показывают, что люди с бессонницей имеют более высокую скорость метаболизма ночью и днём. Остается открытым вопрос, являются эти изменения причинами или же последствиями длительной бессонницы. [24]
Физиологическая модель базируется на трёх основных выводах, полученных в результате исследований людей с бессонницей:
Все эти данные в совокупности указывают на дисрегуляцию системы возбуждения, когнитивной системы и ГГН оси, которые способствуют бессоннице. [32] [33] Однако точно не установлено, является гипервозбуждение следствием или причиной бессонницы. Также были выявлены изменения уровней ингибиторного нейротрансмиттера ГАМК, но результаты были непоследовательными, и поэтому последствия изменённых уровней нейротрансмиттера не удалось однозначно определить. Исследования вопроса, управляется ли инсомния циркадным (суточным) контролем над сном или зависит от процесса бодрствования, показали сбивчивые результаты, однако в некоторой литературе всё же предлагается дисрегуляция циркадного ритма, основанная на температуре ядра. [34] Помимо прочего, на электроэнцефалограммах наблюдалась повышенная бета-активность и снижение дельта-волновой активности, но последствия этого также неизвестны. [35]
Генетика
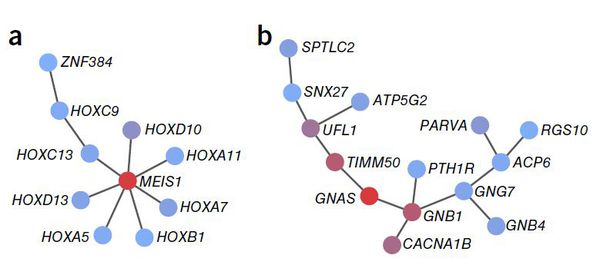
Оценки наследуемости бессонницы варьируются от 38% у мужчин до 59% у женщин. [27] Исследование геномной ассоциации (GWAS) выявило три геномных локуса и семь генов, которые влияют на риск возникновения бессонницы, и показало, что бессонница является высоко полигенной (то есть заболеванием с наследственной предрасположенностью). [28] В частности, сильная положительная ассоциация наблюдалась для гена MEIS1 как у мужчин, так и у женщин. Исследование показало, что генетическая архитектура бессонницы заметно схожа с психическими расстройствами и метаболическими признаками.
Бессонница, вещество-индуцированная алкоголем
Алкоголь часто используется как форма самостоятельного лечения бессонницы, способная вызвать сон. Однако употребление алкоголя перед сном может стать причиной бессонницы. Длительное употребление алкоголя связано со снижением уровня NREM на третьей и четвёртой стадии сна, а также подавлением REM сна (сновидений) и REM фрагментации сна. Частое перемещение между стадиями сна с пробуждениями происходит из-за головных болей, необходимости сходить в туалет, обезвоживания и чрезмерного потоотделения. Отскок глутамина также играет важную роль в возникновении бессонницы: алкоголь блокирует глутамин, один из естественных стимуляторов тела. Когда человек перестаёт пить, организм пытается наверстать упущенное, производя больше глутамина, чем ему нужно. В связи с этим увеличение уровня глутамина стимулирует мозг, в то время как человек, употребивший алкоголь, пытается заснуть, удерживая его от достижения самых глубоких уровней сна. [29] Прекращение хронического употребления алкоголя также может привести к тяжёлой бессоннице. Во время отмены REM сон обычно преувеличивается как часть эффекта отскока. [30]
Бессонница, вещество-индуцированная бензодиазепином
Как и алкоголь, бензодиазепины (алпразолам, клоназепам, лоразепам и диазепам), которые обычно используются для лечения бессонницы в краткосрочной перспективе (по предписанию врача или при самолечении), ухудшают сон в долгосрочной перспективе.
Классификация и стадии развития бессонницы
Инсомния подразделяется на преходящую (транзиторную), острую и хроническую бессонницу.
Транзиторная бессонница длится менее недели. Она может быть вызвана другим расстройством, изменениями среды сна, временем сна, тяжёлой депрессией или стрессом. Её последствия — сонливость и нарушение психомоторных показателей — аналогичны последствиям лишения сна. [42]
Острая бессонница — это неспособность стабильно хорошо спать в течение месяца (но не более). О данном типе бессонницы свидетельствует наступление затруднения при засыпании или поддержании длительного сна. Острая бессонница также известна как кратковременная бессонница или инсомния, связанная со стрессом. [43]
Хроническая бессонница длится дольше месяца. Она может быть вызвана другим расстройством или первичным расстройством. Люди с высоким уровнем гормонов стресса или сдвигов в уровнях цитокинов чаще, чем другие, подвержены хронической бессоннице. [44] Её последствия могут варьироваться в зависимости от причины возникновения инсомнии. Они могут заключаться в мышечной усталости, галлюцинациях и/или умственной усталости. Хроническая бессонница может вызвать двоение в глазах. [42]
По времени появления признаков нарушения сна выделяют три типа расстройств: пресомнические, интрасомнические и постсомнические.
Пресомнический тип расстройства
Пресомническим (лат. somnus — сон, пре — перед сном) типом расстройства сна называют нарушение процесса засыпания. Это происходит так: человек хочет спать, ложится в постель и не может уснуть от 15 минут до нескольких часов.
Интрасомнические расстройства
Интрасомническим (интра — внутри сна) типом расстройства сна называют частые пробуждения. Человек легко засыпает, но сон поверхностный, чуткий и прерывистый. Пробуждения могут быть единичными или частыми, с затруднением или невозможностью снова уснуть.
Постсомнические расстройства
Постсомническим (пост – после сна) типом расстройства сна называют нарушения процесса пробуждения. Человек легко засыпает, спит крепко, но хочет спать дольше. «Не открываются глаза», «нет сил подняться с постели», «поднять подняли, а разбудить забыли», — так описывают своё состояние люди с постсомническим типом расстройства.
Разделение бессонницы на три типа является искусственным. Например, ощущение слабости, разбитости и сонливости может быть не только при постсомническом типе расстройства сна, но и при двух других. Эти признаки свидетельствуют о нарушении качества сна, когда человек спал, но отдохнувшим себя не чувствует.
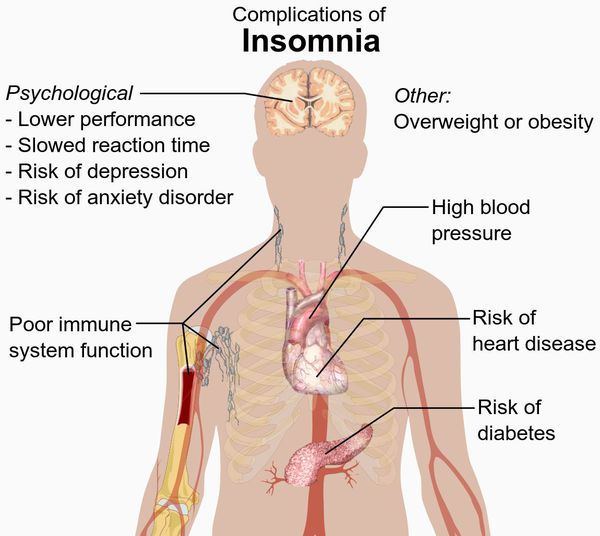
Осложнения бессонницы
Бессонница может стать причиной следующих осложнений:
Диагностика бессонницы
В медицине широкое применение получила оценка инсомнии с помощью афинской шкалы бессонницы. [37] Картина сна человека оценивается с помощью восьми различных параметров, связанных со сном.
Для диагностики любого нарушения сна необходимо проконсультироваться с квалифицированным специалистом по сну (сомнологом), чтобы принять соответствующие меры. Анамнез и физикальное обследование необходимы для того, чтобы исключить другие условия, которые могут быть причиной бессонницы. После того, как все другие условия исключены из всесторонней истории сна, должна быть составлена история сна. Она включает в себя привычки сна, употребляемые лекарства (по рецепту и без рецепта), алкоголя, никотина и кофеина, сопутствующие заболевания и среду сна. [38] Дневник сна может быть использован для отслеживания моделей сна человека. При этом он должен включать данные о времени, когда человек ложится спать, общем времени сна, времени начала сна, количестве пробуждений, использовании лекарств, времени пробуждения и субъективных чувств пациента утром. [38] Дневник сна может быть заменён или подтверждён использованием амбулаторной актиграфии в течение недели или более, используя неинвазивное устройство, которое измеряет движение. [39]
Во многих случаях бессонница сочетается с другим заболеванием, побочными эффектами от лекарств или психологической проблемой. Примерно половина всех выявленных случаев бессонницы связана с психическими расстройствами. [40] При депрессии во многих случаях «бессонница должна рассматриваться как сопутствующее заболевание, а не как вторичное»; обычно она предшествует психиатрическим симптомам. [40] «На самом деле, вполне возможно, что бессонница представляет значительный риск для развития последующего психического расстройства». [9] Инсомния встречается у 60% и 80% людей с депрессией. [41] Это может частично быть связано с лечением депрессии. [41]
Диагностика бессонницы у детей
Основной метод диагностики — это опрос. Врач выяснит, на что жалуется ребёнок, когда появились симптомы и как они развивались, какой режим дня. А также узнает о страхах и эмоционально окрашенных событиях, которые предшествовали нарушениям сна.
Лечение бессонницы
Гигиена сна и изменение образа жизни, как правило, являются первым этапом лечения бессонницы. [3] [5] Гигиена сна включает в себя стабилизацию времени сна, воздействие солнечного света, тихую и тёмную комнату и регулярные физические упражнения. [5] Когнитивно-поведенческая терапия может применяться вместе с данным видом лечения. [4] [9]
Важно определить или исключить медицинские и психологические причины, прежде чем принимать решение о лечении бессонницы. Большинство докторов не рекомендуют полагаться на снотворные таблетки, так как не видят в них долгосрочной пользы.
Что помогает от бессонницы
Стратегии лечения бессонницы, не основанные на лекарственных препаратах, обеспечивают долгосрочные улучшения бессонницы и рекомендуются в качестве первой линии лечения и долгосрочной стратегии управления сном.
Музыка может улучшить состояние взрослых пациентов, страдающих бессонницей. [46] Проведение ЭЭГ-БОС-тренинга доказало свою эффективность в лечении бессонницы с улучшением продолжительности, а также качества сна. [47] Терапия самопомощи (определённая как психологическая терапия, которая может быть разработана самостоятельно) способна улучшить качество сна у взрослых пациентов с бессонницей до небольшой или средней степени. [48]
Техника парадоксального намерения — это когнитивная техника рефрейминга (способная изменить восприятие), при которой человек, страдающий бессонницей, прилагает все усилия для бодрствования вместо того, чтобы пытаться заснуть ночью (то есть, по существу, борется с попытками заснуть). Одна из теорий, которая объясняет эффективность данного метода, заключается в следующем: человек добровольно противоборствует желанию заснуть, тем самым снимая беспокойство о производительности, которое возникает из-за необходимости или требования организма заснуть — пассивного действия. Этот метод показан для увеличения тяги ко сну и уменьшения тревожности представления, а также для того, чтобы понизить субъективную оценку латентности СН-натиска. [49]
Снотворные лекарства
Многие люди с бессонницей используют снотворные таблетки и другие седативные средства. Такие лекарства назначаются более чем в 95 % случаев.
Антидепрессанты
Инсомния — общий симптом депрессии, поэтому применение антидепрессантов является эффективным методом лечения бессонницы не зависимо от того, связана ли болезнь с депрессией. В то время, как все антидепрессанты помогают регулировать сон, некоторые из них (такие как амитриптилин, доксепин, миртазапин, тразодон) назначаются именно для лечения бессонницы, так как они способны оказать немедленное успокаивающее действие. [52] Амитриптилин и доксепин обладают антигистаминными, антихолинергическими и антиадренергическими свойствами, которые способствуют как их терапевтическому воздействию, так и защите от побочных эффектов. Миртазапин уменьшает латентность сна (время, необходимое для того, чтобы заснуть), повышает эффективность сна и увеличивает общий объём времени, отведённый на сон у людей с депрессией и бессонницей. [53] [54]
Агомелатин — мелатонергический антидепрессант, улучшающий сон и не вызывающий дневной сонливости [56] — лицензирован в Европейском Союзе [58] и TGA Australia. [55] После испытаний в США его разработка для использования была прекращена в октябре 2011 года [57] компанией Novartis, которая приобрела права на его продажу у Европейской фармацевтической компании Servier. [59]
Лечение бессонницы у детей
При лечении бессонницы важно установить правильный распорядок сна и бодрствования — чем младше ребёнок, тем большее значение имеет режим дня. Психотропные препараты при лечении бессонницы у детей применяют редко.
Растительные препараты, которые помогают при бессоннице
Препараты растительного происхождения лучше применять в виде чаёв, настоев и отваров. Для этого подходят успокоительные травяные сборы с ромашкой, душицей, зверобоем, мелиссой, мятой, лавандой, валерианой, пустырником. Покупать их следует в аптеке, они отпускаются без рецепта.
Физиопроцедуры
Традиционные процедуры, которые проводятся в специализированных физиокабинетах: электросон, электрофорез с раствором лекарственных препаратов, дарсонвализация и гидромассаж. Эти методы популярны в России, однако исследований, подтверждающих их эффективность для лечении бессонницы, недостаточно.
В домашних условиях можно применять:
Для нормализации ночного сна полезны неспешная вечерняя прогулка, чтение книг, прослушивание аудиокниг или музыки, медитация и неспешная душевная беседа.
Прогноз. Профилактика
Помочь предотвратить инсомнию или облегчить состояние больного может создание устойчивой картины сна. Для этого необходимо ложиться спать и просыпаться стабильно в одно и то же время. [8] Рекомендуется избегать энергичных упражнений и употребления любых напитков с кофеином за несколько часов до сна, в то время как физические упражнения в начале дня будут весьма полезны. В спальне должно быть прохладно и темно, а кровать следует использовать только для сна и половой жизни.
Также важно соблюдать пункты гигиены сна — таким термином обозначаются общие принципы поведения, нормализующие сон. Эти принципы являются основой правильного сна, которые необходимо соблюдать. [50] К ним относятся минимизация употребления кофеина, никотина и алкоголя, стремление к регулярности и эффективности эпизодов сна, минимальное использование лекарств, минимизация дневного сна, регулярное выполнение физических упражнений и содействие позитивной среде сна. [50]
Создание позитивной среды сна способствует уменьшению симптомов бессонницы. Для того, чтобы создать благоприятную среду сна, необходимо удалить объекты, которые могут вызвать беспокойство или тревожные мысли. [51]
.gif)