Риноконъюнктивальный синдром что это
Риноконъюнктивит у детей. Лечение риноконъюнктивита
О риноконъюнктивите
Риноконъюнктивит — это заболевание аллергического характера. Обычно его называют аллергическим риноконъюнктивитом или аллергическим ринитом. Это заболевание характеризуется аллергическим воспалением слизистой оболочки носа, конъюнктивитом, назальной блокадой (непроходимость носовых путей), клинически проявившейся сильной ринореей, зудом в носовой полости, аносмией, частым повторяющимся чиханием, отечностью конъюнктив или гиперемией, раздражением глаз, светобоязнью, слезотечением.
Различают такие виды конъюнктивита:
Как показывают данные статистики, 85% случаев конъюнктивита вызваны аденовирусной инфекцией, а бактериями всего 15%. У детей это процентное соотношение примерно одинаковое.
Симптомы риноконъюнктивита
Первые симптомы аллергической реакции или риноконъюнктивита такие: зуд, отек век, покраснение глаз, слезотечение. Иногда появляется светобоязнь или ощущение песка в глазах. Цвет конъюнктивы обычно розовый или молочный. Эти симптомы сопровождаются многократным чиханием, прозрачными слизистыми выделениями из носа. Симптомы похожи на респираторные симптомы обычного насморка или кашля.
Что может вызвать развитие и появление симптомов риноконъюктивита аллергического характера:
После попадания аллергенов на слизистые глаз или носа происходит аллергическая реакция, например, отек век, гиперемия конъюнктивы или ее отек, слезотечение, светобоязнь, покраснение белка глаза.
Часто риноконъюнктивит сопровождается атомическим дерматитом или бронхиальной астмой.
Если конъюнктивит аллергический, то пациенты, обычно, испытывают сильный зуд глаз, боль в глазах и замечают отек век и носа. Если заболевание переходит в хроническую форму, то из симптомов остаются только зуд и раздражение глаз.
Если у вас острый риноконъюнктивит, то появляется слизистые гнойные выделения и чувство острого жжения в глазах. В период бленнорейного конъюнктивита сначала появляются серые кровянистые выделения, а через 3-5 дней выделения становятся гнойными. Нередко встречаются случаи, когда на роговице появляются язвы, происходит образование инфильтратов. В период риноконъюнктивита Коха-Уикса возможен отек склеры, маленькие кровоизлияния в конъюнктиве. Отёк больше всего заметен в области глазной щели. В период риноконъюнктивита Моракса-Аксенфельда всегда присутствует хроническое течение, преимущественной локализации в уголках глаза.
Риноконъюнктивит у детей
В последнее время дети все чаще страдают аллергическими заболеваниями. Особенно если ребенок проживает в экологически загрязненных районах. Риноконъюнктивит у детей присутствует тогда, когда ребенка беспокоит зуд глаз, постоянное чихание, слезотечение, особенно в период цветения растений или после контакта с животными.
Наиболее подвержены риноконъюнктивиту дети, у которых есть генетическая предрасположенность к аллергическим заболеваниям. Обычно, родители таких детей тоже страдают той или иной формой аллергии или риноконъюнктивита. Если у вашего ребенка риноконъюнктивит обостряется, то у него появляются ощущения песка в глазах, зуда, отечности слизистой носа и век, слезотечение, увеличивается количество слизи из носа. Симптомы риноконъюнктивита очень похожи на симптомы обычного ринита.
Лечение риноконъюнктивита
Самое главное в лечении риноконъюнктивита — это выявить аллерген. Потом необходимо ограничить контакт с ним. Если это возможно, то скорее всего лечение не требуется, а если нет, то назначают медикаментозное лечение. Принято считать самым эффективным лечением аллергического риноконъюнктивита применение аллерген-специфической иммунотерапии (АСИТ).
Лечение риноконъюнктивита требует тщательное обследование дыхательных путей больного. В клиники «ЛОР-Астма» наши высококвалифицированные специалисты с максимальной точностью оценят степень и стадию протекания заболевания. Также наши врачи отследят динамику выздоровления и переносимость самого комплекса лечения.
Отличительной особенностью нашей клиники является использование передовых современных технологий. Это требуется, чтобы контролировать лечение риноконъюнктивита по направлениям дыхательных функций. Лечение риноконъюнктивита в нашей клинике гарантирует нормальное дыхание, повышает иммунитет, нормализует обычную деятельность дыхательных путей. Наши уникальные методики лечения данного заболевания блокируют действия аллергена, и у пациента не появляется аллергия долгие годы.
Аллергический риноконъюнктивит
Аллергический риноконъюнктивит – это поражение слизистой оболочки носа и конъюнктивы, возникающее вследствие контакта с причинно-значимым аллергеном и характеризующееся развитием IgE-опосредованной реакции первого типа. Основные проявления – наличие слизистых выделений из носа, затрудненное носовое дыхание, зуд и жжение в полости носа, слезотечение и покраснение конъюнктивы, снижение обоняния. Лечение: элиминация аллергена, использование антигистаминных препаратов, кортикостероидных гормональных средств, стабилизаторов тучных клеток и сосудосуживающих препаратов, аллерген-специфическая иммунотерапия.
МКБ-10
Общие сведения
Аллергический риноконъюнктивит – хроническое воспалительное заболевание аллергической этиологии, при котором поражается слизистая оболочка полости носа и конъюнктива глаза. В зависимости от этиологического фактора, приводящего к развитию болезни, выделяют две формы: сезонную (интермиттирующую) и круглогодичную (персистирующую). Распространенность заболевания растет с каждым годом, в настоящее время оно встречается у каждого 5-7-го взрослого жителя планеты и у каждого 3-го ребенка. Длительное хроническое течение увеличивает риск развития риносинуситов, хронических отитов и бронхиальной астмы, существенно ограничивает социальное общение, создавая затруднения для успешного образования и профессиональной деятельности.
Причины
Перечень аллергенов, способных вызвать развитие аллергического риноконъюнктивита, достаточно обширен. Для сезонной формы заболевания (возникает преимущественно в весенне-летний период) это растительные пыльцевые аллергены, которые появляются в определенные периоды, совпадающие с цветением деревьев, луговых и сорных трав. Клинические проявления усиливаются в сухую жаркую погоду и уменьшаются в дождливые дни с высокой влажностью окружающего воздуха.
При круглогодичной (персистирующей) форме заболевания основными аллергенами, приводящими к развитию воспалительного процесса в полости носа и на конъюнктиве глаза, являются плесневые грибки, клещи домашней пыли, а также аэроаллергены, воздействующие на организм пациента в процессе его профессиональной деятельности.
Патогенез
В основе механизма развития аллергического риноконъюнктивита лежит IgE-опосредованная реакция немедленного типа. При первом контакте с аллергеном происходит выраженный выброс иммуноглобулинов класса E, специфичных к данному белковому компоненту. Повторное попадание аллергена в организм и его взаимодействие с IgE приводит к массивному выбросу медиаторов воспаления и развитию патологического процесса на слизистых оболочках полости носа и глаз. При персистирующей форме воспаление сохраняется практически постоянно даже при отсутствии непосредственного контакта с причинно-значимым аллергеном или при его поступлении в минимальных концентрациях.
Классификация
В зависимости от частоты обострения различают интермиттирующую (сезонную) и персистирущую (круглогодичную) форму заболевания. По тяжести течения выделяют:
Симптомы аллергического риноконъюнктивита
Клиническая картина различается при сезонной и круглогодичной форме заболевания. Интермиттирующий вариант характеризуется внезапным появлением обильных водянистых выделений из носа, приступов чихания, слезотечения, зуда в полости носа и в области глаз, светобоязни, периодической заложенности носа. Симптоматика развивается в весенне-летний период и усиливается в сухую жаркую погоду.
При персистирующей форме признаки болезни присутствуют практически круглогодично, но имеют менее выраженный характер в сравнении с сезонной формой. Отмечаются постоянная заложенность носа, усиливающаяся в ночное время, густые слизистые выделения из носа и периодические приступы чихания. Как правило, наблюдаются снижение или отсутствие обоняния (аносмия) и наличие выделений из глаз в виде слизистых нитей. Нередко заболевание осложняется развитием хронического риносинусита и бронхиальной астмы. Обострения болезни связаны с погодными факторами (переохлаждением, резкими перепадами температуры), а также с жилищными условиями и контактами с домашними животными.
Диагностика
Диагноз устанавливается на основании тщательного сбора анамнеза, клинического осмотра пациента врачом-оториноларингологом, офтальмологом и аллергологом-иммунологом. Осмотр полости носа выявляет бледность и отечность слизистой оболочки, а также наличие обильного водянистого секрета. При лабораторном исследовании секрета определяется повышенное содержание эозинофилов. При офтальмологическом осмотре видна гиперемированная, отечная и разрыхленная конъюнктива. Отмечается наличие тянущихся слизистых нитей, увеличение фолликулов, гиперемия и отечность век. В тяжелых случаях обнаруживается блефароспазм.
В процессе диагностики назначаются лабораторные исследования и тесты, используемые в клинической аллергологии. Осуществляется кожное тестирование с основными атопическими аллергенами (бытовыми, грибковыми, эпидермальными), проводимое в виде внутрикожных и скарификационных проб. Что касается тестирования с ингаляционными аллергенами, то для кожных аллергопроб они не рекомендуются в соответствии с рекомендациями европейских аллергологов. Достоверные данные о причинной связи аллергического риноконъюнктивита с конкретными аллергенами можно получить при определении аллерген-специфических иммуноглобулинов IgE (выявление до 120 аллергенов в одной пробе крови при проведении теста Аллергочип). Полученные результаты в дальнейшем можно использовать при назначении и проведении аллерген-специфической иммунотерапии.
Дифференциальную диагностику осуществляют с другими видами аллергических поражений, вирусными, бактериальными и хламидийными риноконъюнктивитами, риносинуситами, глазным «офисным» синдромом и другими заболеваниями.
Лечение аллергического риноконъюнктивита
Основные принципы лечения аллергических риноконъюнктивитов включают элиминацию аллергенов, проведение фармакотерапии и аллергенспецифической иммунотерапии. Для максимального устранения контакта с потенциальными и причинно-значимыми аллергенами при сезонной форме заболевания необходимо ограничить период пребывания на открытом воздухе, особенно в местах интенсивного цветения трав и деревьев, а также в сухую жаркую погоду. При круглогодичной форме особое внимание уделяется вопросам устранения бытовых аллергенов в жилом помещении (регулярная уборка и проветривание комнат, использование современных пылесосов и очистителей воздуха, уничтожение домашних клещей и тараканов, отказ от домашних животных и птиц).
Медикаментозное лечение при аллергическом риноконъюнктивите включает применение антигистаминных средств для перорального и местного применения, глюкокортикостероидов в виде интраназальных спреев и глазных капель, стабилизаторов мембран тучных клеток и сосудосуживающих препаратов. Иногда практикуется использование м-холиноблокаторов, антилейкотриеновых препаратов и иммуномодуляторов. В каждом конкретном случае подбирается оптимальный метод фармакотерапии, учитывающий форму риноконъюнктивита, тяжесть его течения, наличие сопутствующих заболеваний, возраст пациента и риск возможных побочных эффектов.
Принцип применения аллергенспецифической иммунотерапии основан на введении больному аллергена, вызвавшего развитие аллергического риноконъюнктивита. Введение начинают с минимальных доз, а затем постепенно повышают концентрацию, чтобы добиться снижения чувствительности организма. Иммунотерапию в течение длительного времени (не менее 1-3 лет) проводит врач-аллерголог в медицинском учреждении, где созданы условия для оказания квалифицированной неотложной помощи в случае развития побочных реакций и осложнений. При правильном использовании аллерген-специфическая иммунотерапия является высокоэффективным методом лечения различных аллергических заболеваний.
Причины аллергической реакции глаз
Аллергия – ответная реакция организма на контакт с внешним раздражителем – аллергеном. Заболевание представляет собой усиленную реакцию иммунной системы на вещества, безопасные для не аллергиков. Примерно у каждого второго аллергика проявляются глазные симптомы. Без своевременного корректного лечения возможно ухудшение качества жизни и функции зрения.
Основные аллергены
Причины аллергических конъюнктивитов и дерматитов
В ответ на контакт с аллергеном в тучных клетках иммунитета слизистой оболочки глаза вырабатываются антитела. Этот процесс сопровождается выделением медиатора аллергических реакций немедленного типа гистамина. Это приводит к активации воспалительных клеток. Процесс проявляется повышенной проницаемостью мелких глазных сосудов, аллергическим отеком и зудом, выделениями из глаз и носа.
Непрекращающийся либо повторяющийся контакт с аллергеном способствует усилению данных проявлений.Ситуация усугубляется из-за того, что мелкие частицы вещества могут в виде взвесей находиться в окружающем воздухе, что провоцирует контактное местное раздражение.
Степень выраженности симптоматики – от легкой до значительной. В тяжелых случаях возможно временное ухудшение зрения.
Как проявляется аллергия на глазах – симптомы
Описанный выше риноконъюнктивальный синдром характерен для нескольких форм аллергии глаз. Они отличатся причинами и характером поражений.
Аллергический дерматит
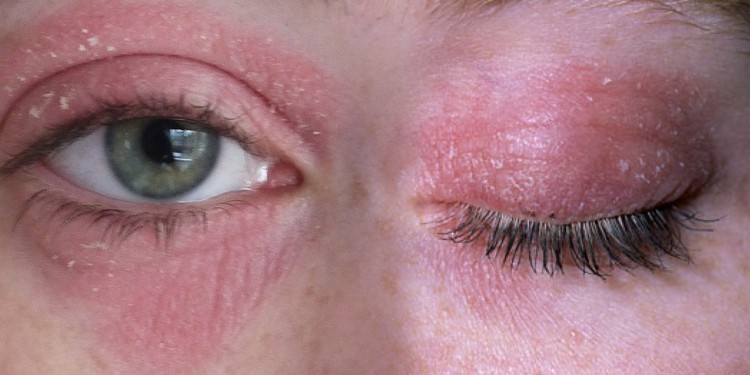
Аллергическое воспаление век. Развивается при использовании косметики или глазах капель с аллергеном, а также в рамках комплексной пищевой аллергии. Проявляется красной кожей век и области вокруг глаз, отеком, слезотечением. Иногда могут появляться мелкие папулы на веках.
Аллергический конъюнктивит
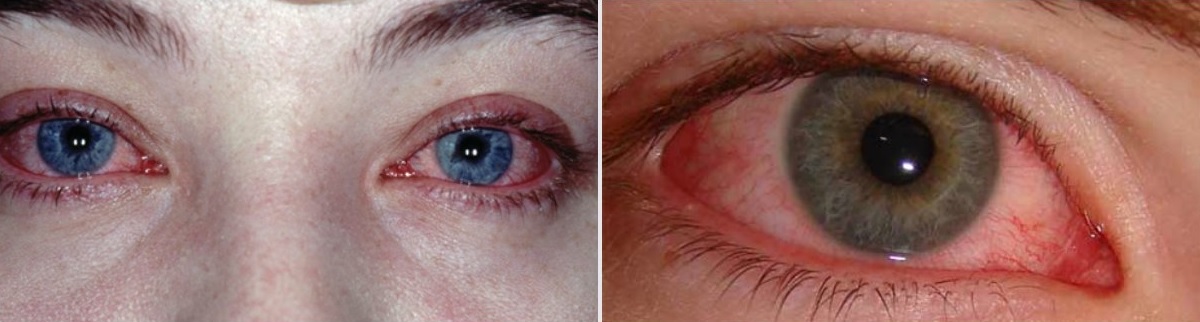
Аллергическое воспаление слизистых глаз. Симптомы аллергического конъюнктивита– сильное покраснение конъюнктивы, обильное слезотечение, выраженная отечность тканей. Без лечения может из острой формы перейти в хроническую – тогда к водянистым выделениям могут присоединиться гнойные.
Поллинозный конъюнктивит
Аллергическое поражение слизистых глаза в ответ на контакт с пыльцой растений. Поллиноз отличается сезонным течением – проявляется во время их цветения весной и летом. На фоне снижения обоняния, чихания и насморка возникает слезливость, зуд и ощущение песка в глазах.
Аллергия на контактные линзы, или папиллярный конъюнктивит
Под верхним веком образуется уплотнение. Постепенно оно увеличивается, а кожа века краснеет и зудит.
Температурная аллергия глаз
Местная гиперреакция на воздействие холодного воздуха или солнечных лучей. Слизистые краснеют, отекают, глаза слезятся и чешутся. Характерный признак – шелушение век.
Отличать виды аллергии глаз важно для подбора эффективного лечения.
Что делать при аллергии вокруг глаз: первая помощь для облегчения симптомов
Первая помощь, чтобы облегчить симптомы аллергии глаз – исключить контакт с аллергеном. Если вы не знаете его точно, исключите все предполагаемые факторы. Для этого:
Кроме этого можно использовать безрецептурные увлажняющие глазные капли и антигистаминные препараты, прикладывать к глазам водные примочки (не травяные).
Симптоматическое лечение только временно облегчает состояние, но никак не влияет на каскадное течение внутренних аллергических циклов. При каждом новом контакте с аллергеном иммунный ответ становится еще более интенсивным из-за процесса сенсибилизации.
Без корректного воздействия именно на внутренние причинные механизмы, аллергия глаз существенно ухудшает качество жизни пациента, а в тяжелых случаях может спровоцировать снижение зрения. Крайне опасно в данном случае самолечение – в патологический процесс могут вовлечься носовые протоки и присоединиться бактериальная инфекция.
К какому врачу обратиться при аллергии вокруг глаз
Специфическое лечение, направленное на устранение причины аллергических реакций глаз, назначает врач-аллерголог. Тактика лечения основана на определении аллергена, минимизации контакта с ним и подбором индивидуальной лекарственной схемы.
Чтобы установить факт именно аллергии и определить аллерген, назначают диагностические исследования:
После подтверждения диагноза и выявления аллергена специалист разработает для вас индивидуальную лечебную схему. Помимо специфических симптоматических и антигистаминных препаратов она может включать иммунокорректирующие средства. В случае присоединения вторичной инфекции, показаны антибиотики.
Профилактические меры
С целью профилактики можно использовать большинство мер, рекомендованных при первой помощи. Кроме этого:
При первых симптомах аллергии глаз запишитесь к врачу-аллергологу.
Поллинозу присуща четкая сезонность и острые, рецидивирующие клинические проявления
Тяжелым проявлением поллиноза является бронхиальная астма, обычно сочетающаяся с ринитом и конъюнктивитом. Клиническая картина пыльцевой астмы типична: приступы удушья, свистящие хрипы, слышные на расстоянии, сухой кашель. К более редким проявлениям пыльцевой аллергии относятся крапивница, отек Квинке, а также сезонные пыльцевые дерматиты, особенностью которых является тяжелое течение, изнуряющий зуд, диффузные папулезно-везикулезные элементы на открытых частях тела.
Обострения поллиноза носят сезонный характер, и в большинстве случаев в аллергический процесс вовлекаются типичные органы-мишени: нос, глаза, легкие, кожа. К редким проявлениям аллергии на пыльцу относятся сопутствующие обычным проявлениям поллиноза поражения нервной, сердечно-сосудистой, мочеполовой систем, желудочно-кишечного тракта.
Около 20% пациентов, страдающих поллинозом, отмечают в сезон пыления причинно-значимых растений головные боли, резкую слабость, потливость, расстройства сна в виде бессонницы или сонливости, раздражительность и плаксивость, ознобы, гипертермию, повышенную утомляемость. Цифры артериального давления у таких пациентов в разные дни варьируют от 80/60 до 150/90 мм р.с. Различные сочетания описанных симптомов составляют очень тягостный для больных астенический синдром, обусловленный так называемой пыльцевой интоксикацией.
Код вставки на сайт
Поллинозу присуща четкая сезонность и острые, рецидивирующие клинические проявления
Тяжелым проявлением поллиноза является бронхиальная астма, обычно сочетающаяся с ринитом и конъюнктивитом. Клиническая картина пыльцевой астмы типична: приступы удушья, свистящие хрипы, слышные на расстоянии, сухой кашель. К более редким проявлениям пыльцевой аллергии относятся крапивница, отек Квинке, а также сезонные пыльцевые дерматиты, особенностью которых является тяжелое течение, изнуряющий зуд, диффузные папулезно-везикулезные элементы на открытых частях тела.
Обострения поллиноза носят сезонный характер, и в большинстве случаев в аллергический процесс вовлекаются типичные органы-мишени: нос, глаза, легкие, кожа. К редким проявлениям аллергии на пыльцу относятся сопутствующие обычным проявлениям поллиноза поражения нервной, сердечно-сосудистой, мочеполовой систем, желудочно-кишечного тракта.
Около 20% пациентов, страдающих поллинозом, отмечают в сезон пыления причинно-значимых растений головные боли, резкую слабость, потливость, расстройства сна в виде бессонницы или сонливости, раздражительность и плаксивость, ознобы, гипертермию, повышенную утомляемость. Цифры артериального давления у таких пациентов в разные дни варьируют от 80/60 до 150/90 мм р.с. Различные сочетания описанных симптомов составляют очень тягостный для больных астенический синдром, обусловленный так называемой пыльцевой интоксикацией.
Сезонные аллергические риноконъюнктивиты: распространенность, методы диагностики и лечения
Актуальность заболеваний для здравоохранения и общества определяется в основном их распространенностью, возможностями диагностики и лечения, влиянием на качество жизни больных, а также социальными последствиями – трудопотерями, смертностью, наносимым материальным ущербом. Если с этих позиций рассмотреть сезонные аллергические риноконъюнктивиты (САРК), которые являются основным проявлением поллинозов, то можно утверждать, что эта группа заболеваний является весьма актуальной для мирового сообщества, хотя, к сожалению, вспоминают о них обычно только в сезон пыления растений.
Поллинозом (сенной лихорадкой) издавна называли сезонное заболевание, поражающее главным образом верхние дыхательные пути и орган зрения (преимущественно слизистую оболочку носа и конъюнктивы глаза).
В настоящее время в большинстве стран аллергенами при поллинозе считают уже не только пыльцу растений, но и споры грибов. Это дополнение является недостаточно известным и используемым, потому что далеко не во всех странах имеются грибковые аллергены (т. е. возможность идентификации их как аллергена), известен календарь спорообразования грибов, типичный для конкретной местности спектр микрогрибов и пр. В Украине есть семь аллергенов наиболее распространенных грибов, что открывает возможности для изучения распространенности САРК грибковой этиологии.
В последние десятилетия появились работы, свидетельствующие об изменениях растительной пыльцы под влиянием антропогенных факторов. Имеются сведения о возможности существования комплексных аллергенов, представляющих собой сочетание зерен пыльцы и химических веществ. Появляются гипотезы об обмене генами растительной пыльцы и клещей домашней пыли и пр. То есть не исключено, что в скором будущем представление об этиологических факторах поллиноза еще больше изменится.
Кроме того, термин «сезонные» в связи с тем, что размножение грибов с выбросом их спор может происходить 4-6 раз и более в году (а для тропических стран присуще и неоднократное в течение года цветение одних и тех же растений), лучше заменить термином «интермиттирующие».
Если рассмотреть поллиноз через призму его наиболее яркого проявления – интермиттирующего аллергического ринита (АР), то, по мнению международной ассоциации, занимающейся вопросами АР (ARIA – Allergic Rhinitis and its Impact on Asthma), как представлено в разработанном ей совместно с ВОЗ документе АР является глобальной проблемой здравоохранения. Это обусловлено:
ІІ Международный симпозиум по лечению аллергии (Канны, 2000) обратил особое внимание на социальное значение проблемы АР. Было отмечено, что АР в отдельных странах поражает до 40% населения. Это заболевание, по мнению ученых, ухудшает качество жизни даже больше, нежели бронхиальная астма.
Документ ВОЗ, о котором упоминалось выше, рекомендует классификацию АР, представленную в таблице 1.
Мы считаем проблему АР центральной для аллергологии. На наш взгляд, помимо вышеприведенного, это связано и с тем, что:
АР (в т. ч. и интермиттирующий) может быть неосложненным и осложненным. Среди осложнений выделяют: полисенсибилизацию (в случае гиперчувствительности к аллергенам разных групп), неспецифическую гиперреактивность, синусит, полипоз носа, острый и хронический средний отит. Последнее заболевание возникает, главным образом, за счет нарушения функции евстахиевой трубы.
Сезонный АР (САР) характеризуется ринореей, чиханием, нарушением носового дыхания, зудом носа, неба. Hазальный секрет, содержащий значительное количество эозинофилов, по утрам может быть вязким. Hасморк становится профузным, возникают пароксизмы чиханья, носовое дыхание практически отсутствует. Hочью явления ринита еще более выражены.
Вторым по частоте клиническим проявлением поллиноза является аллергический конъюнктивит (АК). Примерно у 70-90% больных с САР развивается пыльцевой конъюнктивит, характеризующийся зудом глаз, век, их покраснением, светобоязнью, слезотечением. Иногда явления конъюнктивита даже более выражены, нежели симптомы ринита, и являются более значимым фактором снижения качества жизни больных. Описанная симптоматика составляет так называемый риноконъюнктивальный синдром, являющийся основным при поллинозе.
Поллинозные конъюнктивиты занимают главное место в группе заболеваний, объединенной под общим названием «синдром красного глаза» (Ю.Ф. Майчук, 2000).
Поллинозный конъюнктивит может иметь острое начало: нестерпимый зуд век, жжение под веками, светобоязнь, слезотечение, отек и гиперемия конъюнктивы. Отек конъюнктивы может быть настолько выраженным, что роговица утопает в окружающей хемотичной конъюнктиве. В таких случаях появляются краевые инфильтраты в роговице, как правило, в области глазной щели. Чаще всего поллинозный конъюнктивит протекает хронически с умеренным жжением под веками, периодически возникающим зудом век.
Распространенность САРК
Мировая статистика располагает данными о распространенности САР, которые условно можно считать как распространенность поллинозов (табл. 2). По сведениям ВОЗ, распространенность поллиноза в разных странах мира колеблется от 1 до 20%.
Отечественная статистика не имеет сведений о распространенности поллинозов. Проведение активных скрининговых акций в разных регионах Украины показало, что от 70 до 90% выявленных нами больных с САР не были ранее зарегистрированы учреждениями здравоохранения.
Таким образом, есть все основания считать, что большинство больных с САРК в нашей стране неизвестны учреждениям здравоохранения или выявляются несвоевременно, а значит, не получают адекватной помощи, что чревато негативными не только медицинскими, но и социальными последствиями.
Очень важным является своевременность выявления САРК. По данным А.С. Лопатина (2000), в России только 18% пациентов с АР направляется к специалистам на протяжении первого года заболевания, у 30% – интервал между появлением симптомов и их выявлением составляет 2 года, у 43% – 3 года, у 10% – более 4 лет.
Поскольку целенаправленных исследований, посвященных распространенности АК, в доступной литературе нам найти не удалось, мы считаем вполне уместным руководствоваться мнением Ю.Ф. Майчука (1983), что 91,2% людей, страдающих поллинозом, имеют поражения глаз. Согласно последним данным, АК отмечаются примерно у 15% населения земного шара (в России – 16,5%) и являются актуальной проблемой офтальмологии и общей медицинской практики. В Украине, по нашим расчетам, около 3 млн людей страдают сезонным АК.
Этиология САРК
Этиологическими факторами САРК, как мы указывали, являются пыльца растений и споры микрогрибов. Пыление и тех, и других имеет определенную сезонность, значительно менее изученную для грибов.
Пыльцевые аллергены
Cуществует более 700 аллергенов растений и их пыльцы. Как указывает В.А. Фрадкин (1990), наиболее выраженными аллергенными свойствами обладает пыльца, содержащая сапонины, простые амины, простые алкалоиды (маревые, амарантовые), эфирные масла (розовые, астровые), большое количество белка (бобовые, мятликовые).
Наиболее выраженное сенсибилизирующее действие выявлено у следующих растений:
Важной проблемой в настоящее время является изменение природных экзоаллергенов под влиянием факторов окружающей среды. Установлена возможность усиления пыльцевой аллергии под воздействием веществ, содержащихся в атмосферном воздухе: аммиака, хлора, фтора, кислородных радикалов, сульфитов, нитратов, продуктов сгорания дизельного топлива и др. Сейчас все большее внимание обращают на резиновую пыль от шин огромного количества автомобилей, содержащую не только латекс, но и многочисленные ксенобиотики и канцерогены.
Загрязнение окружающей среды продлевает сроки палинации растений и изменяет антигенную структуру пыльцы, способствуя повышению ее аллергенности. Доказана повышенная способность загрязненной пыльцы индуцировать сенсибилизацию и повышать реактивность слизистой оболочки носа и бронхов. Фитотоксиканты также увеличивают жизнеспособность пыльцы сорных трав и при сочетании с повышенной концентрацией ее в атмосфере способствуют росту заболеваемости поллинозом у населения промышленных регионов (Р.М. Алешина, 1995).
Хозяйственное освоение новых территорий привело к нарушению естественных ландшафтов, сокращению ареалов обитавших там видов и широкому распространению сопутствующих человеку растений: сорняков и рудеральных (мусорных) трав. К рудеральным растениям относят марь, лебеду, полынь и пр., известные своими аллергенными свойствами. Появились также исследования о повышенной чувствительности к тем растениям, к которым ранее она не отмечалась. Так, С.H. Беляева (1994) отмечает САР на пыльцу кипариса, который был завезен в Крым и широко используется для озеленения территорий лечебно-оздоровительных учреждений г. Ялты.
В Украине, к сожалению, практически не развита такая важная для аллергологии наука, как аэропаллинология (В.Д. Савицкий, 1998, В.В. Родинкова, 2002). Во всем мире с ее помощью изучают характер, сроки и массивность пыления растений, что дает возможность создавать нужный спектр аллергенов, включая краевые; предупреждать через средства массовой информации больных поллинозом о соответствующих кризисных для них периодах. В Украине такие исследования проводятся лишь в 2 городах (Киев, Винница), хотя есть информация, что 60 лет назад проводились серьезные аэропалинологические исследования под руководством профессора Д.К. Зерова. Для нашей страны проведение аэропалинологических исследований важно еще и потому, что Украина имеет ряд климато-географических зон с существенно отличающейся растительностью (северная, центральная, южная и Крымский полуостров – субтропики). Вследствие этого желательно иметь сведения о региональных модификациях пыльцевых аллергенов, ибо существуют многочисленные разновидности одних и тех же растений с определенными отличиями в антигенном отношении.
Главными причинами поллиноза в разных странах, судя по доступным литературным данным, является пыльца следующих растений:
В Украине, по данным наших исследований и немногочисленным литературным данным, наиболее частой причиной поллиноза является (по мере убывания) пыльца сорных трав (амброзии, полыни, лебеды), деревьев (березы, тополя, лещины), злаковых (тимофеевки, ежи сборной, ржи).
Аллергологи в зависимости от сроков пыления растений выделяют три вида поллиноза: весенне-летний, летний и летне-осенний. Для разных стран или разных географических зон одной крупной страны (сюда относится и Украина) сроки клинических проявлений поллиноза, обусловленных пылением различных растений, могут изменяться (табл. 3).
Данные об этиологической структуре поллинозов в ряде регионов Украины, которые получены от аллергологов этих областей и городов, приведены в таблице 4. Однако эти сведения, естественно, нуждаются в верификации при помощи многолетнего мониторинга.
Как мы указывали, причиной САРК являются и аллергены грибов. Их можно выявить в земле, воде, помещениях, а их споры и гифы – практически везде. Концентрация спор грибов в воздухе до 1000 раз превышает концентрацию пыльцы. Реально человек контактирует примерно со 100 видами микрогрибов. Среди них основными являются аллергены плесневых грибов рода Mucor, Penіcіllіum, Rhizopus, Aspergіllus, Alternarіa, Cladosporіum, Candіda.
Источником плесневых грибов является гниющее сено, компостные кучи, сырые помещения в домах – ванны и душевые комнаты, заплесневелые стены, протекающая кровля, земля комнатных растений, влажность в подвалах и др. Известно свыше 300 видов грибов, способных сенсибилизировать человека.
Продолжая мысль о необходимости развития аэропалинологии, следует отметить, что с ее помощью изучают также и концентрацию, структуру спор различных микрогрибов. Есть данные, что содержание спор грибов родов Cladosporіum (3000 спор/м 3 ) и Alternarіa могут вызывать клинические проявления аллергии при наличии склонности к ней. Так, в Москве в апреле-сентябре доля спор грибов рода Cladosporіum составляет 66% в структуре всех спор (Д.В. Рыжкин и др., 2002). Известно, что Cladosporіum являются наиболее распространенным грибковым аллергеном в странах Северной Европы, Alternarіa – в районе Средиземноморья. В то же время в помещениях могут преобладать споры других плесневых грибов – Aspergіllus, Penіcillіum и др.
Таким образом, с учетом данных из цитируемых и других литературных источников, можно ожидать, что в Украине наиболее распространены в качестве сенсибилизирующих агентов следующие роды грибов: Cladosporium, Penicillium, Alternaria, Aspergillus, Fusarium, Botrytis, Candida, Cryptococcus, Rhizopus. Наверное, с этих видов нужно начинать клинические исследования в сфере инфекционной (микологической) аллергологии в нашей стране.
Патогенез САРК
К патогенетическим особенностям САРК следует отнести интенсивное, но чаще непродолжительное действие аллергенов. Гранулы пыльцы оседают преимущественно на слизистой оболочке носа, глотки, конъюнктивы (иммунокомпетентных клеток они могут достигать уже в течение 30 с). Под влиянием лизосомальных ферментов аллерген освобождается и запускает выработку против себя сенсибилизированных антител, преимущественно класса IgE (у части больных регистрируют выработку IgG и даже сенсибилизированных лимфоцитов). Доказано, что для достаточной продукции противопыльцевых антител (класса IgE) нужен длительный срок – 8-15 сезонов пыления. Этот срок зависит как от особенностей иммунной системы, органов и систем, которые могут элиминировать аллергены (мукоцилиарного клиренса, фагоцитарной активности и пр.), так и от аэропалинологических особенностей определенной местности. В последние годы мы постоянно видим «омоложение» САРК, выявляем его даже у детей дошкольного возраста.
Диагноз
Установить диагноз САРК в типичных случаях несложно. Для этого достаточно тщательно изучить аллергологический анамнез и выявить основные клинические симптомы (риноконъюнктивальный), установить связь с характерной сезонностью обострений, усилением их в сухую погоду и ослаблением во влажную, определить эффективность антигистаминных препаратов и пр.
Не следует забывать, что аллергены пыльцы имеют ряд общих антигенных детерминант с рядом пищевых аллергенов, что может обусловить появление клиники поллиноза не в сезон пыления растений.
Постановка прик-теста с пыльцевыми, грибковыми аллергенами и провокационных (назальная, глазная проба) тестов с пыльцевыми аллергенами позволяет не только убедиться в диагнозе САРК, но и выявить соответствующий «виновный» агент.
С 1994 года Украина имеет собственные пыльцевые (в настоящее время – 38 наименований), грибковые (7) и другие аллергены (всего – около 130). Важно, что в нашей стране создан не имеющий прямых аналогов набор для скрининга аллергических заболеваний, в который входит четыре так называемых пыльцевых микста (смеси наиболее распространенной на нашей территории пыльцы деревьев, луговых, злаковых трав и сорняков). Обученные нами и специалистами Центра аллергических заболеваний при Институте отоларингологии им. А.И. Коломийченко АМН Украины согласно приказу МЗ и АМН Украины № 127/18 от 02.04.2002 года врачи общей практики (краткосрочные курсы проведены в 14 областях Украины) могут даже в условиях районной поликлиники, используя указанные наборы, в течение 20 мин выявить у лиц с симптоматикой САРК гиперчувствительность к пыльце определенной группы растений и направить их для дополнительного обследования (идентификации конкретных пыльцевых аллергенов, назначения лечения) к специалисту-аллергологу. Это позволяет улучшить раннюю диагностику САРК, приблизить специализированную аллергологическую помощь к сельскому населению, избавить людей от излишних финансовых затрат. В будущем, с учетом стратегии МЗ Украины, скрининг аллергических заболеваний, включая поллиноз, смогут проводить семейные врачи.
Безусловно, в диагностике САРК должны использоваться и другие методы, однако это можно осуществить лишь на уровне многопрофильных консультативных поликлиник. При этом очень важно, чтобы больной с предполагаемым САРК был выявлен именно врачом, грамотно осуществляющим скрининг аллергических заболеваний, который сможет уже на уровне районной больницы «отсеять» лиц с аллергоподобной симптоматикой (неаллергические риниты, конъюнктивиты и пр.).
Профилактические мероприятия при поллинозе
В сезон пыления целесообразно:
При аллергии к микрогрибам следует:
Следует помнить, что только современные кондиционеры могут снизить количество пыльцы в помещении. Существуют и специальные фильтры воздуха в помещении, полезные как для больных поллинозом, так и для лиц с бытовой аллергией.
Лечение САРК
Согласно документу ВОЗ (1997), лечение при аллергических заболеваниях, в т. ч. и САРК, должно включать четыре основных направления:
Первые три положения могут выполняться независимо от специальности врачей, четвертое направление терапии осуществляется исключительно аллергологами.
Лечение по поводу САРК делится на терапию острой фазы, т. е. периода, когда происходит пыление растений или выброс спор грибов, и терапию вне действия аллергенов.
В острой фазе поллиноза могут быть применены антигистаминные препараты системного или местного действия, в частности препарат Эриус (дезлоратадин) в отличии от других антигистаминных препаратов II поколения быстро и эффективно устраняет заложенность носа у пациентов с САРК. Эриус – единственный антигистаминный препарат, средний период полувыведения которого составляет 27 часов, что гарантирует после однократного приема стабильный терапевтический эффект на протяжении суток.
Вместе с тем возможности эффективной терапии пациентов с поллинозами существенно расширились с внедрением в клиническую практику ингаляционных глюкокортикостероидов (ИГКС). Эти препараты оказывают более мощный терапевтический эффект и совершили, по сути, революцию в лечении аллергических заболеваний, в частности САРК. Применение современных препаратов этого класса позволяет достичь высокой концентрации активного вещества непосредственно у рецепторов слизистой оболочки носа с минимальным риском развития системных побочных эффектов. В этом контексте особого внимания заслуживает современный ИГКС мометазона фуроат (Назонекс), который характеризуется следующими свойствами:
Благодаря столь высокому профилю безопасности Назонекс возможно и нужно более широко применять в терапии аллергического ринита, начиная уже со средней тяжести заболевания. Это соответствует и последним рекомендациям ARIA (Allergic Rhinitis and its Impact on Asthma, 2002), согласно которым назальные ГКС целесообразно назначать практически при всех формах и степенях тяжести аллергического ринита (за исключением легкого интермиттирующего).
Вне действия аллергенов у больных с САРК в возрасте старше 5 лет (обычно САРК развивается не ранее 8-10-летнего возраста) до 50 лет при «стаже» заболевания менее 10 лет и при отсутствии известных аллергологам общих противопоказаний обязательно следует применить СИТ пыльцевыми аллергенами.
Фармапрепараты оказывают, в основном, симптоматический эффект и не имеют длительного последействия, т. е. не обеспечивают длительной ремиссии САРК. В настоящее время единственным методом, который может принципиально изменить состояние чувствительности больного к аллергенам и действует практически на все фазы аллергических реакций, является СИТ. Установлено, что проведение СИТ способствует увеличению количества розеткообразующих Т- и В-лимфоцитов, переключению CD4+ клеток с Th2- на Th1-фенотип, усилению функции лимфоцитов-хелперов Тh1 и снижению – Тh2, выработке блокирующих антител, уменьшению выделения медиаторов аллергии, повышению активности супрессорных клеток и механизмов, выделения местного интерферона и пр.
Поэтому СИТ характеризуется рядом существенных преимуществ:
На сегодняшний день в аллергологии большое внимание уделяется неинвазивным методам СИТ. Их преимуществами является большая безопасность (как с точки зрения парентеральных инфекций, так и анафилаксии), безболезненность, лучшее восприятие больными. Вследствие этого подобным лечением можно охватить большее число лиц, проживающих в отдалении от аллергологических кабинетов (под дистанционным контролем аллергологов), недисциплинированных пациентов, более реальными становятся длительные схемы проведения СИТ, удается ввести большее количество специфического белка, что обеспечивает лучший эффект лечения. В Украине выпускаются драже с включением пыльцевых АГ, не имеющие прямых аналогов.
Таким образом, САРК представляют актуальную проблему не только для здравоохранения, но и общества в целом. Сегодня существуют методы для раннего выявления САРК, рационального лечения как в острой фазе, так и вне ее, что может обеспечить многолетнюю ремиссию, т. е. практическое излечение от этого небезопасного заболевания.