синдром выделенных пирамидок в почках что это
Определение стадии острого пиелонефрита для выбора лечебной тактики
В структуре заболеваний почек острый пиелонефрит (ОП) составляет около 14%. Гнойные формы развиваются у одной трети больных, нередко приводя к гибели почки (Пытель Ю.А., Золотарев И.И., 1985). При генерализации инфекции и развитии уросепсиса летальность достигает 80% ( Аляев Ю.Г. и соавт., 2008).
Таким образом, если раньше после 48-ми часов течения острого пиелонефрита предпринимались, как правило, открытые оперативные вмешательства, а на операционном столе выяснялось, что имела место лишь инфильтративная или даже серозная форма воспаления, то в настоящее время в арсенале уролога появились методы, диагностические возможности которых позволяют подходить избирательно к лечению разных стадий воспалительного процесса (Аляев Ю.Г. и соавт., 2008).
Уточнению роли различных высокоинформативных, современных инструментальных методов исследования (УЗИ с допплерографией, КТ с контрастированием, МРТ) в диагностике стадий ОП и изучению эффективности проводимого лечения в зависимости от клинической формы и стадии заболевания, посвящена данная работа.
Научная новизна
Практическая значимость
Установлено, что при выявлении серозной стадии ОП при помощи ультразвукового исследования в сочетании с допплерографией, проведение МСКТ или МРТ для уточнения диагноза необязательно. Выявлено, что УЗИ и УЗДГ не обладают достаточной информативностью для проведения дифференциальной диагностики между инфильтративной и гнойно-деструктивной стадиями острого пиелонефрита, в связи с чем больным с подозрением на формирование абсцесса почки настоятельно показаны МСКТ с контрастированием или МРТ. Доказано, что своевременное и адекватное дренирование мочевыводящих путей и правильно подобранная комплексная консервативная патогенетическая терапия в серозную и инфильтративную стадии ОП являются эффективным методом лечения.
Установлено, что при развитии острого пиелонефрита, осложненного абсцессом почки наиболее целесообразно применение чрескожной пункции и дренирования гнойника под ультразвуковым контролем и проведением комплексной консервативной патогенетической терапии. Данная тактика в современных условиях должна быть методом выбора. К открытому оперативному лечению необходимо прибегать при диффузных поражениях почки с формированием нескольких абсцессов, труднодостижимых для пункции с целью эвакуации гнойного содержимого или неэффективности пункционного дренирования.
Содержание работы
Большое значение в нашей работе уделено характеру острого пиелонефрита в плане его возникновения на фоне нарушенного или ненарушенного пассажа мочи по верхним мочевыводящим путям, так как этот фактор существенно влияет на алгоритм обследования и лечения. С учетом целей и задач нашего исследования 207 наблюдавшихся нами больных разделены на 3 группы. В 1-ю группу вошли 113 (54,6%) больных острым необструктивным пиелонефритом, во 2-ю – 30 (14,5%) больных острым обструктивным пиелонефритом и в 3-ю группу составили 64 больных (30,9%) острым пиелонефритом на фоне беременности от 18 до 36 недель.
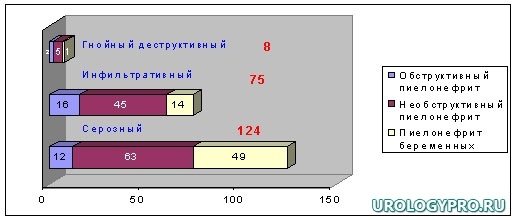
Распределение больных в зависимости от формы и стадии острого пиелонефрита представлено на диаграмме 1.
Диаграмма. 1. Распределение больных в зависимости от стадии острого пиелонефрита.
У 124-х больных (диаграмма 1) острый пиелонефрит нами диагностирован в серозную стадию, причем в 63 (50,8%) наблюдениях он имел необструктивный характер, в 12 (9,7%) – обструктивный и в 49-ти (39,5%) – возник на фоне беременности. У 75-ти больных острым инфильтративным пиелонефритом у 45-ти (60%) он имел необструктивный характер, в 16-ти (21,3%) – обструктивный и в 14-ти (18,7%) – развился на фоне беременности. Из 8-ми больных с тяжелыми гнойно-деструктивными формами заболевания, т.е. с наличием деструкции почечной ткани (абсцесс или карбункул), в 5-ти (62,5%) наблюдениях он носил необструктивный характер, в 2-х (25%) – обструктивный и в 1-ом (12,5%) – развился карбункул почки на фоне беременности.
Анализ клинико-лабораторных симптомов и данных экскреторных урограмм в большинстве наблюдений не позволил с достоверностью судить о клинической стадии болезни и с уверенностью выработать лечебную тактику, особенно когда решался вопрос о необходимости открытого оперативного лечения. Результаты экскреторной урографии мы всегда были вынуждены соотносить с клиническими проявлениями болезни и иными лучевыми методами обследования. Поэтому на начальном этапе нашего исследования мы пришли к выводу, что экскреторную урографию у больных ОП следует выполнять при отсутствии возможности применения КТ или МРТ. В дальнейшем при стадировании острого пиелонефрита мы старались сразу применять современные высокотехнологичные методы обследования, в основном УЗИ с допплерографией и МСКТ, которые позволяли дать оценку структурно-функциональному состоянию почечной паренхимы на принципиально ином, максимально приближенном к морфологическому, уровню диагностики.
Суммарные данные о количестве проведенных обследований у больных острым пиелонефритом в зависимости от характера нарушений уродинамики верхних мочевыводящих путей представлены в табл. 1.
Таблица 1. Распределение больных по видам проведенных исследований (n=207)
Всем 207 обследуемым больным острым пиелонефритом проведено УЗИ почек, 124 из них были в серозной стадии заболевания. Ультразвуковое исследование в В-режиме позволило выявить следующие признаки острого серозного пиелонефрита. Наиболее частым УЗ-признаком данной стадии являлся симптом «выделяющихся пирамидок», который установлен в 53 (42,7%) наблюдениях. Данный симптом обозначает повышение эхогенности почек за исключением области почечных пирамид, которые в результате выраженного отека, четко дифференцируются на остальном фоне. Остальные симптомы встречались несколько реже: утолщение почечной паренхимы преимущественно за счет медуллярного слоя, с незначительным снижением ее эхогенности в 42 (33,9%) и ограничение подвижности пораженной почки – в 34 (27,4%) наблюдениях. При этом следует отметить, что у 43 (37,9%) больных острым серозным пиелонефритом отмечено отсутствие каких-либо ультразвуковых признаков заболевания. Принимая во внимание клинико-лабораторные признаки болезни, мы считали, что неизмененные данные при эхографии почек являются признаком серозной стадии острого необструктивного пиелонефрита. УЗДГ-признаком острого серозного пиелонефрита в 62,1% наблюдений являлось усиление кровотока в проекции всех отделов сосудистой системы почки, так называемая «пылающая почка».
Острый инфильтративный пиелонефрит диагностирован у 75 больных. Выявляемость ультразвуковых признаков инфильтративной стадии острого пиелонефрита довольно высокая и колеблется от 66,7% до 86,7%. Наиболее специфичными УЗ-признаками данной стадии являются: нарушение кортикомедуллярной дифференцировки и появление зон пониженной эхогенности с нечеткими контурамизоны пониженной эхогенности в почке с четким контуром и нарушение корково-медуллярной дифференцировки. Суммарно УЗ-признаки острого инфильтративного пиелонефрита выявлены у 72 (96%) больных, отсутствовали у 3 (4%). Эходопплерографические признаки инфильтративной стадии ОП в виде практического отсутствия кровотока в зоне пониженной эхогенности с нечеткими контурами и усиления периферического сопротивления в огибающих сосудах выявлены у 34 (69,4%) из 49 обследованных больных.
Острый гнойно-деструктивный пиелонефрит с наличием деструкции почечной ткани (абсцесс или карбункул) установлен у 8 больных. Ультразвуковая картина при гнойной деструктивной стадии острого пиелонефрита чаще всего представленная гипоэхогенным очагом, имеющим округлую или овальную форму и четкий контур (абсцесс), выявлена в 7 (87,5%) наблюдениях. Иногда внутри данного очага определялись внутренние перегородки или дольки (карбункул) – 1(12,5%) наблюдение.
Допплерографической картиной гнойно-деструктивной стадии острого пиелонефрита мы считали аваскулярную зону внутри очага, которая свидетельствует о гнойном расплавлении ткани почки. Данный признак был выявлен у всех 8 (100%) больных в этой стадии.
Таким образом, в допплерографическом режиме (энергодопплерографии) на начальных этапах острого пиелонефрита (серозная стадия) у больных регистрируется усиление почечного кровотока. В дальнейшем могут выявляться зоны со сниженной перфузией, отмечается увеличение индекса резистентности по периферии, что связано с развитием вазоконстрикции при прогрессировании воспаления.
В серозной стадии острого пиелонефрита при МСКТ, как правило, мы определяли такие неспецифические признаки как увеличение размеров почки у 9 (34%) пациентов и толщины паренхимы у 12 (44%), нарушение кортико-медуллярной дифференцировки – у 12 (44%)пациентов.
При МСКТ с контрастированием в инфильтративную стадию острого пиелонефрита симптомы заболевания выявлялись наиболее часто, по сравнению с другими методами обследования (от 71,7 до 100%). При этом у всех 53 больных, которым произведена МСКТ, выявлялись зоны пониженной интенсивности накопления сигнала, чаще треугольной или клиновидной формы с нечеткими контурами. Как правило, эти изменения определялась в артериальную и паренхиматозную фазы. Мы связывали данные изменения со спазмом сосудов, обструкцией канальцев и интерстициальным отеком. Это предположение подтверждается тем, что вышеупомянутые области в результате антибактериальной терапии при повторном исследовании полностью исчезали и на их месте, в большинстве наблюдений, не образовывалась рубцовая ткань.
В целом КТ-признаки, характерные для инфильтративной стадии острого пиелонефрита нами выявлены у 75 больных: в 1-й группе – у 45 (60%), во 2-й – 16 (53,3%), в 3-й – у 14 (21,9%).
По данным МСКТ гнойно-деструктивная стадия острого пиелонефрита (абсцесс и карбункул), выявлена нами у 8 (100%) пациентов, благодаря обнаружению образования (зоны) с низкой (пониженной) интенсивностью сигнала округлой формы, не усиливающейся после введения контрастного вещества.
В инфильтративной стадии МРТ выполнена у 10 больных. При этом увеличение почки в размерах обнаружено у 7 (70 %) пациентов, утолщение почечной паренхимы – у 9 (90%). Основным критерием инфильтративной стадии острого пиелонефрита являлось появление в почечной паренхиме зон повышенной интенсивности МР-сигнала с нечеткими контурами на Т2 взвешенных и пониженной интенсивности на Т1 изображениях, выявленное у всех 10 (100%) пациентов.
Признаками абсцесса почки по данным МРТ считали негомогенные участки пониженной интенсивности с четким контуром на Т1-взвешенных изображениях и негомогенные участки с повышением интенсивности сигнала и четким контуром на Т2-взвешенных изображениях. При этом степень повышения интенсивности сигнала считали зависимым от содержания белка, жидкости и клеточного детрита в полости абсцесса. С помощью МРТ мы могли предполагать распространение гнойного процесса в паранефральное пространство.
Важным преимуществом МРТ является то, что этот метод нередко позволяет проводить дифференциальную диагностику между гнойным процессом в ткани почки и нагноением ее кист. Метод позволяет определить характер жидкости внутри кисты (серозная, геморрагическая, гнойная), что влияет на дальнейшую тактику лечения.
В целом МСКТ и МРТ при инфильтративной и гнойно-деструктивной стадиях острого пиелонефрита обладали наибольшей чувствительностью (100%) и специфичностью (100%).
На основании проведенного исследования нами выделены УЗ-, МР- и рентгеновские признаки острого воспаления почки на различных стадиях процесса. Основными УЗ-признаками являются снижение подвижности почки, увеличение почки в размерах, утолщение паренхимы, нарушение кортико-медуллярной дифференцировки. Обнаружение зон пониженной эхогенности с нечетким контуром свидетельствует об инфильтративных изменениях почечной паренхимы. Появление четкого ореола является более специфичным для абсцесса или карбункула почки. Основным допплерографическим критерием серозной стадии острого пиелонефрита мы считали усиление кровотока в проекции всех отделов сосудистой системы почки. При инфильтративных изменениях определяются гипоэхогенные очаги с резким обеднением кровотока. Отсутствие кровотока в четко очерченном участке паренхимы с резко сниженной эхогенностью свидетельствовует в пользу абсцесса или карбункула почки.
КТ-признаками острого пиелонефрита являются увеличение почки с утолщением ее паренхимы, нарушение кортикомедуллярной дифференцировки. Появление зон пониженной интенсивности накопления сигнала с нечетки контуром, преимущественно треугольной формы, свидетельствует об инфильтративной стадии процесса. Наличие зон пониженной интенсивности накопления сигнала округлой формы с четкими контурами указывают на гнойно-деструктивный процесс.
Основными МР-признаками острого пиелонефрита являются: увеличение почки (больше 12 см в продольном сечении), утолщение паренхимы (больше 2 см в среднем сегменте почки), нарушение кортико-медуллярной дифференцировки. Появление в почечной паренхиме зон повышенной интенсивности МР-сигнала с нечеткими контурами на Т-2 взвешенных и пониженной интенсивности на Т-1 взвешенных изображениях свидетельствует об инфильтративных изменениях в почечной паренхиме. При выявлении в почечной паренхиме зон повышенной интенсивности МР-сигнала с четкими контурами на Т-2 взвешенных и пониженной интенсивности на Т-1 взвешенных изображениях можно утверждать о формировании гнойно-деструктивных очагов.
Таким образом, современные методы лучевой диагностики (УЗ-допплерография, МСКТ, МРТ) позволяют дифференцировать интерстициальный отек, преобладающий на этапе серозного воспаления от диффузных и локальных инфильтративных изменений, а последние от гнойной деструкции почечной паренхимы. При этом на начальном этапе обследования всем больным выполняется УЗИ, в том числе с допплерографией. Комплексное УЗИ позволяет практически со 100% точностью диагностировать серозную и гнойно-деструктивную стадии острого пиелонефрита. Поэтому при серозной стадии заболевания обследование больных на этом этапе завершается и на основании клинико-лабораторных данных и результатов УЗИ в сочетании с допплерографией назначается соответствующая терапия. Одновременно за больным в обязательном порядке ведется динамическое наблюдение, которое может внести коррективы в дальнейшее ведение его. При выявлении инфильтративной стадии острого пиелонефрита, поскольку речь идет о дифференциальном диагнозе с гнойно-деструктивной стадией заболевания, целесообразно подтвердить диагноз с помощью МСКТ или у беременных с помощью МРТ, как более точных диагностических методик. При выявлении гнойно-деструктивной стадии ОП комплексным УЗИ обследованием диагноз, как правило, сомнений не вызывает. Однако поскольку в этой ситуации вопрос однозначно решается о том или ином оперативном методе лечения перед его выполнением в этих наблюдениях также целесообразно подтвердить диагноз с помощью МКСТ или МРТ.
Необходимо также отметить, что для уточнения диагноза (определения инфильтративной или гнойно-деструктивной стадий острого пиелонефрита) у большинства больных методом выбора, при наличии возможности выполнения, является МСКТ. Исключение составляют беременные с острым пиелонефритом, у которых методом выбора в дифференциальной диагностике этих стадий острого пиелонефрита является магнитно-резонансная томография.
В качестве антибактериальной терапии в серозной стадии острого необструктивного пиелонефрита мы использовали у 57 (90%) больных цефалоспорины 3 поколения, а защищенные аминопенициллины назначалсь лишь 6 (10%) пациентам. При серозной стадии острого необструктивного пиелонефрита всем 12 больным назначали только цефалоспорины 3 поколения.
При гестационном пиелонефрите в серозной стадии всем пациенткам мы дренировали мочевыводящие пути. При отсутствии дилатации чашечно-лоханочной системы мы ограничивались дренированием мочевого пузыря уретральным катетером на фоне антибактериальной и инфузионной терапии. При наличии дилатации ЧЛС всем пациенткам мы установили антирефлюксные мочеточниковые катетеры-стенты с дренированием мочевого пузыря уретральным катетером до нормализации температуры тела. В качестве этиотропной терапии в этой группе больных мы использовали у 39 (80%) больных цефалоспорины 3 поколения, у 10 (80%) защищенные аминопенициллины.
При лечении острого необструктивного пиелонефрита в инфильтративной стадии с целью антибактериальной терапии у 39 (87%) больных использовались препараты из группы карбапенемов, а у 6 (13%) цефалоспорины 3 поколения на фоне дренирования нижних мочевыводящих путей.
При остром обструктивном пиелонефрите в инфильтративной стадии после восстановления оттока мочи из почки из-за тяжести состояния больных нами 14 (87,6 %) больным антибактериальная терапия проводилась карбапенемами и 2 (12,5%) – цефалоспоринами 3 поколения
В лечении острого пиелонефрита беременных в инфильтративной стадии заболевания во всех 100% наблюдений мы использовали цефалоспорины 3 поколения.
В качестве антибактериальной терапии при гнойно-деструктивной стадии острого пиелонефрита после оперативного лечения мы использовали цефалоспорины 3 поколения у 2 (25%) и карбапенемы по тяжести состояния у 6 (75%).
Основным способом дренирования мочевых путей у подавляющего большинства больных острым серозным необструктивным пиелонефритом являлась установка уретрального катетера в мочевой пузырь, с целью исключения пузырно-мочеточникового рефлюкса как патогенетического фактора развития заболевания. У больных с пиелонефритом беременных этот способ дренирования мочевыводящих путей применен в 18% наблюдений.
Преимущественным видом дренирования мочевыводящих путей при серозной стадии острого пиелонефрита с обструктивным характером заболевания и у пациенток с острым пиелонефритом на фоне беременности являлась установка мочеточникового катетера-стента. В 3 наблюдениях острого обструктивного серозного пиелонефрита при технической невозможности установки мочеточникового катетера-стента дренирование почки осуществлено путем чрескожной пункционной нефростомии. Примененные нами методы дренирования мочевых путей при серозной стадии острого пиелонефрита приведены в табл. 2.
Таблица 2. Методы дренирования мочевыводящих путей больных острым пиелонефритом в серозной стадии (n=124)
Гломерулярные поражения при болезнях крови, иммунных нарушениях у детей
Общая информация
Краткое описание
Протокол «Гломерулярные поражения при болезнях крови, иммунных нарушениях у детей»
Коды по МКБ-10: N08.2 Гломерулярные поражения при болезнях крови и иммунных нарушениях
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
— при лейкозе, лимфосаркоме, болезни Ходжкина;
— при системной красной волчанке, болезни Шенлей-Геноха, синдроме Гудпасчера, узелковом полиартериите, гранулематозе Вегенера, дерматомиозите, склеродермии, ревматоидном артрите.
2. По состоянию функции почек (Международная классификация стадий хронических болезней почек (ХБП) по K/DOQI, 2002):
Диагностика
Диагностические критерии
Жалобы и анамнез: дебют заболевания на высоте активности основного заболевания (недомогание, отеки, протеинурия, гематурия, артериальная гипертензия, олигурия, почечная недостаточность) зависит от степени повреждения почечной паренхимы.
Физикальное обследование: симптомы основного заболевания, интоксикация, отеки, артериальная гипертензия.
Лабораторные исследования: гиперазотемия, ренальная, нормохромная, резистентная к лечению одними препаратами железа анемия; лейкоцитоз; повышение СОЭ; гипопротеинемия; повышение СРБ; активный мочевой осадок: протеинурия, микро-, макрогематурия, лейкоцитурия, цилиндрурия.
В зависимости от причинного заболевания: в крови выявляются анти-ДНК, антинуклеарные, антинейтрофильные, цитоплазматические и перинуклеарные, антикардиолипиновые антитела, антитела к инфекциям.
Инструментальные исследования
При УЗИ: нефромегалия, синдром «выделяющихся пирамидок», повышение или снижение эхогенности паренхимы почек.
При отсутствии купирования признаков почечного поражения после купирования основного заболевания либо при их высокой активности (экстраренальные проявления), нарушении функций почек необходимо проведение чрескожной пункционной биопсии почки с последующим морфологическим исследованием (световая, иммунофлюоресцентная и электронная микроскопии) и постановкой клинико-морфологического диагноза. Морфологическая картина варьирует от минимальных изменений до выраженной пролиферации с некрозом и полулуниями.
Минимум обследования при направлении в стационар:
3. Проба Зимницкого.
4. Креатинин, общий белок, трансаминазы, тимоловая проба и билирубин крови.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит.
2. Определение креатинина, остаточного азота, мочевины.
3. Расчет скорости клубочковой фильтрации по формуле Шварца:
рост, см х коэффициент
креатинин крови, мкмоль/л
4. Определение общего белка, белковых фракций, С-реактивного белка.
5. Определение АЛТ, АСТ, холестерина, билирубина, общих липидов.
6. Определение калия, натрия, хлоридов, железа, кальция, магния, фосфора.
7. Определение АСЛ-О, стрептокиназы.
8. Коагулограмма 1 (протромбиновое время, фибриноген, тромбиновое время, АЧТВ, фибринолитическая активность плазмы).
9. Исследование кислотно-основного состояния.
10. ИФА на маркеры вирусных гепатитов А, В, С, Д.
11. ИФА на внутриутробные, зоонозные инфекции.
12. ИФА на ауто-антитела к ДНК, антинуклеарные аутоантитела, антинейтрофильные, цитоплазматические и перинуклеарные антитела, антитела к гломерулярной базальной мембране.
13. ИФА на фракции комплемента С1q, С3, С4.
14. Определение группы крови и резус-фактора.
15. Общий анализ мочи.
16. Анализ мочи по Аддису-Каковскому.
17. Анализ мочи по Зимницкому.
18. УЗИ органов брюшной полости.
19. Допплерометрия сосудов почек.
Дополнительные диагностические мероприятия:
1. Исследование кала на скрытую кровь.
2. Посев мочи с отбором колоний.
3. Рентгенография грудной клетки (одна проекция).
5. ПЦР на HBV-ДНК и HCV-РНК.
6. Коагулограмма 2 (РФМК, этаноловый тест, антитромбин III, функции тромбоцитов).
7. ИФА на содержание иммуноглобулинов А, М, G, E.
8. Биопсия почки с гистологическим исследованием нефробиоптата.
Дифференциальный диагноз
Лечение
Тактика лечения
Цели лечения:
— лечение основного заболевания;
— подавление активности нефрита;
— коррекция артериальной гипертензии, нарушений гомеостаза, анемии;
— диуретическая, нефропротективная терапия;
Немедикаментозное лечение:
— режим зависит от экстраренальных проявлений, тяжести основного заболевания;
— диета с ограничением поваренной соли и белка животного происхождения №7(А) при артериальной гипертензии, отеках, №5 при их отсутствии.
Медикаментозное лечение:
2. С целью элиминации антител при системной красной волчанке, системных васкулитах, анти-ГБМ-нефритах применяется плазмаферез (С).
9. При неэффективности лечения проводится гемодиализ и трансплантация почки.
Профилактические мероприятия:
— профилактика грибковых инфекций;
— профилактика остеопороза, нарушений электролитного баланса;
— профилактика эклампсии, сердечно-сосудистой недостаточности, ДВС-синдрома.
Основные медикаменты:
1. Метилпреднизолон, пор. д/и 250 мг, преднизолон, тб 5 мг
2. Циклофосфамид, пор. д/и 200 мг, циклофосфамид, драже 50 мг
3. Фуросемид, амп. 20 мг, фуросемид, тб 40 мг, гидрохлоротиазид, тб 100 мг
4. Фозиноприл, тб 10 мг, эналаприл тб 10 мг, рамиприл тб мг
5. Гепарин, р-р д/и 5000ЕД/мл фл. 5 мл, фраксипарин, 03 мл шприц-тюбик
6. Дипиридамол, тб 25 мг, пентоксифиллин, амп.
7. Декстран (рефортан), р-р д/инфуз. фл. 200 мл
8. Кальция глюконат 10% р-р амп. 10 мл
Дополнительные медикаменты:
1. Мофетила микофенолат, капс. 250 мг
2. Хлорамбуцил, тб 2 мг
3. Амлодипин, тб 10 мг, нифедипин, тб 10 мг
4. Эритропоэтин-бета рекомбинантн, шприц-тюбик 2000 МЕ
5. Лозартан, ирбезартан, тб
6. Цефоперазон, фл. 1 г, цефтриаксон, фл. 1 г, спирамицин, пор. д/и 1500000 МЕ фл.
7. Ацикловир, тб 0,2 г, ламивудин, тб 100 мг, пегассист тб 180 мкг
8. Флуконазол, капс. 50 мг
11. Кальция карбонат, тб
12. Кальция глицерилфосфат, тб, калия хлорид, амп.
13. Декстроза, р-р д/и в/в 5% фл. 200 мл
14. Железа сульфат, капс. 300 мг
15. Атенолол, тб 100 мг
16. Натрия бикарбонат, 4% р-р д/инфуз. фл. 400 мл
17. Альбумин 10%, 0,1 л
18. Алгелдрат + магния гидроксид + бензокаин, гель (А) сусп.
20. Ранитидин, тб 10 м
Индикаторы эффективности лечения:
— снижение или отсутствие активности нефрита;
— нормализация артериального давления;
— купирование или уменьшение отеков, гиперазотемии, восстановление диуреза и показателей гомеостаза;
— отсутствие или купирование осложнений.
Госпитализация
Показания к госпитализации: плановая, почечная недостаточность, артериальная гипертензия, отеки, персистирующий мочевой синдром.
Информация
Источники и литература
Информация
Список разработчиков:
Разработчик
Место работы
Должность
Канатбаева Асия Бакишевна
КазНМУ, кафедра детских болезней, леч. фак.
Тапалов Жаксылык Умирбекович
РДКБ «Аксай», отделение нефрологии
Наушабаева Асия Еркиновна
Чингаева Гульнара Нуртасовна
КазНМУ, кафедра детских болезней, леч. фак.